Volume 41 Number 3
Temporary diverting end-colostomy in critically Ill children with severe perianal wound infection
Emrah Gün, Tanıl Kendirli, Edin Botan, Halil Özdemir, Ergin Çiftçi, Kübra Konca, Meltem Koloğlu, Gülnur Göllü, Özlem Selvi Can, Ercan Tutar, Ahmet Rüçhan Akar and Erdal İnce
Keywords Colostomy, diverting colostomy, meningococcemia, pediatric, perianal
For referencing Gün E et al. Temporary diverting end-colostomy in critically Ill children with severe perianal wound infection. WCET® Journal 2021;41(3):38-43
DOI
https://doi.org/10.33235/wcet.41.3.38-43
Submitted 24 June 2020
Accepted 25 September 2020
Abstract
Broad and deep perianal wounds are challenging in both adult and pediatric ICUs. These wounds, if contaminated with gastrointestinal flora, can cause invasive sepsis and death, and recovery can be prolonged. Controlling the source of infection without diverting stool from the perianal region is complicated. The option of protective colostomy is not well-known among pediatric critical care specialists, but it can help patients survive extremely complicated critical care management.
These authors present three critically ill children who required temporary protective colostomy for perianal wounds because of various clinical conditions. Two patients were treated for meningococcemia, and the other had a total artificial heart implantation for dilated cardiomyopathy. There was extensive and profound tissue loss in the perianal region in the patients with meningococcemia, and the patient with cardiomyopathy had a large pressure injury. Timely, transient, protective colostomy was beneficial in these cases and facilitated the recovery of the perianal wounds. Temporary diverting colostomy should be considered as early as possible to prevent fecal transmission and accelerate perianal wound healing in children unresponsive to local debridement and critical care.
Introduction
Open perianal wounds are challenging problems in ICUs, especially in morbidly obese adult patients because of poor tissue circulation, pressure-related tissue necrosis, and insufficient or inconsistent position changes. This problem is seen in paediatric ICUs (PICUs) less frequently than in adult ICUs. However, in paediatric patients, perianal wounds can be fatal. Open perianal wounds may lead to sepsis as a result of uncontrolled infection after contamination with gastrointestinal flora. Perianal sepsis is associated with a high mortality of up to 78%.1 The most common infections in neutropenic patients with perianal sepsis are caused by Escherichia coli and Enterococcus, Bacteroides, and Klebsiella species.2 This concept is well-known, but there are only a few reports about how to control it, especially in PICUs.
A temporary diverting colostomy can be used to keep feces out of the colon and off of skin that is inflamed, diseased, infected, or newly emerging. The procedure provides time for healing. Whether to perform a colostomy is still controversial; there are no consensus guidelines describing indications for and appropriate timing of colostomy.3 In addition, even though there is little information about the management of perineal burns and faecal diversion strategies in the literature, colostomy is generally recommended to prevent faecal contamination.4 Diverting colostomy remains the most common procedure in children when stool diversion is indicated.5
Meningococcemia is a severe infection in children associated with high mortality and significant morbidity if it is not treated efficiently and quickly. Occasionally, meningococcemia is seen as a severe form known as purpura fulminans (PF). Correct and timely management of PF is critical. Although there are several reports regarding the management of a patient with PF and severe tissue loss,6,7 no report describes how to control open perianal and gluteal wounds from the PF form of meningococcemia.
Here, the authors describe the cases of three critically ill children with extensive perianal tissue loss. Their cases invite a discussion about the timing of diverting colostomy, its duration, and associated outcomes. To the best of the authors’ knowledge, temporary diverting colostomy has not previously been considered in the management of PF.
Written informed consent to reprint the case details and associated images was obtained from each patient’s family. All demographic features and clinical courses are reported in the Table.
Table1 participant characteristics.
Case 1
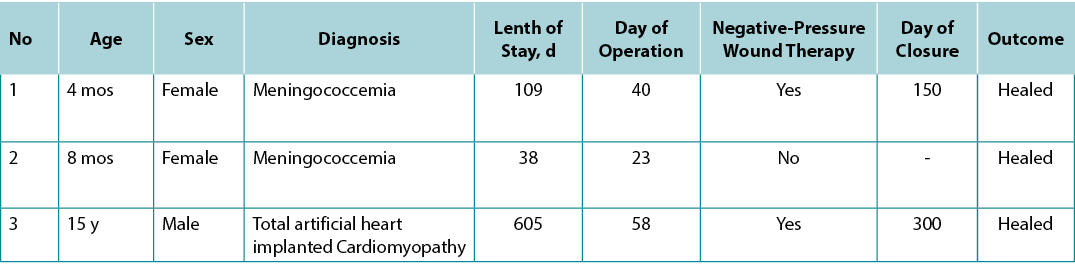
A 4-month-old girl was transferred to the authors’ PICU from another hospital because of fever and widespread petechial and purpuric rashes with suspicion of meningococcemia. She had extensive hemorrhagic purpuric lesions on her body and findings of decompensated septic shock (Figure 1A). The patient required intubation and invasive mechanical ventilation. Ceftriaxone, inotropic support, and hydrocortisone commenced. Laboratory workup showed severe metabolic acidemia, electrolyte imbalance, elevated acute phase reactants, and impaired coagulation parameters. Her blood culture showed Neisseria meningitides, but not in cerebrospinal fluid sample. During the follow-up, the patient underwent seven plasma exchange (PEX) sessions because of thrombocytopenia-associated multiorgan failure and continuous venovenous hemodialysis from fluid overload and sepsis for 6 days. Antibiotics were revised according to culture antibiograms during hospitalisation.
The patient was extubated on the 15th day of hospitalisation. Acinetobacter baumannii was isolated from necrotising wound culture in the perianal region. The patient developed septic shock, which was treated with fluid boluses, epinephrine, meropenem, and colistin. The interdisciplinary team decided to proceed with colostomy given that the patient had extensive infected necrotising perianal wounds, and preventing stool and gastrointestinal flora from coming into contact with deep open wounds was crucial for wound healing and treatment of sepsis (Figure 1B). A temporary diverting colostomy was performed on the 30th day of PICU admission without any surgical complication.
The patient’s open wounds were healed in a short time after colostomy, and she could eat on the 35th day of PICU admission. She was transferred to paediatric infectious diseases (PIDs) service without any oxygen therapy or antibiotics, and her colostomy was taken down in the fifth month of hospital admission after all of her open perianal wounds were healed (Figure 1C).
Currently, the patient is 20 months old, her mental findings are positive, and she can walk. However, she lost the distal parts of her hand and feet after autoamputation because of severe ischemic changes related to meningococcemia, and the skin of her right leg and foot is also compromised.
Figure 1, case 1. A, A 4-month-old girl presented with fever and widespread petechial and purpuric rashes, with suspicion of meningococcemia. Extensive ecchymosis and purpuric lesions were noted on the face, body, extremities, and perineal region. B, Before temporary diverting colostomy, deep and large necrotizing wounds in the perianal region and lower extremities are noted. C, This photograph was taken on the 35th day of pediatric ICU admission with the healing of the necrotizing perianal wound after diverting colostomy.
Case 2
A previously healthy 8-month-old girl was admitted to the authors’ hospital with a diagnosis of meningococcemia. As in the first case, the patient had petechial and purpuric lesions all over her body (Figure 2A). On presentation, she had decompensated septic shock findings, which were treated with fluid boluses, antibiotics, inotropes, vasopressors, and hydrocortisone. She was intubated and received respiratory support from a mechanical ventilator. The authors performed eight PEX sessions for thrombocytopenia-associated multiorgan failure. Her femoral pulses on the left leg were palpable, but Doppler ultrasound revealed no flow on the left popliteal artery. Her blood culture was positive for N meningitides, as was the cerebrospinal fluid. Broad-spectrum antibiotics were given to combat the facility-acquired infections during hospitalisation.
She had a diverting colostomy on the 23rd day of PICU admission to prevent extensive necrotising perianal wounds from contamination with stool (Figure 2B). After the colostomy, her clinical situation improved, infection abated, and the open and deep wounds improved in a short time. The patient was extubated on the 27th day of hospitalisation. She was transferred to the PID clinic for further care of her open wounds on the 38th day of PICU admission. She was discharged from hospital 83 days after her transfer to the PID service with fully healed perineal wounds and scheduled to have her colostomy closed. Unfortunately, her distal limbs did not improve, and she experienced an amputation (Figure 2C).

Figure 2, case 2. A, An 8-month-old girl presented with meningococcemia. Petechial and purpuric lesions all over her body were clearly noted. B, Severe perineal unstageable ulcers were contaminated with stool. C, Rapid healing after diverting colostomy operation.
Case 3
A 15-year-old boy was admitted to the authors’ PICU with decompensated biventricular heart failure and persistent ventricular arrhythmias. He was supported by emergency peripheral venoarterial extracorporeal membrane oxygenation. He had a history of left ventricular thrombus removal operation 2 months prior at a different facility. He also had renal and liver failure.
After hemodynamic evaluation and interdisciplinary discussions, he received a 50-mL total artificial heart (TAH; SynCardia Systems LLC, Tucson, Arizona), implanted by the hospital’s transplantation team. During the postoperative period, he experienced ventilator-associated pneumonia and sepsis associated with pan-drug-resistant Klebsiella pneumoniae and developed multiple organ failure. He received supportive therapy including venovenous hemodiafiltration for 35 days and 22 PEX sessions. He underwent percutaneous tracheostomy on his 41st postoperative day; during this time, there were no TAH-related complications, and his clinical condition improved slowly.
Earlier, during the third week of his PICU admission, and despite frequent position changes, he developed an unstageable pressure ulcer8 (UPU; Figure 3A) because of his lengthy illness, circulatory failure, and septic attacks. This sacral UPU was unresponsive to local care and deteriorated. Deep-tissue biopsy cultures confirmed the presence of methicillin-resistant Staphylococcus aureus and pan-drug-resistant K pneumoniae. Accordingly, the decision to proceed with a temporary protective colostomy was made to eradicate the source of septic attacks and keep the patient on the heart transplant list. He had a sigmoid colostomy process on his 58th day of hospitalisation. Following colostomy and debridement of his UPU, negative-pressure wound therapy was applied, and the UPU healed after his transfer to PID.
Independent ambulation of the patient was achieved in the sixth month of PICU admission with an intensive physical therapy and rehabilitation program. Following independent ambulation, the patient’s hepatic and renal failure was resolved, and he was listed for heart transplantation. The patient’s colostomy was taken down in his 10th month of hospitalisation. He was successfully bridged to transplant by TAH and supportive care, but unfortunately, he died after the transplantation.
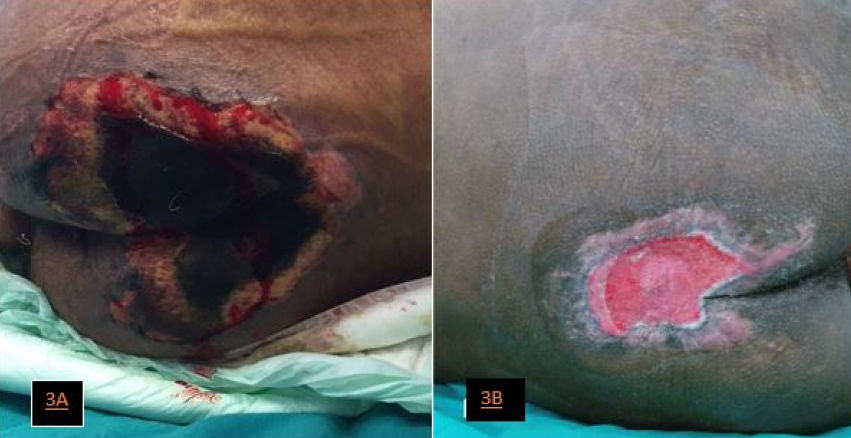
Figure 3, case 3. A, A 15-year-old boy who underwent total artificial heart implantation developed deep and unstageable pressure ulcers on the sacrococcygeal region and local sepsis. B, Sigmoid colostomy, repeated debridement, and negative-pressure wound therapy resulted in the improvement of the large pressure injury, which allowed the patient to bridge to heart transplantation.
Discussion
Perianal wounds often lead to sepsis in critically ill children, who are particularly susceptible to skin infections. Perianal skin lesions may cause significant problems, such as skin and soft-tissue necrosis and scarring extending to the sphincter apparatus, which can cause lifelong incontinence. Treatments include antimicrobial therapy, extensive debridement, and skin graft.3
There are few reports regarding perianal sepsis management.1 Temporary colostomy should be considered in patients unresponsive to local care and surgical debridement. Colostomy facilitates wound healing by keeping feces out of the colon and off of inflamed, diseased, infected, or newly emerging skin. Performing a colostomy is controversial, and there are no consensus guidelines describing appropriate indications or timing of colostomy.3
However, paediatric surgeons are familiar with the colostomy procedure, given that it is required in children with anorectal malformations (especially rectourethral or rectovesical neck fistulas), long-segment Hirschsprung disease, or Crohn disease; in cases of perineal trauma; or in patients presenting with rectosigmoid perforation. Complications of an adequately performed colostomy are infrequent in children. The most common early complications are skin irritation, poor stoma location, and local necrosis, and the most common late complications are skin irritation, prolapse, and stenosis.4 There were no colostomy-related complications in these three cases.
Temporary, protective, diverting colostomy and its takedown are technically accessible, fast, and comparatively safe procedures in children. Therefore, these authors suggest that there is no basis to avoid colostomy when there is a potentially life-threatening perianal infected wound, and local debridement and wound care are not sufficient for proper wound healing. The other important point is that the colostomy completely diverts stool from the perianal region. Loop colostomies are not suitable for these patients, and diverting colostomies are needed.
Even though there are only a few reports on the management of perineal burns and faecal diversion strategies, the colostomy is generally recommended to prevent faecal contamination. Perianal burns are necessarily exposed to faecal contamination.4 This may cause sepsis and graft loss, contaminate wounds, delay wound healing, and lead to scar contracture or anal and urinary malfunction.4,9 Diverting colostomy in children remains the procedure of choice when stool diversion is indicated.5
Quarmby et al10 reported a successful series of colostomies in 13 paediatric patients with perineal burns; wound healing was achieved in 12 patients. Price et al9 performed protective colostomies in 29 children with perianal burns on day 6 after admission and therapeutic colostomies in 16 patients with deep wound infection and sepsis on day 24. In all cases, they achieved marked improvement and healing of the perianal burn wounds, although two patients died of septic shock. Five (11%) of their patients had complications related to the colostomies such as dehiscence and stomal protrusion requiring manual reduction.9
There may be extensive necrotising perianal wounds in patients with meningococcemia, as seen in this patient series. In this population, colostomy may be required to prevent local and systemic infections. Fulminant meningococcemia is a relatively rare, life-threatening disease induced by N meningitides. It may cause a fatal form of septic shock, and most deaths occur within the first 24 hours. It is distinct from other forms of septic shock, mostly because of the appearance of hemorrhagic skin lesions.7 Meningococcemia is one of the precursors to PF, which is characterised by widespread hemorrhagic skin necrosis from vascular thrombosis. Extensive purpuric necrosis may develop in the extremities and cause amputation. When peripheral gangrene occurs, amputation is indicated because this condition itself can induce sepsis.6
These patients had gangrenous areas and deep clefts in the perineal region and lower extremity. Colostomy was performed in these patients to prevent contamination with feces and perianal wound-induced sepsis. As far as the authors are aware, there are no previously reported cases with meningococcemia who underwent colostomy to prevent perianal sepsis.
The beneficial effects of temporary protective diverting colostomy include controlling local and systemic sepsis, reducing colonisation and spread of multidrug-resistant bacteria, and decreasing multiple drug exposure. These effects may lead to rapid healing of open perianal wounds, restricting catabolic state, and weight loss with quicker healing. The patients may be discharged from PICU in a relatively shorter time.3,7 Before colostomy was performed in these three cases, irrigation with normal saline, a thin layer of antibacterial ointment such as mupirocin, and an antiseptic dressing were used as local wound care. Negative-pressure wound therapy was given to two patients after colostomy. The authors noted all the beneficial effects of diverting colostomy in these patients. The decision to proceed with colostomy was made in the early period of PICU admission. Therefore, the authors did not note any multidrug-resistant bacteria colonisation and septic attacks related to these bacteria.
The providers in the authors’ facility discuss every new development, good or bad, with PICU parents daily and carefully discuss all possible outcomes. Generally, families are prepared for possible deterioration in patient status. However, the families of all three patients were very pleased that there was no increase in wound infections at the end of this difficult process.
Conclusions
Temporary diverting colostomy has many benefits for treating perianal wound infection, septic attacks, and tissue destruction by preventing faecal contamination in critically ill children with large open perineal wounds. Although this clinical condition is not rare, protective colostomy is not well-known among paediatric critical care specialists. These authors believe that this intervention helped these patients to stay alive during their extremely complicated critical care management. Consequently, temporary protective diverting colostomy should be considered as early as possible to prevent faecal transmission and accelerate wound healing in children requiring critical care with large perianal wounds that are not responsive to local debridement and care.
Acknowledgments
The authors wish to thank all the paediatric ICU nursing staff for all their efforts and support for our critically ill paediatric patients.
Conflict of Interest
The authors declare no conflicts of interest.
Funding
The authors received no funding for this study.
Desvio temporário da colostomia final em crianças gravemente doentes com infeção grave de ferida perianal
Emrah Gün, Tanıl Kendirli, Edin Botan, Halil Özdemir, Ergin Çiftçi, Kübra Konca, Meltem Koloğlu, Gülnur Göllü, Özlem Selvi Can, Ercan Tutar, Ahmet Rüçhan Akar and Erdal İnce
DOI: https://doi.org/10.33235/wcet.41.3.38-43
Resumo
As feridas perianais largas e profundas são um desafio tanto nas UCIs adultas como pediátricas. Estas feridas, se contaminadas com flora gastrointestinal, podem causar septicemia invasiva e morte e a recuperação pode ser prolongada. Controlar a origem da infeção sem desviar as fezes da região perianal é complicado. A opção por uma colostomia protetora não é bem conhecida entre os especialistas em cuidados críticos pediátricos, mas pode ajudar os pacientes a sobreviver a uma gestão extremamente complicada dos cuidados críticos.
Estes autores apresentam três crianças gravemente doentes que necessitaram de colostomia de proteção temporária para feridas perianais devido a várias condições clínicas. Dois pacientes foram tratados para infeção meningocócica e o outro tinha um implante cardíaco artificial total para cardiomiopatia dilatada. Houve uma extensa e profunda perda de tecidos na região perianal nos pacientes com infeção meningocócica e o doente com cardiomiopatia teve uma grande lesão por pressão. A colostomia oportuna, transitória e protetora foi benéfica nestes casos e facilitou a recuperação das feridas perianais. A colostomia de desvio temporário deve ser considerada o mais cedo possível para prevenir a transmissão fecal e acelerar a cicatrização da ferida perianal em crianças que não respondem ao desbridamento local e aos cuidados críticos.
Introdução
As feridas perianais abertas são problemas difíceis nas UCI, especialmente em pacientes adultos obesos mórbidos devido à má circulação dos tecidos, necrose tecidual relacionada com a pressão e mudanças de posição insuficientes ou inconsistentes. Este problema é visto menos frequentemente nas UCI pediátricas (PUCIs) do que nas UCIs adultas. Contudo, em pacientes pediátricos, as feridas perianais podem ser fatais. As feridas perianais abertas podem levar à sepsis como resultado de infeção não controlada após contaminação com a flora gastrointestinal. A sepsis perianal está associada a uma mortalidade elevada de até 78%.1 As infeções mais comuns em pacientes neutropénicos com sepsis perianal são causadas por Escherichia coli e Enterococcus, Bacteroides e Klebsiella.2 Este conceito é bem conhecido, mas existem apenas alguns relatos sobre como controlá-lo, especialmente em PUCIs.
Uma colostomia de desvio temporário pode ser utilizada para manter as fezes fora do cólon e da pele inflamada, doente, infetada ou recentemente emergida. O procedimento proporciona tempo para a cura. A realização de uma colostomia ainda é controversa; não há diretrizes consensuais que descrevam as indicações e o momento apropriado para a realização de uma colostomia.3 Além disso, embora haja pouca informação na literatura sobre a gestão de queimaduras perineais e estratégias de desvio fecal, a colostomia é geralmente recomendada para prevenir a contaminação fecal.4 O desvio da colostomia continua a ser o procedimento mais comum nas crianças quando o desvio das fezes é indicado.5
A infeção meningocócica é uma situação grave em crianças associada a elevada mortalidade e morbilidade significativa, se não for tratada de forma eficiente e rápida. Ocasionalmente, a infeção meningocócica é vista como uma forma severa conhecida como púrpura fulminante (PF). A gestão correta e atempada da PF é fundamental. Embora existam vários relatórios sobre o tratamento de um doente com PF e perda grave de tecidos,6,7 nenhum relatório descreve como controlar as feridas perianais e glúteas abertas da forma PF meningocócica.
Aqui, os autores descrevem os casos de três crianças gravemente doentes com extensa perda de tecido perianal. Os seus casos convidam a uma discussão sobre o momento de desvio da colostomia, a sua duração e os resultados associados. Tanto quanto é do conhecimento dos autores, a colostomia de desvio temporário não foi considerada anteriormente na gestão da PF.
Foi obtido da família de cada paciente um consentimento informado por escrito para reimprimir os detalhes do caso e as imagens associadas. Todas as características demográficas e percursos clínicos são relatadas na Tabela.
Quadro 1 características dos participantes.
Caso 1
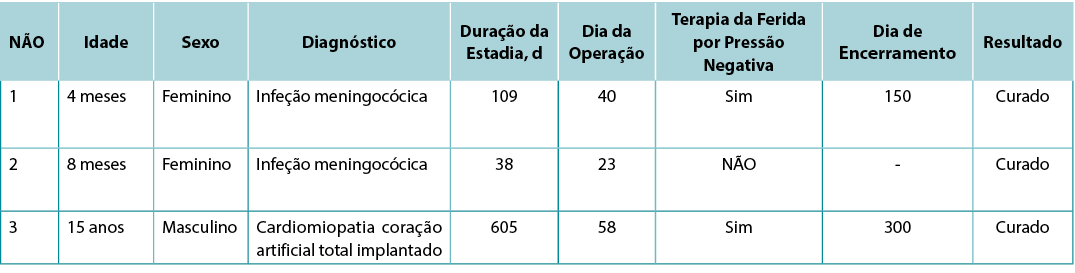
Uma menina de 4 meses foi transferida de outro hospital para a PUCI dos autores devido a febre e a erupções cutâneas e purpúreas generalizadas com suspeita de infeção meningocócica. Tinha lesões hemorrágicas purpúricas extensas no seu corpo e descobertas de choque séptico descompensado (Figura 1A). O paciente necessitava de entubação e ventilação mecânica invasiva. Ceftriaxona, apoio inotrópico e hidrocortisona iniciada. Os trabalhos de laboratório mostraram acidemia metabólica grave, desequilíbrio eletrolítico, reactantes de fase aguda elevada e parâmetros de coagulação prejudicados. A sua hemocultura mostrou meningite Neisseria, mas não na amostra de fluido cefalorraquidiano. Durante o seguimento, o paciente foi submetido a sete sessões de troca de plasma (PEX) devido a falência multiorgânica associada à trombocitopenia e hemodiálise venosa contínua devido a sobrecarga de fluidos e septicemia durante 6 dias. Os antibióticos foram revistos de acordo com os antibiogramas de cultura durante a hospitalização.
O paciente foi extubado no 15º dia de hospitalização. Acinetobacter baumannii foi isolado da cultura da ferida necrotizante na região perianal. O paciente desenvolveu choque séptico, que foi tratado com bolus de fluido, epinefrina, meropenem e colistina. A equipa interdisciplinar decidiu prosseguir com a colostomia dado que o paciente tinha extensas feridas perianais necrotizantes infetadas, pois evitar que as fezes e a flora gastrointestinal entrassem em contacto com feridas profundas abertas era crucial para a cura das feridas e para o tratamento da sepsis (Figura 1B). Uma colostomia de desvio temporário foi realizada no 30º dia de admissão da PUCI sem qualquer complicação cirúrgica.
As feridas abertas da paciente foram curadas num curto espaço de tempo após a colostomia e ela pôde comer no 35º dia de admissão à PUCI. Foi transferida para o serviço de doenças infeciosas pediátricas (PIDs) sem qualquer oxigenoterapia ou antibióticos e a sua colostomia foi retirada no quinto mês de internamento hospitalar depois de todas as suas feridas perianais abertas terem sido cicatrizadas (Figura 1C).
Atualmente a paciente tem 20 meses, a sua evolução mental é positiva e ela pode andar. No entanto, ela perdeu as partes distais da mão e dos pés após autoamputação devido a graves alterações isquémicas relacionadas com a infeção meningocócica e a pele da sua perna e pé direitos também está comprometida.

Figura 1, caso 1. A, Uma menina de 4 meses de idade apresentou febre e erupções cutâneas e purpúreas disseminadas, com suspeita de infeção meningocócica. Foram observadas extensas equimoses e lesões purpúricas no rosto, corpo, extremidades e região perineal. B, Antes de desviar temporariamente a colostomia, notam-se feridas necrosantes profundas e grandes na região perianal e nas extremidades inferiores. C, Esta fotografia foi tirada no 35º dia de admissão na UCI pediátrica com a cicatrização da ferida perianal necrosante após o desvio da colostomia.
Caso 2
Uma menina de 8 meses, anteriormente saudável, foi internada no hospital dos autores com um diagnóstico de infeção meningocócica. Tal como no primeiro caso, a paciente tinha lesões petequiais e purpúricas em todo o seu corpo (Figura 2A). Na apresentação, ela tinha descompensado os resultados do choque séptico, que foram tratados com bolus de fluidos, antibióticos, inotrópicos, vasopressores e hidrocortisona. Foi entubada e recebeu apoio respiratório de um ventilador mecânico. Os autores realizaram oito sessões PEX devido à falência de múltiplos órgãos associados à trombocitopenia. Os seus pulsos femorais na perna esquerda eram palpáveis, mas a ecografia Doppler não revelou qualquer fluxo na artéria poplítea esquerda. A sua hemocultura foi positiva para N meningite, tal como o fluido cefalorraquidiano. Foram administrados antibióticos de largo espectro para combater as infeções adquiridas durante a hospitalização.
Fez uma colostomia de desvio no 23º dia de admissão da PUCI para evitar que as feridas perianais necrotizantes extensas fossem contaminadas com fezes (Figura 2B). Após a colostomia, a sua situação clínica melhorou, a infeção diminuiu e as feridas abertas e profundas melhoraram num curto espaço de tempo. O paciente foi extubado no 27º dia de hospitalização. Foi transferida para a clínica PID para cuidados adicionais das suas feridas abertas no 38º dia de admissão da PUCI. Teve alta do hospital 83 dias após a sua transferência para o serviço PID com feridas perineais totalmente cicatrizadas e programada para ter a sua colostomia encerrada. Infelizmente, os seus membros distais não melhoraram e ela sofreu uma amputação (Figura 2C).

Figura 2, caso 2. A, Uma menina de 8 meses apresentada com infeção meningocócica. Lesões petequiais e purpúricas em todo o seu corpo foram claramente notadas. B, As úlceras graves perineal instáveis foram contaminadas com fezes. C, C, Cura rápida após desvio da operação de colostomia.
Caso 3
Um rapaz de 15 anos de idade foi admitido na PUCI dos autores com insuficiência cardíaca biventricular descompensada e arritmias ventriculares persistentes. Foi apoiado pela oxigenação periférica de emergência da membrana extracorpórea venoarterial. Tinha um historial de operação para remoção de trombos ventriculares esquerdos 2 meses antes, numa instalação diferente. Também teve insuficiência renal e hepática.
Após avaliação hemodinâmica e discussões interdisciplinares, recebeu um coração artificial total de 50 ml (TAH; SynCardia Systems LLC, Tucson, Arizona), implantado pela equipa de transplantes do hospital. Durante o período pós-operatório, experimentou pneumonia associada à ventilação e septicemia associada a Klebsiella pneumoniae pan-resistente a medicamentos e desenvolveu falência de múltiplos órgãos. Recebeu terapia de apoio incluindo hemodiafiltração venovenosa durante 35 dias e 22 sessões PEX. Foi submetido a traqueostomia percutânea no seu 41º dia de pós-operatório; durante este tempo, não houve complicações relacionadas com TAH e a sua condição clínica melhorou lentamente.
Mais cedo, durante a terceira semana da sua admissão na PUCI e apesar das frequentes mudanças de posição, desenvolveu uma úlcera de pressão instável8 (UPU; Figura 3A) devido à sua doença prolongada, falha circulatória e ataques sépticos. Esta UPU sacral não reagiu aos cuidados locais e deteriorou-se. As culturas de biopsia de tecidos profundos confirmaram a presença de Staphylococcus aureus resistente à meticilina e de K pneumoniae pan-resistente a medicamentos. Consequentemente, foi tomada a decisão de proceder a uma colostomia de proteção temporária para erradicar a origem dos ataques sépticos e manter o paciente na lista de transplantes cardíacos. Ele teve um processo de colostomia sigmoide no seu 58º dia de hospitalização. Após colostomia e desbridamento da sua UPU, foi aplicada terapia de feridas com pressão negativa e a UPU cicatrizou após a sua transferência para o PID.
No sexto mês de admissão da PUCI, foi conseguido o ambulatório independente do paciente com um programa intensivo de fisioterapia e reabilitação. No seguimento do ambulatório independente, a insuficiência hepática e renal do paciente foi resolvida e ele foi aprovado para transplante cardíaco. A colostomia do paciente foi retirada no seu 10º mês de hospitalização. Ele foi transferido com sucesso para o transplante por TAH e respetivos cuidados de apoio, mas infelizmente, veio a falecer após o transplante.

Figura 3, caso 3. A, Um rapaz de 15 anos de idade que foi submetido a um implante cardíaco artificial total desenvolveu úlceras de pressão profundas e insensíveis na região sacrococcígea e septicemia local. B, Colostomia sigmoide, desbridamento repetido e terapia de feridas com pressão negativa resultaram na melhoria da grande lesão por pressão, o que permitiu ao paciente ser transferido para o transplante cardíaco.
Discussão
As feridas perianais levam frequentemente à sepsis em crianças gravemente doentes, que são particularmente suscetíveis a infeções cutâneas. As lesões perianais da pele podem causar problemas significativos, tais como necrose da pele e dos tecidos moles e cicatrizes que se estendem ao aparelho do esfíncter, que podem causar incontinência para toda a vida. Os tratamentos incluem terapia antimicrobiana, desbridamento extensivo e enxerto de pele.3
Existem poucos relatórios sobre a gestão da sepsis perianal.1 A colostomia temporária deve ser considerada em pacientes que não respondem aos cuidados locais e ao desbridamento cirúrgico. A colostomia facilita a cicatrização de feridas, mantendo as fezes fora do cólon e fora da pele inflamada, doente, infetada ou recentemente emergida. A realização de uma colostomia é controversa e não existem diretrizes consensuais que descrevam as indicações apropriadas ou o calendário da colostomia.3
No entanto, os cirurgiões pediátricos estão familiarizados com o procedimento de colostomia, dado que é necessário em crianças com malformações anorretais (especialmente fístulas rectouretais ou rectovesicais), doença de Hirschsprung de segmento longo, ou doença de Crohn; em casos de trauma perineal; ou em pacientes que apresentem perfuração recto-sigmóide. Complicações de uma colostomia adequadamente executada são pouco frequentes nas crianças. As complicações precoces mais comuns são irritação da pele, má localização do estoma e necrose local e as complicações tardias mais comuns são irritação da pele, prolapso e estenose.4 Não houve complicações relacionadas com a colostomia nestes três casos.
A colostomia temporária, protetora, desviante e a sua remoção são procedimentos tecnicamente acessíveis, rápidos e comparativamente seguros em crianças. Portanto, estes autores sugerem que não existe base para evitar a colostomia quando existe uma ferida perianal potencialmente perigosa para a vida e o desbridamento local e o tratamento da ferida não são suficientes para a cura adequada da ferida. O outro ponto importante é que a colostomia desvia completamente as fezes da região perianal. As colostomias em laço não são adequadas para estes pacientes, sendo necessárias colostomias de desvio.
Embora existam apenas alguns relatórios sobre a gestão de queimaduras perineais e estratégias de desvio fecal, a colostomia é geralmente recomendada para prevenir a contaminação fecal. As queimaduras perianais são necessariamente expostas à contaminação fecal.4 Isto pode causar septicemia e perda de enxertos, contaminar feridas, atrasar a cicatrização da ferida e levar a contractura cicatricial ou mau funcionamento anal e urinário.4,9 A separação de colostomia em crianças continua a ser o procedimento de escolha quando a separação de fezes é indicada.5
Quarmby et al10 relataram uma série bem-sucedida de colostomias em13 pacientes pediátricos com queimaduras perineais; a cicatrização de feridas foi conseguida em12 pacientes. Price et al9 realizaram colostomias protectoras em 29 crianças com queimaduras perianais no dia 6 após a admissão e colostomias terapêuticas em 16 pacientes com infeção profunda de feridas e septicemia no dia 24. Em todos os casos, conseguiram uma melhoria acentuada e a cura das feridas de queimadura perianal, embora dois pacientes tenham morrido de choque séptico. Cinco (11%) dos seus pacientes tiveram complicações relacionadas com as colostomias, tais como deiscência e protrusão do estoma que exigiram redução manual.9
Pode haver extensas feridas perianais necrosantes em pacientes com infeção meningocócica, como se vê nesta série de pacientes. Nesta população, a colostomia pode ser necessária para prevenir infeções locais e sistémicas. A infeção meningocócica fulminante é uma doença relativamente rara, mas potencialmente fatal induzida pela N meningitides. Pode causar uma forma fatal de choque séptico e a maioria das mortes ocorre nas primeiras 24 horas. É distinto de outras formas de choque séptico, principalmente devido ao aparecimento de lesões hemorrágicas da pele.7 A infeção meningocócica é um dos precursores da PF, que se caracteriza por necrose hemorrágica generalizada da pele devido a trombose vascular. A necrose purpúrea extensa pode desenvolver-se nas extremidades e causar amputação. Quando ocorre gangrena periférica, a amputação é indicada porque esta condição em si pode induzir a sepsis.6
Estes pacientes tinham áreas gangrenosas e fendas profundas na região perineal e na extremidade inferior. A colostomia foi realizada nestes pacientes para prevenir a contaminação com fezes e sepsis induzida por feridas perianais. Tanto quanto é do conhecimento dos autores, não há casos previamente notificados de infeção meningocócica que tenham sido submetidos a colostomia para prevenir a sepsis perianal.
Os efeitos benéficos da colostomia de desvio temporário de proteção incluem o controlo da sepsis local e sistémica, a redução da colonização e propagação de bactérias multirresistentes e a diminuição da exposição a múltiplos medicamentos. Estes efeitos podem levar a uma cura rápida das feridas perianais abertas, restringindo o estado catabólico e a perda de peso com uma cura mais rápida. Os pacientes podem ter alta da PUCI num período de tempo relativamente mais curto.3,7 Antes da realização da colostomia nestes três casos, foram utilizadas irrigações com soro fisiológico normal, uma fina camada de pomada antibacteriana como a mupirocina e um penso antisséptico como tratamento de feridas locais. A terapia da ferida por pressão negativa foi dada a dois pacientes após a colostomia. Os autores notaram todos os efeitos benéficos de desviar a colostomia nestes pacientes. A decisão de prosseguir com a colostomia foi tomada no período inicial da admissão da PUCI. Por conseguinte, os autores não notaram qualquer colonização de bactérias multirresistentes e ataques sépticos relacionados com estas bactérias.
Os fornecedores nas instalações dos autores discutem diariamente cada novo desenvolvimento, bom ou mau, com os pais de crianças em PUCI e discutem cuidadosamente todos os resultados possíveis. Geralmente, as famílias estão preparadas para uma possível deterioração do estado do paciente. No entanto, as famílias dos três pacientes ficaram muito satisfeitas por não ter havido aumento de infeções das feridas no final deste difícil processo.
Conclusões
A colostomia de desvio temporário tem muitos benefícios no tratamento da infeção da ferida perianal, ataques sépticos e destruição de tecidos, ao prevenir a contaminação fecal em crianças gravemente doentes com grandes feridas perineais abertas. Embora esta condição clínica não seja rara, a colostomia protetora não é bem conhecida entre os especialistas em cuidados críticos pediátricos. Estes autores acreditam que esta intervenção ajudou estes pacientes a permanecerem vivos durante a sua gestão extremamente complicada dos cuidados críticos. Consequentemente, a colostomia de desvio temporário deve ser considerada o mais cedo possível para prevenir a transmissão fecal e acelerar a cicatrização de feridas em crianças que requerem cuidados críticos com grandes feridas perianais que não respondem ao desbridamento e cuidados locais.
Agradecimentos
Os autores desejam agradecer a todo o pessoal de enfermagem em UCI pediátrica por todos os seus esforços e apoio aos nossos pacientes pediátricos gravemente doentes.
Conflitos de interesses
Os autores declaram não haver conflitos de interesses.
Financiamento
Os autores não receberam qualquer financiamento para este resumo de evidências.
Author(s)
Emrah Gün*†MD
Fellow, Department of Pediatric Critical Care Medicine
Tanıl Kendirli †MD
Professor, Department of Pediatric Critical Care Medicine
Edin Botan †MD
Fellow, Department of Pediatric Critical Care Medicine
Halil Özdemir †MD
Associate Professor, Department of Pediatric Infectious Disease
Ergin Çiftçi †MD
Professor, Department of Pediatric Infectious Disease
Kübra Konca †MD
Fellow, Department of Pediatric Infectious Disease
Meltem Koloğlu †MD
Professor, Department of Pediatric Surgery
Gülnur Göllü †MD
Associate Professor, Department of Pediatric Surgery
Özlem Selvi Can †MD
Associate Professor, Department of Pediatric Anesthesia
Ercan Tutar †MD
Professor, Department of Pediatric Cardiology
Ahmet Rüçhan Akar †MD
Professor, Department of Cardiovascular Surgery
Heart Centre, Cebeci Hospitals
Erdal İnce †MD
Professor, Department of Pediatric Infectious Disease
* Corresponding author
†Ankara University School of Medicine, Turkey
References
- Morcos B, Amarin R, Abu Sba A, Al-Ramahi R, Abu Alrub Z, Salhab M. Contemporary management of perianal conditions in febrile neutropenic patients. Eur J Surg Oncol 2013;39(4):404-7.
- Baker B, Al-Salman M, Daoud F. Management of acute perianal sepsis in neutropenic patients with hematological malignancy. Tech Coloproctol 2014;18(4):327-33.
- Vuille-dit-Bille RN, Berger C, Meuli M, Grotzer MA. Colostomy for perianal sepsis with ecthyma gangrenosum in immunocompromised children. J Pediatr Hematol Oncol 2016;38(1):53-7.
- Bordes J, Le Floch R, Bourdais L, Gamelin A, Lebreton F, Perro G. Perineal burn care: French working group recommendations. Burns 2014;40(4):655-63.
- Bordes J. Response to letter to the editor: perineal burn care: French working group recommendations [Burns 2014;40:655-63]. Burns 2015;41(6):1368-9.
- Ichimiya M, Takita Y, Yamaguchi M, Muto M. Case of purpura fulminans due to septicemia after artificial abortion. J Dermatol 2007;34(11):786-9.
- Bouneb R, Mellouli M, Regaieg H, Majdoub S, Chouchene I, Boussarsar M. Meningococcemia complicated by myocarditis in a 16-year-old young man: a case report. Pan Afr Med J 2018;29:149.
- Simsic JM, Dolan K, Howitz S, Peters S, Gajarski R. Prevention of pressure ulcers in a pediatric cardiac intensive care unit. Pediatr Qual Saf 2019;4(3):e162.
- Price CE, Cox S, Rode H. The use of diverting colostomies in paediatric peri-anal burns: experience in 45 patients. S Afr J Surg 2013;51(3):102-5.
- Quarmby CJ, Millar AJ, Rode H. The use of diverting colostomies in paediatric peri-anal burns. Burns 1999;25(7):645-50.



