Volume 42 Number 1
Wound bed preparation
R Gary Sibbald, James A Elliott, Reneeka Persaud-Jaimangal, Laurie Goodman, David G Armstrong, Catherine Harley, Sunita Coelho, Nancy Xi, Robyn Evans, Dieter O Mayer, Xiu Zhao, Jolene Heil, Bharat Kotru, Barbara Delmore, Kimberly LeBlanc, Elizabeth A Ayello, Hiske Smart, Gulnaz Tariq, Afsaneh Alavi and Ranjani Somayaji
Keywords debridement, Exudate, wound bed preparation, wound healing, Infection, Inflammation, Pain, healability, moisture management, paradigm, patient-centred care
For referencing Sibbald GR et al. Wound bed preparation. WCET® Journal 2022;42(1):16-28
DOI
https://doi.org/10.33235/wcet.42.1.16-28
Submitted November 2020
Accepted February 2021
Abstract
The wound bed preparation (WBP) model is a paradigm to optimise chronic wound treatment. This holistic approach examines the treatment of the cause and patient-centred concerns to determine if a wound is healable, a maintenance wound, or non-healable (palliative). For healable wounds (with adequate blood supply and a cause that can be corrected), moisture balance is indicated along with active debridement and control of local infection or abnormal inflammation. In maintenance and non-healable wounds, the emphasis changes to patient comfort, relieving pain, controlling odour, preventing infection by decreasing bacteria on the wound surface, conservative debridement of slough, and moisture management including exudate control.
In this fourth revision, the authors have re-formulated the WBP model into 10 statements. This article will focus on the literature in the last 5 years or new interpretations of older literature. This process is designed to facilitate knowledge translation in the clinical setting and improve patient outcomes at a lower cost to the healthcare system.
© R Gary Sibbald. Previously published in Advances in Skin & Wound Care April 2021 and published here with the kind permission of Gary Sibbald (see Editorial)
Introduction
Wound bed preparation (WBP) is a structured approach to wound healing. Now entering its third decade of widespread use, the WBP paradigm was first published in 2000, with periodic updates in 2003, 2006, 2011, 2015 and now 2021. This article lists 10 statements formulated from previous versions of the WBP model, reports the results of a survey of current wound care practitioners conducted to achieve consensus on those principles, and summarises related evidence supporting each statement. This latest iteration features the following key changes:
- The use of an audible handheld Doppler (AHHD) of dorsalis pedis or posterior tibial artery as an alternative to the traditional ankle-brachial pressure index (ABPI) for the clinical assessment of adequate arterial supply to heal and ability to apply compression therapy safely.
- Updated approaches to topical and systemic pain management for persons with wounds.
- An update on the management of maintenance and non-healable wounds.
- New enablers to facilitate knowledge dissemination for the other eight components of WBP.
Sackett and colleagues1 define evidence-based medicine as “integrating individual clinical expertise and the best external evidence”. Specifically, the three pillars of evidence-based medicine include scientific evidence, expert knowledge and patient preference; these are incorporated into the 10 statements included in the WBP 2021 paradigm (Figure 1).
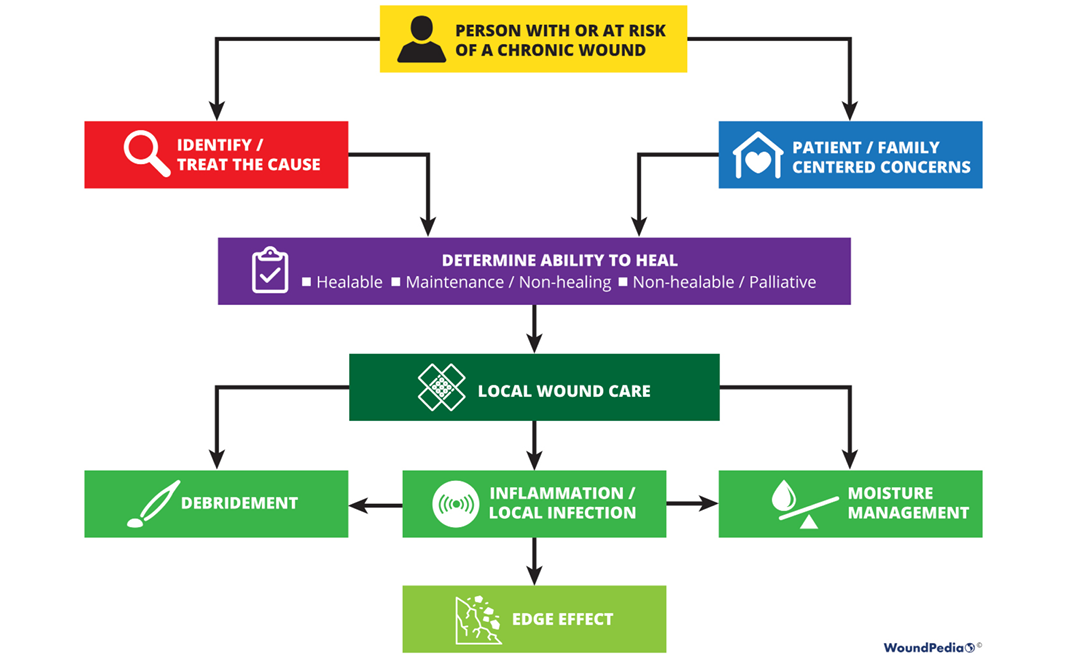
Figure 1. WBP paradigm 2021 (©WoundPedia 2021)
Engagement of stakeholders in the evaluation process has been suggested as a strategy to bridge the “translation gap”2. Wound healing experts and active wound care practitioners were involved in the evaluation process of the 10 statements to enhance dissemination3,4. Further, the authors conducted a comprehensive search of recent literature, findings from which are included throughout this document. Finally, WBP 2021 includes a set of enablers for translation of knowledge into practice. These enablers are tools intended for use at the point of care to enhance implementation of the WBP statements.
Methods
Ten statements were initially developed by the authors based on previous versions of the WBP paradigm and informed by a review of recent literature. These initial statements were used to create an online survey and a set of visual ‘enablers’ that added further detail to each statement. Some of the 10 statements were further subdivided into lettered substatements (1A, 1B, 1C etc). The survey was iteratively reviewed and assessed for face and content validity by a total of twenty developers and external wound care stakeholders over a 6-month period and finalised for send-out.
The survey (Supplementary Table 1, https://wcetn.org/page/ReadJournal) was sent to a purposive sample of wound healing key opinion leaders (KOLs). The authors chose at least one KOL from each continent and from each key wound healing profession – physicians, nurses and allied health practitioners. For each statement, respondents stated whether they strongly agreed, somewhat agreed, somewhat disagreed or strongly disagreed. The desired consensus level for statement acceptance was 80% of respondents somewhat agreeing or strongly agreeing with each statement. The survey was also sent to graduating classes of the International Interprofessional Wound Care Courses (IIWCC) in Abu Dhabi and Canada. The respondents were completing a year-long KOL training with a certificate of completion. Most (but not all) class members voluntarily participated.
Results
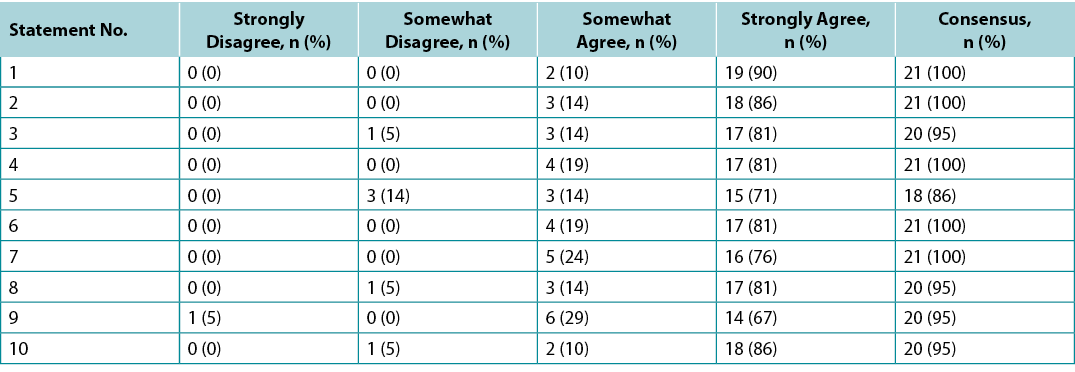
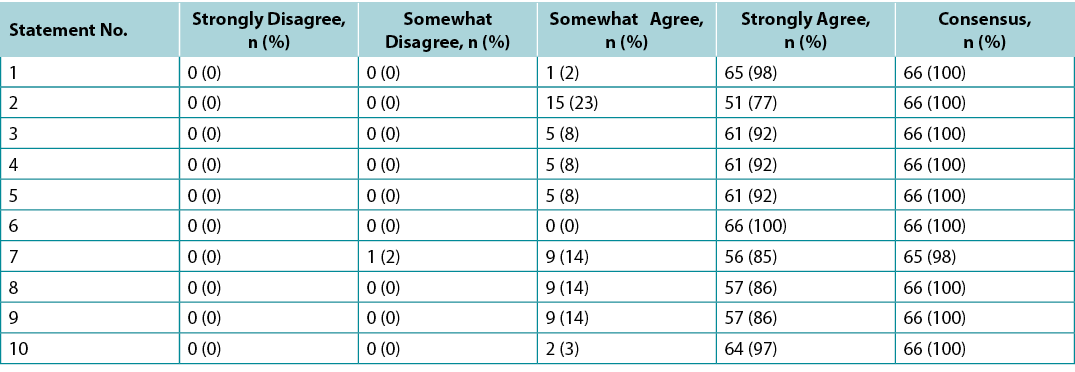
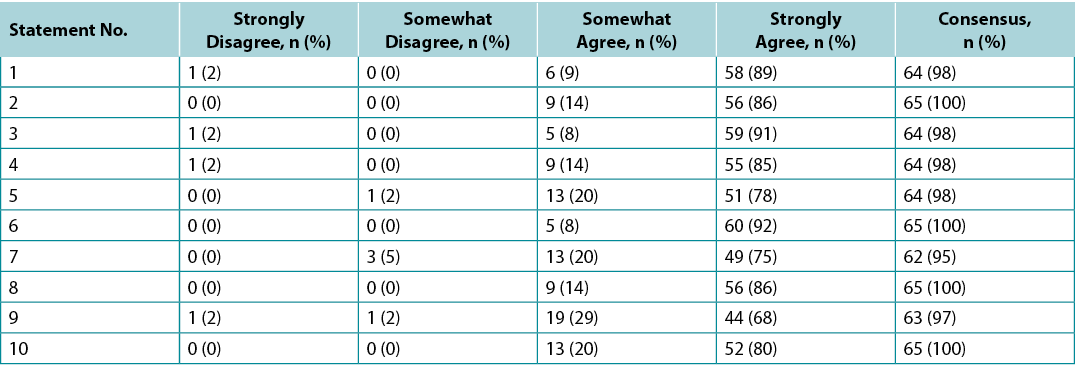
Surveys were requested from KOLs (n=21) and students of the IIWCC 2020 class of Abu Dhabi (n=66) and Canada (n=65). The 21 KOLs’ consensus for each statement was between 86–100% (Supplementary Table 2). The 2020 IIWCC class in Abu Dhabi demonstrated 98–100% consensus (Supplementary Table 3) and the class in Canada reached an 85–100% consensus (Supplementary Table 4, all tables at https://wcetn.org/page/ReadJournal). The most notable result, beyond the generally high level of consensus, was the comparatively low KOL agreement with Statement 5 (still 86%; discussed later) and the high agreement with all statements among the Abu Dhabi students. This could be because the students in Abu Dhabi (from several West Asian countries and a small number of students from Africa) had less wound care experience than the other groups.
The final 10 statements are listed in Table 1. Each statement will now be expanded upon in more detail in a narrative summary and with accompanying visuals for translation to practice.
Table 1. WBP 2021 10 final statements
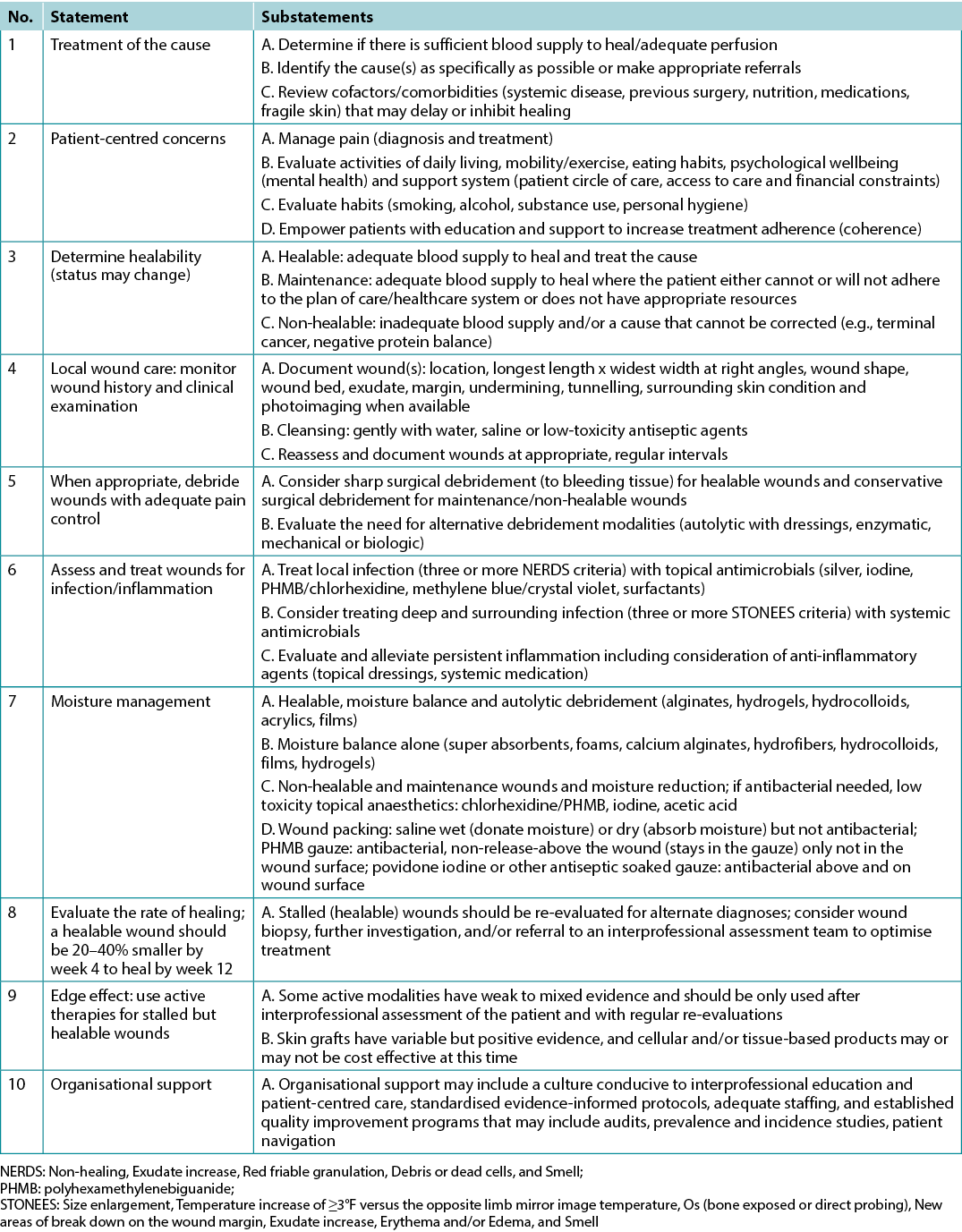
Statement 1 – Treatment of the cause
Optimal, timely diagnosis and treatment of the wound cause are the most important aspects of chronic wound care.
Substatement 1A – Determine if there is sufficient blood supply to heal/adequate perfusion
Clinicians should assess vascular supply for leg and foot ulcers to identify if there is adequate blood supply to heal. A palpable dorsalis pedis pulse usually indicates there is at least 80mmHg pressure in the foot (Table 2).
The ABPI is a ratio of the ankle systolic BP over the brachial systolic BP obtained using an 8-MHz portable Doppler. Approximately 8% of individuals may have an aberrant dorsalis pedis pulse, and the posterior tibial or peroneal pulse should be palpated as an alternative. The ABPI has been the standard for assessment of blood supply in the foot. A normal value is usually equal to or greater than 0.9 and less than 1.45,6; under 0.9 there may be some arterial disease, and over 1.4 the foot vessels are calcified and the value is inaccurate.
Ideally, the ABPI should be obtained after the patient has been recumbent for 20 minutes. A BP cuff is placed over the gaiter area of the lower leg. The clinician locates an audible arterial signal on the foot, and the cuff is inflated until the sound disappears. The cuff is deflated and, when the sound reappears, the systolic BP is recorded. The same procedure is repeated over the brachial artery.
Often oedema and inflammation (including congestive heart failure, acute or subacute lipodermatosclerosis or thrombophlebitis), along with infection, may result in pain. Acute pain may make occlusion of the lower leg artery impossible. In addition, up to 80% of persons with diabetes or 20% of older adults will have calcified vessels, providing an artificially high ABPI, rendering the test inaccurate. An alternative test is the AHHD evaluation. This test can be performed with the patient sitting or recumbent, and the BP cuff is not necessary around the gaiter area. An adequate amount of gel is placed over the dorsum of the foot and the audible waveform elicited (Table 2). A monophasic or absent audible signal indicates the need for a full vascular assessment. The presence of an audible multiphasic (biphasic/triphasic) wave indicates there is no significant peripheral vascular disease in the lower extremity, and compression therapy can be instituted. The foot should be checked for normal temperature and the absence of dependent rubor (dusky red colour) that blanches with elevation. This physical examination can be used to rule out an angiosomal defect (local or segmental artery occlusion). The dorsalis pedis or posterior tibial pulse should also be palpable.
Table 2. Vascular assessment methods (©WoundPedia 2021)
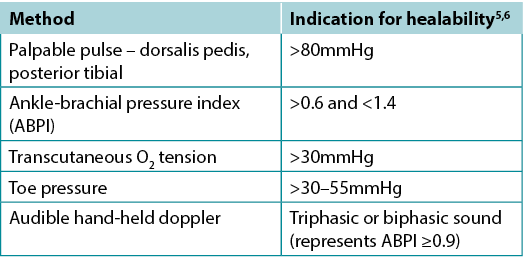
A 2015 study documented the results of AHHD readings performed on 379 legs in 200 patients which were compared with sequential lower-leg Doppler readings in a certified vascular laboratory7. The test is specific for excluding arterial disease (posterior tibial, 98.6%; dorsalis pedis, 97.8%) but is not sensitive for a diagnosis of arterial disease (posterior tibial, 37.5%; dorsalis pedis, 30.2%). This test is a reliable, simple, rapid, inexpensive bedside exclusion test for peripheral vascular disease among patients with or without diabetes. The results are independent of vascular calcification.
Again, a monophasic Doppler result or absent pulses should trigger segmental lower leg duplex Doppler studies of the arterial blood supply. In some cases, venous studies may be warranted, especially if there is a possibility of surgical or other venous intervention. This test can avoid delays in applying compression therapy when traditional ABPI studies are not possible (lack of access to a Doppler, pain, non-compressible vessels or time constraints).
For ulcers elsewhere on the body, there is a need for adequate perfusion; check the temperature of the surrounding skin. Examine the regional skin for dependent rubor of the arm or leg distally. On the central body, check the area for oedema or necrosis along with circulation time (a white area from a depressed finger on the skin should return in 3 seconds or less; otherwise, there may be compromise). Compromised circulation may indicate a maintenance or non-healable wound until the underlying defect is corrected.
Substatement 1B – Identify the cause(s) as specifically as possible or make appropriate referrals
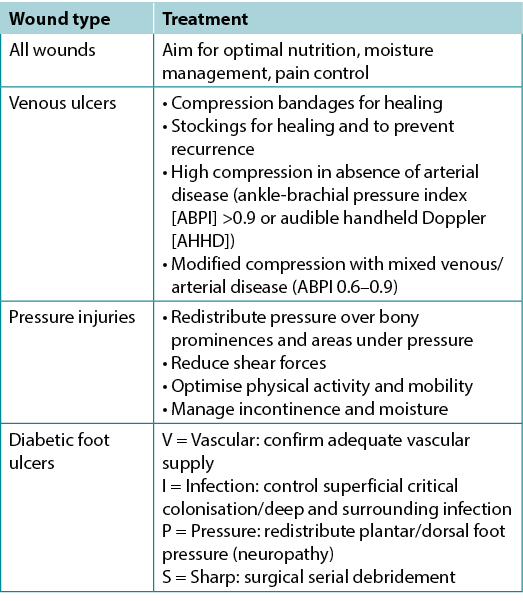
Often the cause of a non-healing wound is an “inadequate diagnosis”4. Practitioners must identify the wound cause as precisely as possible, considering vascular leg ulcers (venous, mixed, arterial, lymphatic or combinations), diabetic foot ulcers (neuropathic, ischaemic or mixed) and pressure injuries (which must be distinguished from moisture-associated skin damage); each has specific management considerations (Table 3). Other diagnoses include inflammatory ulcers (pyoderma gangrenosum, vasculitis), malignant ulcers (primary skin, other secondary malignancies), trauma/previous surgeries, medications, and congenital or acquired coexisting diseases. Some coexisting conditions put skin at risk. As skin ages, it becomes thinner. Photo damage and hereditary (e.g., epidermolysis bullosa, Ehlers-Danlos syndrome) or acquired (e.g., bullous pemphigoid, toxic epidermal necrolysis) dermatologic disease increase susceptibility to trauma, including skin tears. Further, areas of moisture-associated skin damage may be more susceptible to pressure injuries or infection.
Table 3. Treatment of wound cause by type (©WoundPedia 2021)
Substatement 1C – Review cofactors/comorbidities (systemic disease, previous surgery, nutrition, medications, fragile skin) that may delay or inhibit healing
Addressing modifiable cofactors is important for all persons with chronic wounds (Figure 2). Appropriate referrals for optimal management can often facilitate wound healing.
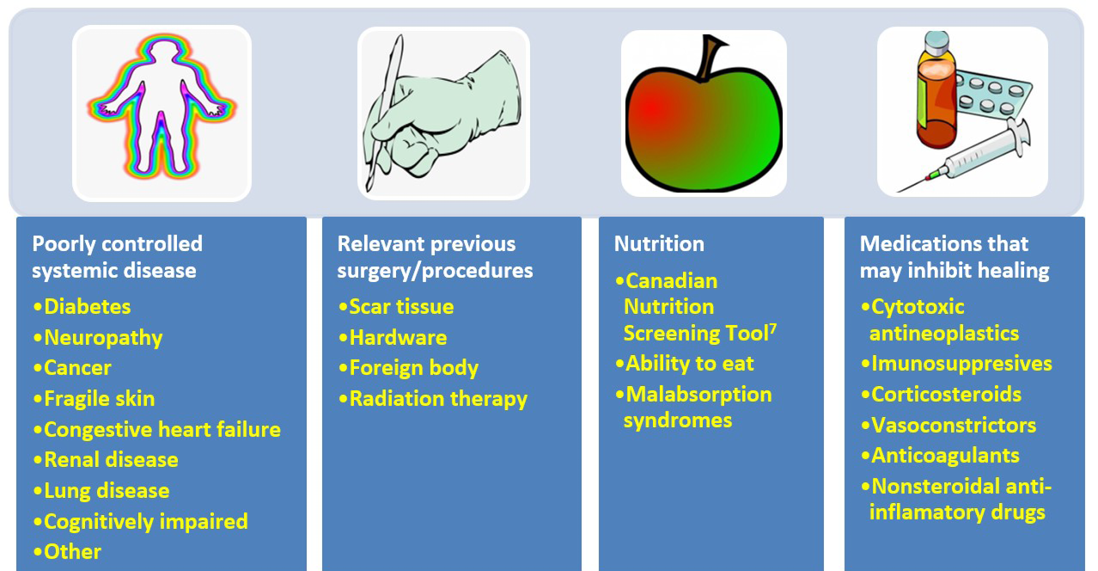
Figure 2. Cofactors and comorbidities to review for wound healing (©WoundPedia 2021)
Nutrition assessment can be facilitated with the validated two-question Canadian Nutritional Screening Tool8:
- Have you lost weight in the past 6 months without trying to lose this weight? (If the patient reports a weight loss but gained it back, consider it as no weight loss).
- Have you been eating less than usual for more than a week?
This tool has many advantages; no blood tests or diagnostic procedures are required, it is simple and rapid to administer and it is reliable9. Any healthcare professional can quickly identify a potential nutrition deficiency and the need for referral to a dietitian.
Statement 2 – Patient-centred concerns
Substatement 2A – Manage pain (diagnosis and treatment)
Pain is often the foremost concern of patients, whereas it is rarely the top concern of healthcare providers. Pain must also be quantified. The numeric rating scale (0–10) is typically used (Table 4). Reported pain levels of 5 or greater require intervention.
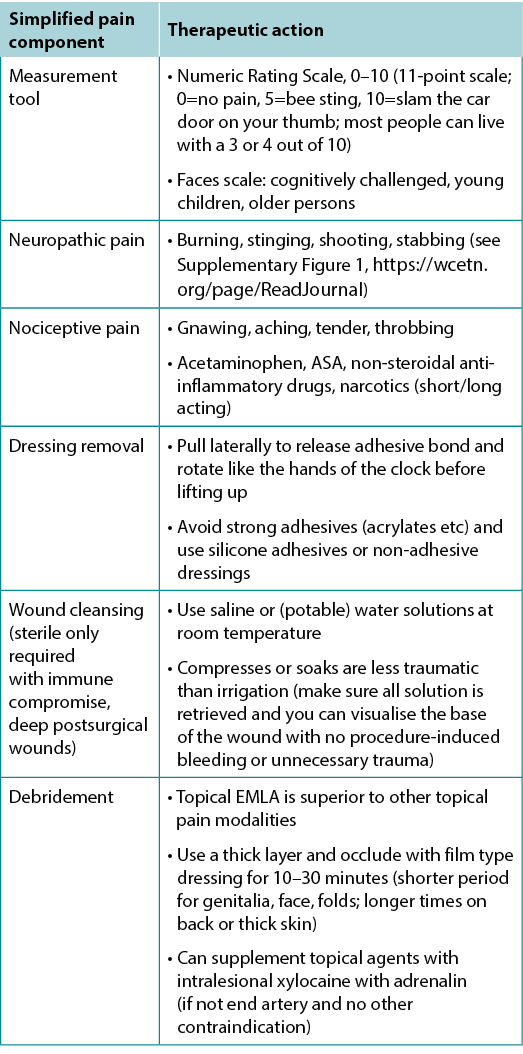
Table 4. Management of wound-related pain (©WoundPedia 2021)
There are two major types of pain – nociceptive and neuropathic (Supplementary Figure 1, https://wcetn.org/page/ReadJournal). Nociceptive pain is related to injury, is stimulus dependent and is typically associated with aching, gnawing, tender or throbbing sensations. Neuropathic pain is often spontaneous and described as burning, shooting, stinging or stabbing. Each type has a different physiologic basis, necessitating different pharmacologic treatment.
A recent systematic review on topical analgesics associated with pain in chronic leg ulcers demonstrated a topical cream (eutectic mixture of local anaesthetics) was superior to other formulations for people living with chronic leg ulcers10. There are other topical modalities that may be associated with pain relief and strategies, including the use of silicone adhesives to replace other, more traumatic, acrylic adhesives at dressing removal.
Inadequate pain control can occur during many components of local wound care11. For painful dressing changes, oral medication must be administered at an appropriate time prior to the change. Between dressing changes, pain is often linked to the cause of the wound or its complications; consider non-pharmacologic measures (music therapy, meditation, acupuncture, transcutaneous electrical nerve stimulation, homeopathy, naturopathy and spiritual healing).
In summary, a patient’s rights in terms of pain involve the six Cs – every patient deserves to be Checked, the Cause determined, the Consequences of treatment explained (with adverse effects), adequate Control, the ability to Call timeouts during procedures and Comfort. Finally, providers must remember that pain management not documented is equivalent to no pain management.
Substatement 2B – Evaluate activities of daily living, mobility/exercise, eating habits, psychological wellbeing (mental health) and support system (patient circle of care, access to care and financial constraints)
Patient-centred concerns often involve inadequate support structures. They can also involve a lack of healthcare system agency impairing access to appropriate healthcare. Personal mental health may impair the patient’s ability to cope with the management of a chronic wound, and he or she may require help. There is a need for social workers, discharge coordinators and clinical psychologists to support systems in the community.
Substatement 2C – Evaluate habits (smoking, alcohol, substance use, personal hygiene)
Every cigarette will decrease local oxygenation 30% for an hour12. Cigarettes and other tobacco products can be a major factor preventing healing of chronic wounds or act as a proinflammatory stimulus for persons with hidradenitis suppurativa. Opiate use alone (especially >10mg/d) was associated with an increase in wound size and reduced likelihood of healing in a 2017 study of 450 patients13.
Substatement 2D – Empower patients with education and support to increase treatment adherence (coherence)
Aujoulat et al14 examined patient empowerment in relation to chronic disease education. They determined that: “the goals and outcomes… should neither be predefined by the healthcare professions, nor restricted to some disease and treatment related outcomes but should be discussed and negotiated with every patient according to his/her own particular situation and life priorities”14.
Moore et al.15 outlined four steps to increase patient involvement in their care:
1. Seek patient views/understanding of their condition.
2. Identify fears/concerns.
3. Establish what is important for the patient.
4. Assess willingness for involvement in their care.
Statement 3 – Determine healability
One of the first steps providers must take after diagnosis is to determine healability, with the knowledge that the wound status may change. Generally, chronic wounds fall into one of three categories – healable, maintenance and non-healable. Local wound care strategies will vary by classification (Table 5).
Table 5. Summary of local wound care strategies; adapted from Sibbald et al16 (©WoundPedia 2021)
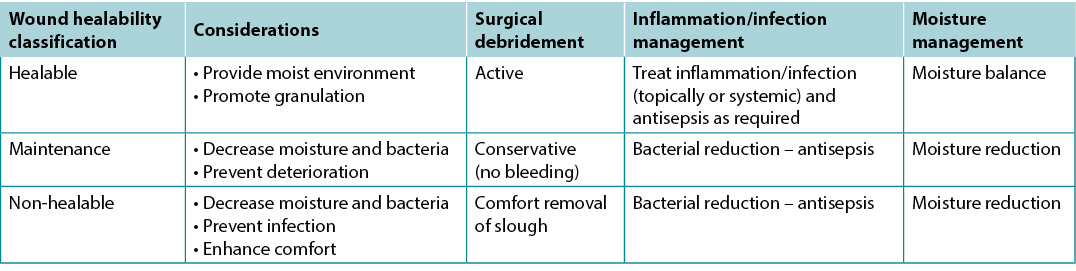
Substatement 3A – Healable: adequate blood supply to heal and treat the cause
A healable wound has enough blood supply to heal and the cause has been corrected. As a rule, approximately two-thirds of wounds in the community are healable.
Substatement 3B – Maintenance: adequate blood supply to heal where the patient either cannot or will not adhere to the plan of care/healthcare system or does not have appropriate resources
A quarter of wounds are maintenance wounds, either because of patient issues (e.g., refusal to wear compression bandages) and/or health system factors that prevent healing (e.g., cannot afford plantar pressure redistribution devices and the system will not supply the footwear).
Substatement 3C – Non-healable: inadequate blood supply and/or a cause that cannot be corrected (e.g., terminal cancer, negative protein balance)
Approximately 5–10% of wounds are non-healable, often because of inadequate blood supply that cannot be treated or corrected, advanced chronic disease, or the dying process. For patients with non-healable wounds, the paramount points of care to address are pain, infectious complications, exudate and odour control as well as activities of daily living.
Thirteen KOLs from the Wound Healing Society of South Africa conducted a recent systematic integrative review of non-healable and maintenance wounds17. This 13-member panel sourced 13 reviews, six best practice guidelines, three consensus studies and six original non-experimental studies. The three main conclusions were the need for patient-centred care, timely intervention by skilled healthcare providers, and an interprofessional referral pathway17.
Statement 4 – Local wound care: monitor wound history and clinical examination
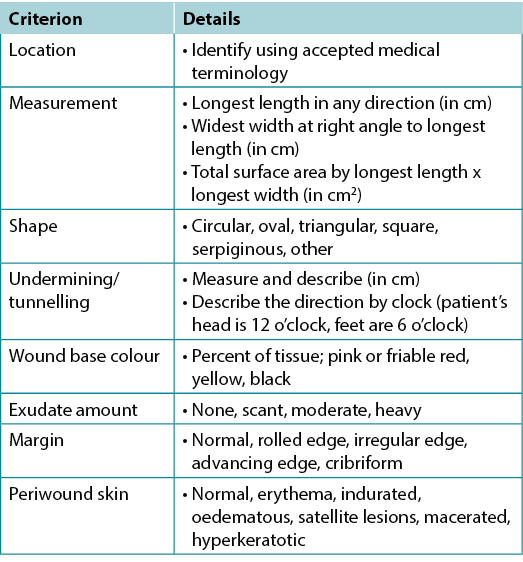
Substatement 4A – Document wound(s): location, longest length x widest width at right angles, wound shape, wound bed, exudate, margin, undermining, tunnelling, surrounding skin condition and photoimaging when available
Wound documentation is important (Table 6). Document the wound’s location and size; these authors recommend using the longest length and widest width perpendicular to one another, although head-to-toe alignment is also common. Pick the method of measurement that aligns with institutional policy; consistency is most important. Note and monitor undermining, tunnelling, tissue type in the wound bed, wound margins and periwound skin characteristics.
Table 6. Wound documentation (©WoundPedia 2021)
Substatement 4B – Cleansing: gently with water, saline or low-toxicity antiseptic agents
For healable wounds, local wound care may include sharp surgical debridement, treatment of infection (local infections, deep and surrounding infection) and moisture management. For non-healable wounds, optimal care may be aimed at conservative debridement of slough, bacterial reduction and moisture reduction. In these cases, antiseptic agents that may have some tissue toxicity may be preferable to allowing bacterial proliferation to cause further tissue damage leading to infection.
There is extraordinarily little high quality evidence on the topic of wound cleansing (Table 7); accordingly, it is hard to draw any conclusions so the topic of wound cleansing is one that requires further research19. When irrigating, note the amount of solution that was used going into and out of the wound bed. Caution should be used when the entire wound bed is not clearly visualised or intact. Be careful not to harm the wound bed through excess trauma.
Table 7. Methods of wound cleansing; adapted from Nicks et al18 (©WoundPedia 2021)
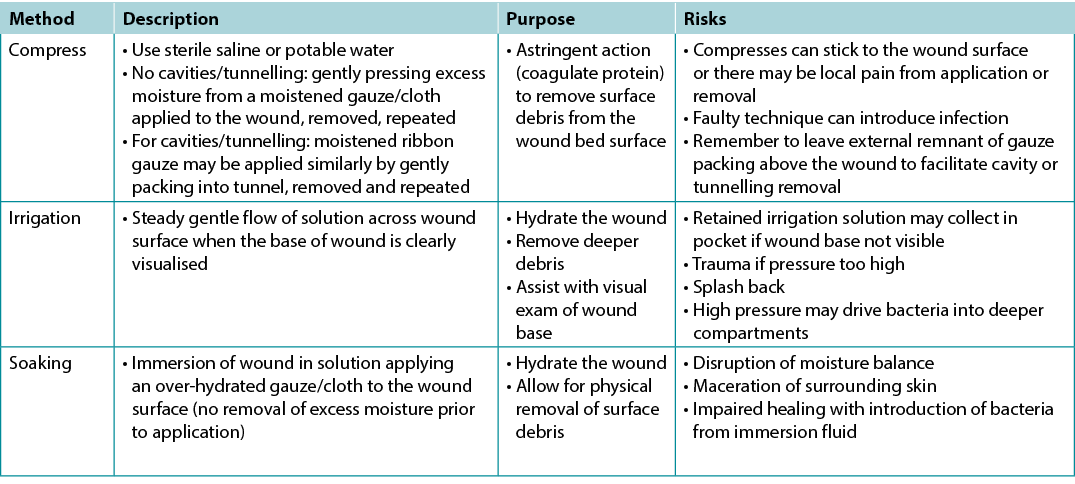
Substatement 4C – Reassess and document wounds at appropriate, regular intervals
Statement 5 – When appropriate, debride wounds with adequate pain control
Debridement is a way to remove slough, debris or foreign substances that may facilitate infection or act as a proinflammatory stimulus, prolonging the inflammatory stage of wound healing and delaying the proliferative reparative process. Sharp surgical debridement requires assessment of the blood supply to be sure it is adequate for healing. Before starting, providers who are considering even conservative debridement methods must ensure they have appropriate competency, scope of practice, the required equipment, and support in the event of bleeding, as well as alignment with their facility’s policies and procedures.
Although it did achieve consensus, the relatively lower agreement levels among KOLs for this statement were likely attributable to facility-related limitations on sharp debridement. This procedure requires clinical experience, appropriate scope of practice, and availability of equipment to perform the procedure and stop bleeding if required.
Substatement 5A – Consider sharp surgical debridement (to bleeding tissue) for healable wounds and conservative surgical debridement for maintenance/non-healable wounds
For healable wounds, this means sharp surgical debridement, autolytic debridement with dressings or enzymatic, biologic (medical maggots), or mechanical debridement. For non-healable and maintenance wounds, this means conservative surgical or other methods of non-viable slough removal.
Patient empowerment can be modelled on the 4-Step Clinical Decision Making Debridement Guide20 for a mutual agreement between patients and clinicians. First, ask whether the wound is capable of healing. If the answer is yes, select the appropriate method based on patient concerns and wound characteristics. Next, investigate which wound characteristics influence debridement choice, such as secondary infection, pain, wound size and exudate. Ascertain how selective a debridement method is needed; determine if there is any risk to healthy tissue when necrotic tissue is being debrided. Finally, consider the care setting. Some clinicians and/or types of resources may not be available in all care settings. Government regulation and facility policy may also be factors20.
Substatement 5B – Evaluate the need for alternative debridement modalities (autolytic with dressings, enzymatic, mechanical or biologic)
Autolytic debridement can be accomplished via calcium alginate, hydrogel and hydrocolloid dressings. This type of debridement is often relatively painless, but it may be slower than surgical methods. Enzymatic debridement (collagenase) is often used where surgical debridement or autolytic dressings are not available. It is a relatively slow method, and the treatment requires a prescription.
Mechanical debridement may be accomplished using advanced technologies such as ultrasound that require clean or sterile conditions with protection from bacterial contamination and airborne bacterial pathogens or particulate matter. Whirlpool systems may contaminate areas of emersed skin and may cause cross-contamination between patients. Saline wet-to-dry gauze is nursing time intensive, painful on dressing removal, and can remove healthy viable tissue from the wound surface.
Moya-López et al.21 recently published a review of maggot debridement therapy for chronic wounds. Maggot therapy can be faster than some other non-surgical debridement methods, and it is selective for devitalised tissue. The authors concluded that more data were needed by wound type, frequency of application and the efficacy of treatment. Maggots are not indicated for ischaemic wounds and when deep and surrounding infection has not been treated systemically.
Statement 6 – Assess and treat wounds for infection/inflammation
Wound infections have two compartments – one superficial and the other deep10,12. Wounds can be thought of as a bowl of soup; the thin layer on the surface of a wound is analogous to the superficial compartment, and the sides and bottom of the soup bowl are equivalent to the surrounding and deep components of a chronic wound.
Substatement 6A – Treat local infection (three or more NERDS criteria) with topical antimicrobials (silver, iodine, polyhexamethylenebiguanide [PHMB]/chlorhexidine, methylene blue/crystal violet, surfactants)
The superficial compartment of a chronic wound is a thin layer of cells that can be treated topically. Any three or more NERDS (Nonhealing, Exudate increase, Red friable granulation, Debris or dead cells, and Smell) criteria are signs of local infection, for which topical antimicrobials may be indicated. If the wound is healable and the cause treated, it should take 4 weeks or less to improve. Clinicians should know that treating the superficial wound compartment requires dressings to release antimicrobial agents onto the surface of the wound. Non-release dressings will work above the wound surface but cannot penetrate the superficial compartment. This may prevent bacterial growth above the wound, but another agent may be needed to target the surface wound compartment. For example, antiseptic sprays such as chlorhexidine mouthwashes often have less available alcohol with decreased local burning and stinging compared with some presurgical antiseptics designed for intact skin. Some topical agents release silver or iodine in various concentrations to penetrate the surface compartment and treat local infection.
Substatement 6B – Consider treating deep and surrounding infection (three or more STONEES criteria) with systemic antimicrobials
Topical antimicrobial agents penetrate only a few millimetres; deep and surrounding infections may require systemic antimicrobials (Supplementary Table 5, https://wcetn.org/page/ReadJournal). Four of the seven STONEES criteria represent the wounds’ surrounding features (the sides of the soup bowl) – increased Size, elevated Temperature of 3°F over a mirror image of the surrounding wound skin, New or satellite areas of involvement and a surrounding cellulitis (Erythema or Edema). Cellulitis is not always present when chronic wounds are associated with deep and surrounding infection, and erythema is not easily recognised in skin of colour or the presence of oedema. The three remaining STONEES signs in the wound bed include probing to bone (Os [Latin for bone]), increased Exudate and Smell.
Substatement 6C – Evaluate and alleviate persistent inflammation including consideration of anti-inflammatory agents (topical dressings, systemic medication)
Factors other than infectious organisms can play a role in a persistent inflammatory response. These factors include invading cells (neutrophils, macrophages, lymphocytes), immune complexes (vasculitis), granulomatous inflammation (sarcoidosis, etc) and others; consider these factors when picking a topical or systemic therapy. There are some topical antimicrobials that are proinflammatory, such as iodine. There are other agents that may be anti-inflammatory, including silver, and some that are neutral, such as PHMB gauze/foam and gentian violet/methylene blue foam.
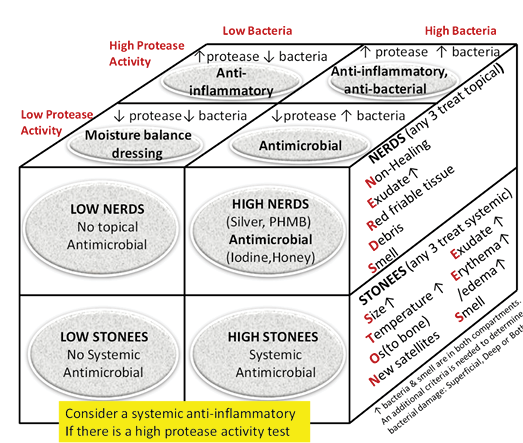
Inflammation can also lead to delayed wound healing in both compartments. Protease tests are not always available in the clinical setting and may only measure surface rather than deep changes. Some of the signs of infection may also be part of the clinical presentation for persistent inflammation. The Sibbald Cube (Supplementary Figure 2 (https://wcetn.org/page/ReadJournal) outlines where high proteases in wounds with and without infection may prevent healing in both the superficial and deep compartments. Recently published data indicate biomarkers may predict the healing trajectory of venous leg ulcers22. The right therapy at the right time could more effectively control proteases, bacterial contamination, debridement and moisture control with optimal timing of growth factors, matrix constructs and cellular components.
In regard to topical therapies, silver- and honey-based products have reported anti-inflammatory effects. These agents should only be used with local infection and inflammation for short periods of time. Systemically, several antibacterial agents have anti-inflammatory action. Commonly recommended antimicrobials (some with anti-inflammatory effects) for wounds and related skin infections are listed in Supplementary Table 5 (https://wcetn.org/page/ReadJournal).
Statement 7 – Moisture management
Providers must select an appropriate dressing to match the wound characteristics and individual patient needs (Figure 3). Ideal moisture management depends on a wound’s healability.
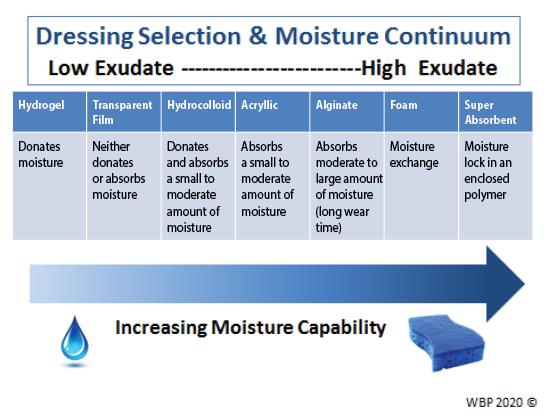
Figure 3. Optimising moisture management; adapted from Sibbald et al16 (©WoundPedia 2021)
Substatement 7A – Healable, moisture balance and autolytic debridement (alginates, hydrogels, hydrocolloids, acrylics, films)
In healable wounds, moisture balance can be achieved by choosing the appropriate dressing from the moisture continuum in the enabler (Supplementary Table 6, https://wcetn.org/page/ReadJournal) that lists dressings for low to highly exudative wounds.
Substatement 7B – Moisture balance alone (super absorbents, foams, calcium alginates, hydrofibers, hydrocolloids, films, hydrogels)
Substatement 7C – Non-healable and maintenance wounds and moisture reduction; if antibacterial needed, low toxicity topical anaesthetics: chlorhexidine/PHMB, iodine, acetic acid
For individuals with maintenance or non-healable wounds, target moisture and bacteria reduction. Wounds need to be constantly reassessed for healing or deterioration and dressing choices may need to be altered based on presentation.
For these wounds, providers need to balance patient preference and comfort to avoid pain, as well as prevent overdrying of wounds. Tulle dressings are often most appropriate; they are a combination of gauze or fabric with a petrolatum or paraffin coating. They may also contain an antiseptic (e.g., chlorhexidine, iodine).
However, several dressings can optimise moisture management16. Chlorhexidine (0.5% in white paraffin impregnated into a tulle sheet) is active against Gram-positive and negative bacteria; PHMB is a non-release foam, gauze/packing ribbon formulation. Iodine dressings (either in cadexomer molecule or as povidone iodine) have a broad spectrum of activity, albeit decreased effectiveness in the presence of pus or exudate. Note that these dressings may be toxic with prolonged use over large areas (as povidone iodine). Finally, acetic acid (0.5–1%, e.g., diluted white vinegar) should be placed using gauze on the wound bed usually for about 5–10 minutes, often as a rotating compress. These dressings have a low pH and are effective against Pseudomonas species; however, they may select out other organisms16.
Substatement 7D – Wound packing: saline wet (donate moisture) or dry (absorb moisture) but not antibacterial; PHMB gauze: antibacterial, non-release-above the wound (stays in the gauze) only not in the wound surface; povidone iodine or other antiseptic soaked gauze: antibacterial above and on wound surface
Saline packing may be used in healable wounds without critical colonisation. It is not the purpose of these dressings to stick to the wound bed so that there will be trauma with dressing removal. If a dry saline gauze sticks to the wound bed, the gauze should be moistened before application and, if it sticks, moistened again prior to removal. Alternate dressings should then be chosen to maintain moist, interactive healing.
Statement 8 – Evaluate the rate of healing
If a wound is not at least 20–40% smaller by week 4, it is unlikely to heal by week 12 (Figure 4).

Figure 4. How to calculate wound surface area
Substatement 8A – Stalled (healable) wounds should be re-evaluated for alternate diagnoses; consider wound biopsy, further investigation, and/or referral to an inter-professional assessment team to optimise treatment
Healing trajectory can be assessed in the first 4–8 weeks to predict if a wound is likely to heal by week 12, provided there are no new complicating factors9. Stalled but healable wounds often need a comprehensive interprofessional assessment to optimise treatment and improve the healing trajectory. This may necessitate the reclassification of a wound to the maintenance or non-healable category.
Statement 9 – Edge effect
Use active therapies for stalled but healable wounds. See Supplementary Table 7 (https://wcetn.org/page/ReadJournal) for evidence on adjunctive therapies – negative-pressure wound therapy, electrical stimulation, cellular and/or tissue-based products, skin grafts, ultrasound and hyperbaric oxygen therapy (Table 8).
Table 8. Adjunctive therapies
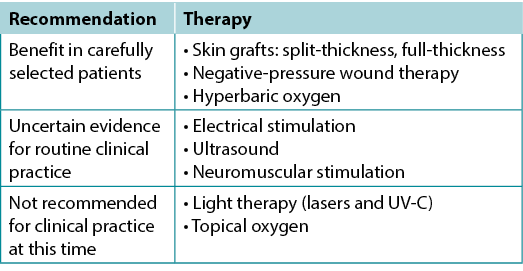
Substatement 9A – Some active modalities have weak to mixed evidence and should be used only after inter-professional assessment of the patient and with regular re-evaluations
Substatement 9B – Skin grafts have variable but positive evidence, and cellular and/or tissue-based products may or may not be cost-effective at this time
Many active therapies have appeared and disappeared in the wound healing toolbox. Not only do these therapies need to stimulate healing, but also they must be cost-effective within the context of the local health system. Some of these therapies have better evidence for acute wounds than with chronic, non-healing wounds (e.g., negative-pressure wound therapy after diabetic foot surgery, split-thickness skin grafts), particularly where the cause is not or cannot be corrected. If an active therapy is selected, it is imperative that a consistent and accurate wound assessment be conducted so that wound progression in either direction may be determined and the therapy discontinued in a timely manner if the wound is not on a healing trajectory. More high-quality randomised controlled trials on these therapies are needed before definitive recommendations on their use can be made.
Statement 10 – Organisational support
Substatement 10A – Organisational support may include a culture conducive to interprofessional education and patient-centred care, standardised evidence-informed protocols, adequate staffing, and established quality improvement programs that may include audits, prevalence and incidence studies and patient navigation
Elements of an effective organisational plan for guideline implementation are as follows23:
- Assess organisational readiness and barriers to implementation, considering local circumstances.
- Involve all members (whether in a direct or indirect supportive function) in the implementation process.
- Provide ongoing educational opportunities to reinforce best practice.
- One or more qualified individual(s) should provide the support needed for the education and implementation process.
- Provide opportunities for reflection on personal and organisational experience in implementing guidelines.
Often the barriers to successful wound healing are related to the health system and not a lack of provider knowledge. Better coordination of care is needed across the continuum, from acute to chronic care, as well as standardisation of formularies and best practices. This could be accomplished through situational learning, changing healthcare systems to facilitate interprofessional assessment of complex patient problems, and breaking down barriers within and across healthcare organisations. This requires organisations to invest in resources for interprofessional education on wound care practices, as well as collection and regular review of wound care data outcomes in the form of an ongoing quality initiative.
Patients with chronic wounds often have limited resources and come from lower socioeconomic backgrounds. Using patient navigation models to facilitate referrals and link homecare providers with care coordinators to access system resources is one way forward24,25. However, this is only successful when team members are linked together as part of a coordinated interprofessional model. These health system changes can increase value.
The Porter model of healthcare links the voice of the patient with the provider, payer, policy maker and even the politician to provide value for the healthcare dollar26. For systems to change, policymakers and politicians must be aware of inconsistencies and inequities facing wound care patients and providers as the first step toward improving patient-centred wound care.
Conclusions
These 10 evidence-informed statements have received consensus from KOLs in repeated surveys. The provision of enablers is intended to assist with dissemination of the WBP paradigm into practice. A concerted effort has been made to emphasise the importance of early, proactive assessment of the wound healing trajectory. By intervening before wounds become chronic, there are benefits for the patient, providers, payors and policy makers. This is more important now than ever in the face of mounting healthcare costs and ageing populations.
Conflict of Interest
Dr LeBlanc has disclosed that she is a speaker for Hollister, Coloplast, 3M and Mölnlycke. Dr Ayello has disclosed that she has received educational/research grants from Sage/Stryker and Calmoseptine. Dr Sibbald has received grants from Mölnlycke, Calmoseptine and the Government of Ontario for Project ECHO Skin and Wound.
Funding
The authors received no funding for this study.
Supplementary data
Supplementary Figure 1
Supplementary Figure 2
Supplementary Table 1. Wound bed preparation 2021 expert survey

Supplementary Table 2. key opinion leader wound bed preparation 2021 survey results (n = 21)
Supplementary Table 3. ABU Dhabi international interprofessional wound care course wound bed preparation 2021 survey results (n = 66)
Supplementary Table 4. Canada international interprofessional wound care course wound bed preparation 2021 survey results (n = 65)
Supplementary Table 5. Systemic antimicrobial therapy for deep and surrounding infection
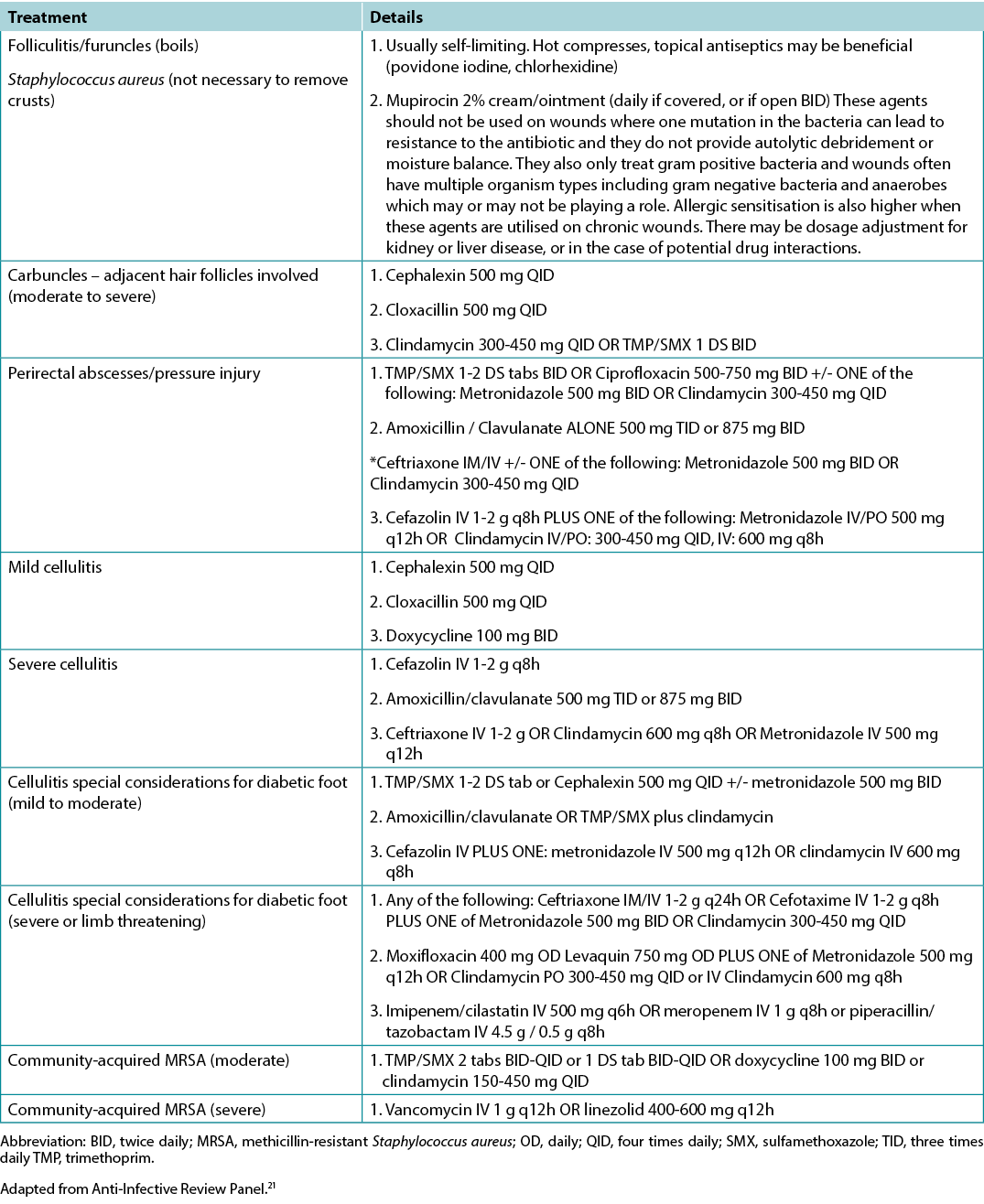
Supplementary Table 6. Summary of Modern Dressing Categories for Moisture Balance by Increasing Absorbency
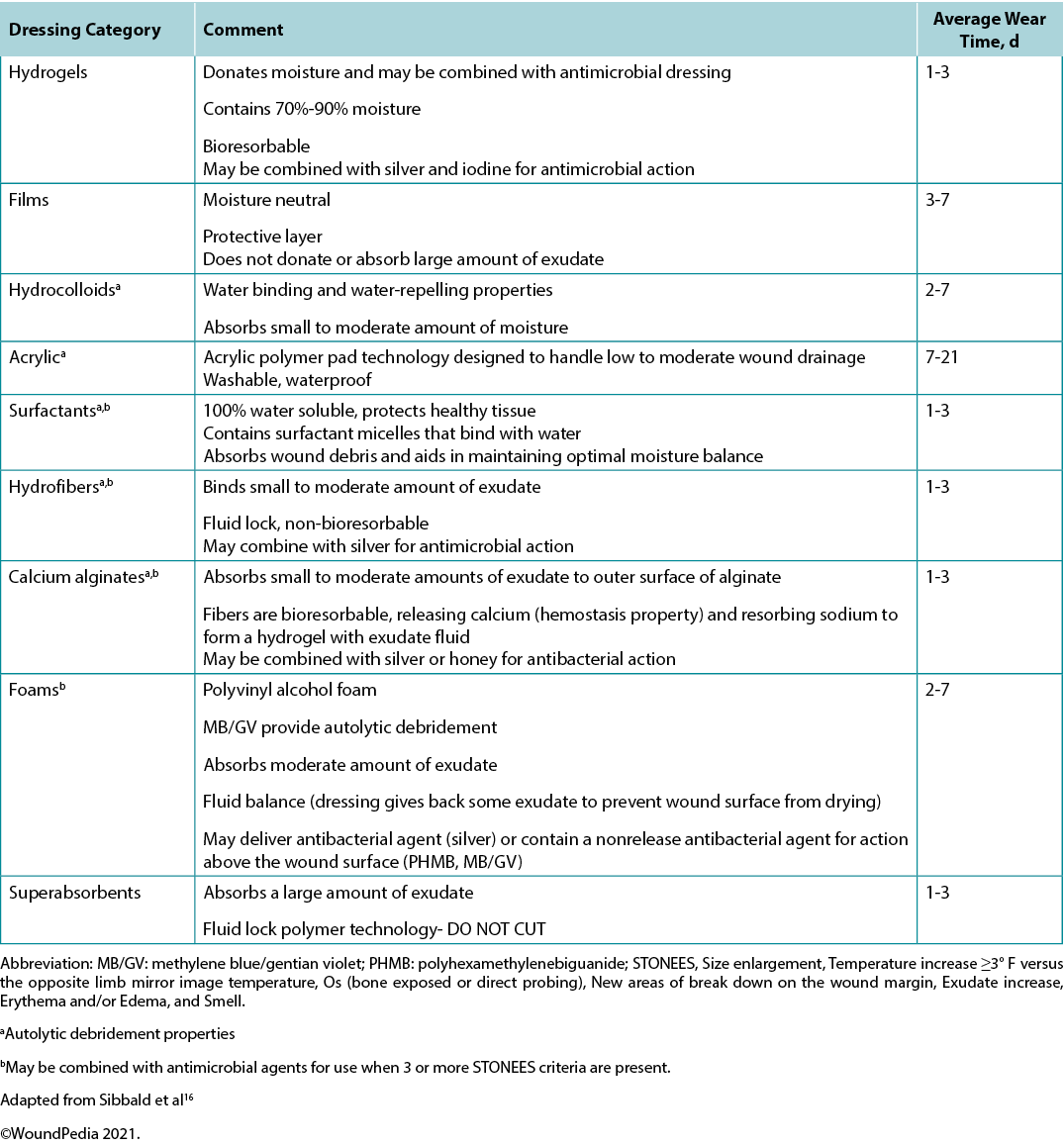
Supplementary Table 7. Evidence on adjunctive therapies
Preparação do leito da ferida
R Gary Sibbald, James A Elliott, Reneeka Persaud-Jaimangal, Laurie Goodman, David G Armstrong, Catherine Harley, Sunita Coelho, Nancy Xi, Robyn Evans, Dieter O Mayer, Xiu Zhao, Jolene Heil, Bharat Kotru, Barbara Delmore, Kimberly LeBlanc, Elizabeth A Ayello, Hiske Smart, Gulnaz Tariq, Afsaneh Alavi and Ranjani Somayaji
DOI: https://doi.org/10.33235/wcet.42.1.16-28
Sumário
O modelo de preparação do leito da ferida (WBP) é um paradigma para optimizar o tratamento de feridas crónicas. Esta abordagem holística examina o tratamento da causa e as preocupações centradas no paciente para determinar se uma ferida é curável, se é uma ferida de manutenção, ou se é não curável (paliativa). Para feridas cicatrizáveis (com fornecimento de sangue adequado e uma causa que pode ser corrigida), o equilíbrio da humidade é aconselhado juntamente com o desbridamento activo e o controlo da infecção local ou inflamação anormal. Em manutenção e em feridas não cicatrizáveis, a ênfase muda para o conforto do paciente, aliviando a dor, controlando o odor, prevenindo a infecção através da diminuição de bactérias na superfície da ferida, aplicando um desbridamento conservador do tecido viscoso e a gestão da humidade, incluindo o controlo do exsudado.
Nesta quarta revisão, os autores reformularam o modelo do WBP em 10 declarações. Este artigo irá centrar-se na literatura dos últimos 5 anos ou em novas interpretações de literatura mais antiga. Este processo foi concebido para facilitar a tradução de conhecimentos no ambiente clínico e melhorar os resultados dos pacientes, a um custo mais baixo para o sistema de saúde.
Introdução
A preparação do leito da ferida (WBP) constitui-se como uma abordagem estruturada para a cicatrização de feridas. Entrando agora na sua terceira década de utilização generalizada, o paradigma do WBP foi publicado pela primeira vez em 2000, tendo tido actualizações periódicas em 2003, 2006, 2011, 2015 e agora 2021. Este artigo lista 10 declarações formuladas a partir de versões anteriores do modelo do WBP, relata os resultados de um inquérito actual aos profissionais de cuidados de feridas, tendo sido realizado com o objectivo de alcançar um consenso sobre esses princípios e resume as provas relacionadas que apoiam cada declaração. Esta última iteração apresenta as seguintes alterações chave:
- A utilização de um Doppler audível portátil (AHHD) da artéria dorsal do pé ou da artéria tibial posterior como alternativa ao tradicional índice de pressão tornozelo-braquial (ABPI) para a avaliação clínica do fornecimento arterial adequado para curar e também da capacidade de aplicar a terapia de compressão com segurança.
- Abordagens actualizadas à gestão da dor tópica e sistémica em pessoas com feridas.
- Uma actualização sobre a gestão da manutenção e das feridas não cicatrizáveis.
- Novos facilitadores para auxiliar na disseminação do conhecimento para os outros oito componentes do WBP.
Sackett e colegas1 definem a medicina baseada em provas como "integrando os conhecimentos clínicos individuais e as melhores provas externas". Especificamente, os três pilares da medicina baseada na evidência incluem a evidência científica, o conhecimento especializado e ainda a preferência dos pacientes; estes três pilares estão incorporados nas 10 declarações incluídas no paradigma WBP 2021 (Figura 1).

Figura 1. Paradigma do WBP 2021 (©WoundPedia 2021)
O envolvimento dos intervenientes no processo de avaliação foi sugerido como estratégia para colmatar a "lacuna de tradução "2. Peritos em cicatrização de feridas e profissionais activos no tratamento de feridas estiveram envolvidos no processo de avaliação das 10 declarações de forma a melhorar a sua divulgação3,4. Além disso, os autores realizaram uma pesquisa exaustiva de literatura recente, cujos resultados estão incluídos ao longo deste documento. Finalmente, o WBP 2021 inclui um conjunto de facilitadores para a conversão dos conhecimentos em prática. Estes facilitadores são ferramentas destinadas a serem utilizadas no ponto de atendimento, de forma a melhorar a implementação das declarações do WBP.
Métodos
Dez declarações foram inicialmente desenvolvidas pelos autores, com base em versões anteriores do paradigma do WBP e informadas através de uma revisão da literatura recente. Estas declarações iniciais foram utilizadas para criar um inquérito em linha e um conjunto de 'facilitadores' visuais, os quais acrescentaram mais detalhes a cada declaração. Algumas das 10 declarações foram ainda subdivididas em subdeclarações alfabéticas (1A, 1B, 1C, etc.). O inquérito foi revisto e avaliado iterativamente quanto à validade do rosto e do conteúdo por um total de vinte promotores e intervenientes externos no tratamento de feridas, ao longo de um período de 6 meses e depois finalizado para envio.
O inquérito (Quadro Complementar 1, https://wcetn.org/page/ReadJournal) foi enviado a uma amostra intencionalmente definida de líderes de opinião chave (KOLs) em cicatrização de feridas. Os autores escolheram pelo menos um KOL de cada continente e de cada profissão chave na cicatrização de feridas - médicos, enfermeiros e profissionais de saúde associados. Para cada declaração, os inquiridos declararam se concordavam fortemente, estavam de alguma forma de acordo, discordavam ou discordavam fortemente. O nível de consenso desejado para a aceitação das declarações foi de 80% dos inquiridos concordando, ou concordando fortemente, com cada declaração. O inquérito foi também enviado para as turmas graduadas dos Cursos Internacionais Interprofissionais de Tratamento de Feridas (IIWCC) em Abu Dhabi e também no Canadá. Os inquiridos estavam a completar uma formação KOL de um ano de duração com um certificado de conclusão. A maioria (mas não todos) dos membros da classe participaram voluntariamente.
Resultados
Foram solicitadas sondagens aos KOLs (n=21) e aos estudantes da turma do IIWCC 2020 de Abu Dhabi (n=66) e Canadá (n=65). O consenso dos 21 KOLs em relação a cada declaração situava-se entre 86-100% (Quadro Complementar 2). A classe 2020 IIWCC em Abu Dhabi demonstrou um consenso de 98-100% (Quadro Complementar 3), enquanto que a classe no Canadá alcançou um consenso de 85-100% (Quadro Complementar 4, todos os quadros em https://wcetn.org/page/ReadJournal). O resultado mais notável, para além do nível geralmente elevado de consenso, foi o acordo relativamente baixo da KOL em relação à Declaração 5 (ainda 86%; discutida mais tarde) e também o elevado acordo com todas as declarações entre os estudantes de Abu Dhabi. Isto pode ter sido devido ao facto de os estudantes de Abu Dhabi (de vários países da Ásia Ocidental e um pequeno número de estudantes de África) terem menos experiência no tratamento de feridas do que os outros grupos.
As 10 declarações finais estão listadas no Quadro 1. Cada declaração será agora ampliada com mais detalhe num resumo narrativo e com acompanhamentos visuais para auxiliar na passagem à prática.
Quadro 1. WBP 2021 10 declarações finais
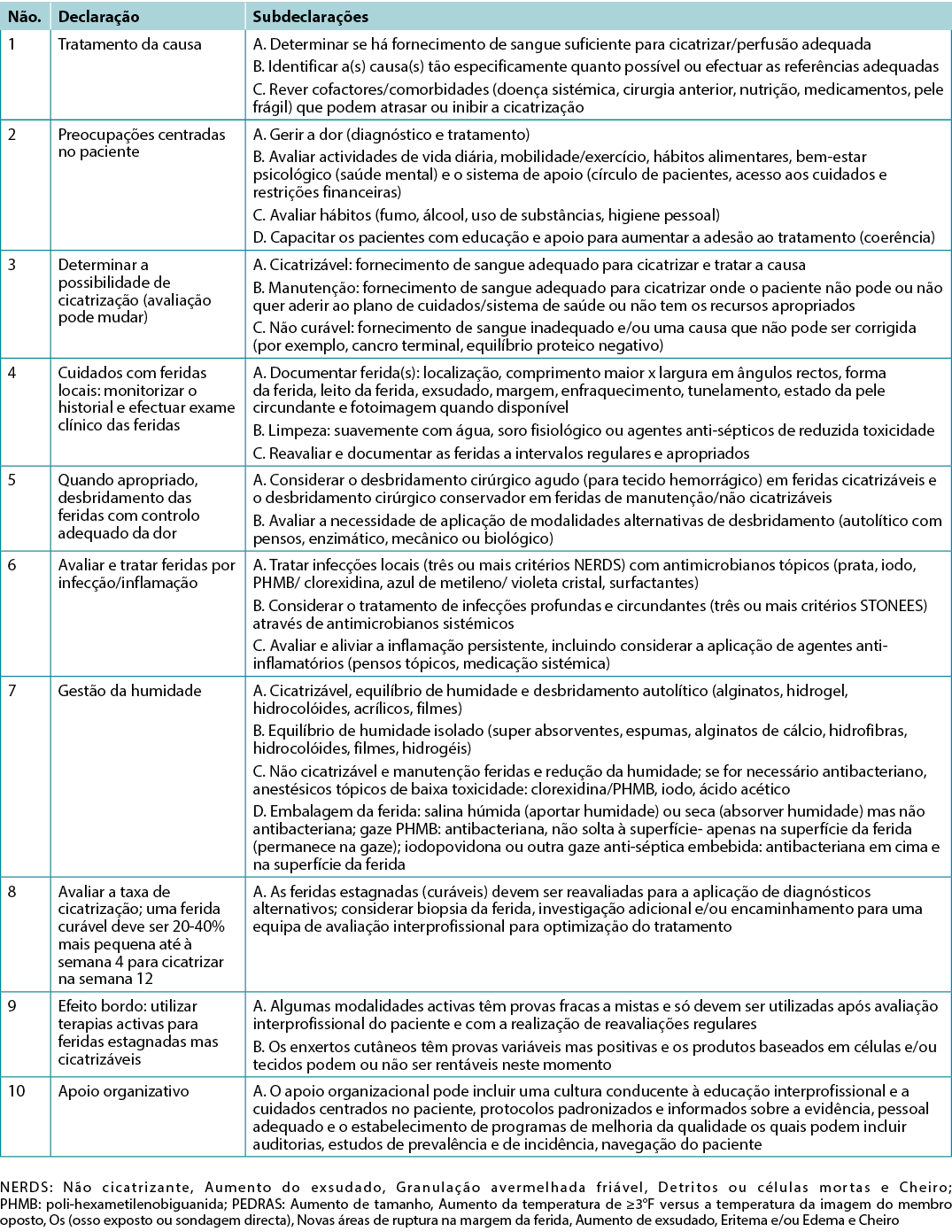
Declaração 1 - Tratamento da causa
O diagnóstico e tratamento óptimos e atempados da causa da ferida são os aspectos mais importantes no tratamento de feridas crónicas.
Subdeclaração 1A - Determinar se há fornecimento de sangue suficiente para cicatrizar/ou se existe perfusão adequada
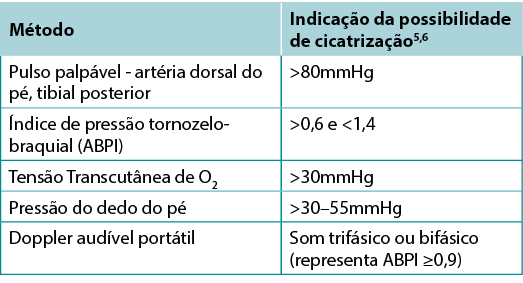
Os médicos devem avaliar o fornecimento vascular para úlceras de perna e do pé, de modo a identificar se existe um fornecimento de sangue adequado para a cicatrização. Uma medida de pulso da artéria dorsal do pé palpável indica geralmente que há pelo menos 80mmHg de pressão no pé (Tabela 2).
O ABPI é uma relação da BP sistólica do tornozelo sobre a BP sistólica braquial obtida usando um Doppler portátil de 8-MHz. Aproximadamente 8% dos indivíduos podem ter um pulso da artéria dorsal do pé aberrante e o pulso tibial posterior ou peroneal deve ser palpado como uma alternativa. A ABPI tem sido a norma para a avaliação do fornecimento de sangue ao pé. Um valor normal é geralmente igual ou superior a 0,9 e inferior a 1,45,6; abaixo de 0,9 indicia que pode haver alguma doença arterial e mais de 1,4 indica que os vasos do pé são calcificados e o valor é impreciso.
Idealmente, a ABPI deve ser obtida depois de o paciente ter permanecido em repouso durante 20 minutos. Uma manga de BP é colocada sobre a área do fole inferior da perna. O médico localiza um sinal arterial audível no pé e o punho é insuflado até o som desaparecer. O punho é esvaziado e quando o som reaparece, o PA sistólico é gravado. O mesmo procedimento é repetido sobre a artéria braquial.
Muitas vezes um edema e uma inflamação (incluindo insuficiência cardíaca congestiva, lipodermatosclerose aguda ou subaguda ou tromboflebite), juntamente com uma infecção, podem resultar em dor. A dor aguda pode tornar impossível a oclusão da artéria inferior da perna. Além disso, até 80% das pessoas com diabetes ou 20% dos adultos mais idosos terão vasos calcificados, fornecendo um ABPI artificialmente elevado, o que torna o teste impreciso. Um teste alternativo é a avaliação do AHHD. Este teste pode ser realizado com o paciente sentado ou reclinado, e não é necessária a manga de BP em torno da zona do fole. Uma quantidade adequada de gel é colocada sobre o dorso do pé e a formação de uma onda audível é induzida (Quadro 2). Um sinal sonoro monofásico ou ausente indica a necessidade de uma avaliação vascular completa. A presença de uma onda audível multifásica (bifásico/trifásico) indica que não existe doença vascular periférica significativa na extremidade inferior, pelo que pode ser instituída uma terapia de compressão. O pé deve ser verificado quanto à temperatura normal e relativamente à ausência de rubor dependente (cor vermelha escura) que se esbate com a elevação. Este exame físico pode ainda ser utilizado para excluir um defeito angiossómico (oclusão local ou segmentar da artéria). A artério dorsal do pé ou pulso tibial posterior deve também ser palpável.
Quadro 2. Métodos de avaliação vascular (©WoundPedia 2021)
Um estudo de 2015 documentou os resultados das leituras de AHHD realizadas em 379 pernas de 200 pacientes, as quais foram comparadas com leituras sequenciais de Doppler de pernas inferiores num laboratório vascular certificado7. O teste é específico para excluir doença arterial (tibial posterior, 98,6%; artéria dorsal do pé, 97,8%) mas não é sensível para um diagnóstico de doença arterial (tibial posterior, 37,5%; artéria dorsal do pé, 30,2%). Este teste constitui-se como um teste de exclusão fiável, simples, rápido e barato para doenças vasculares periféricas em pacientes com ou sem diabetes. Os resultados são independentes da calcificação vascular.
Mais uma vez, um resultado de Doppler monofásico ou pulsos ausentes deve desencadear estudos de Doppler duplex segmentar da perna inferior relativamente ao fornecimento de sangue arterial. Em alguns casos, os estudos venosos podem ser justificados, especialmente se existir a possibilidade de intervenção cirúrgica ou outra intervenção venosa. Este teste pode evitar atrasos na aplicação da terapia de compressão quando os estudos ABPI tradicionais não são possíveis (falta de acesso a um Doppler, dor, vasos não compressíveis ou por restrições de tempo).
No caso de úlceras noutros locais do corpo, há a necessidade de perfusão adequada; deve verificar a temperatura da pele circundante. Examinar a pele da região em busca de rubor dependente do braço ou da perna distalmente. No corpo central, verificar a área para edema ou necrose juntamente com o tempo de circulação (uma área branca de um dedo deprimido na pele deve desaparecer em 3 segundos ou menos; caso contrário, pode haver compromisso). A circulação comprometida pode indicar uma ferida de manutenção ou uma ferida não cicatrizável até que o defeito subjacente seja corrigido.
Subdeclaração 1B - Identificar a(s) causa(s) tão especificamente quanto possível ou efectuar as referências adequadas
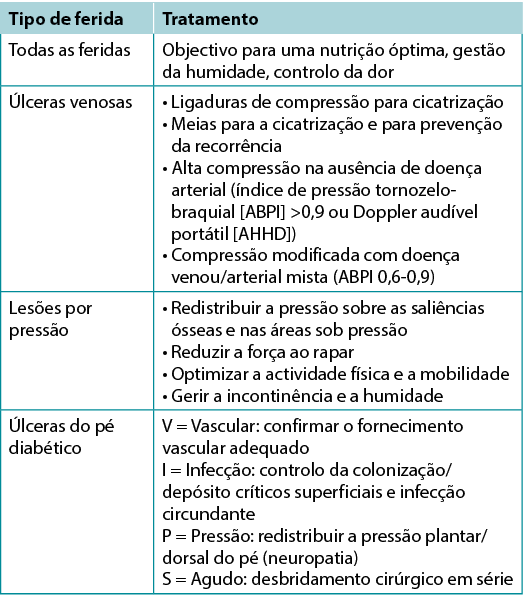
Muitas vezes a causa de uma ferida não cicatrizante reside num "diagnóstico inadequado "4. Os médicos devem identificar a causa da ferida com a maior precisão possível, considerando as úlceras da perna vascular (venosas, mistas, arteriais, linfáticas ou combinações), úlceras do pé diabético (neuropáticas, isquémicas ou mistas) e lesões por pressão (as quais devem ser distinguidas das lesões de pele associadas à humidade); cada uma tem considerações de gestão específicas (Quadro 3). Outros diagnósticos incluem úlceras inflamatórias (pioderma gangrenoso, vasculite), úlceras malignas (pele primária, outras malignidades secundárias), trauma/operações anteriores, medicamento, e doenças coexistentes congénitas ou adquiridas. Algumas condições coexistentes colocam a pele em risco. À medida que a pele envelhece, esta torna-se mais fina. Os danos por luminosidade e hereditários (por exemplo, epidermólise bolhosa, síndrome de Ehlers-Danlos) ou adquiridos (por exemplo, pemfigoide bolhoso, necrólise epidérmica tóxica) e doenças dermatológicas aumentam a susceptibilidade ao trauma, incluindo as lágrimas cutâneas. Além disso, áreas de danos de pele associados à humidade podem ser mais susceptíveis a lesões por pressão ou a infecções.
Quadro 3. Tratamento da causa da ferida por tipo (©WoundPedia 2021)
Subdeclaração 1C - Rever cofactores/comorbidades (doença sistémica, cirurgia anterior, nutrição, medicamentos, pele frágil) que podem atrasar ou inibir a cicatrização
A abordagem de cofactores modificáveis é importante em todas as pessoas com feridas crónicas (Figura 2). Referenciais adequados para uma gestão óptima podem muitas vezes facilitar a cicatrização de feridas.
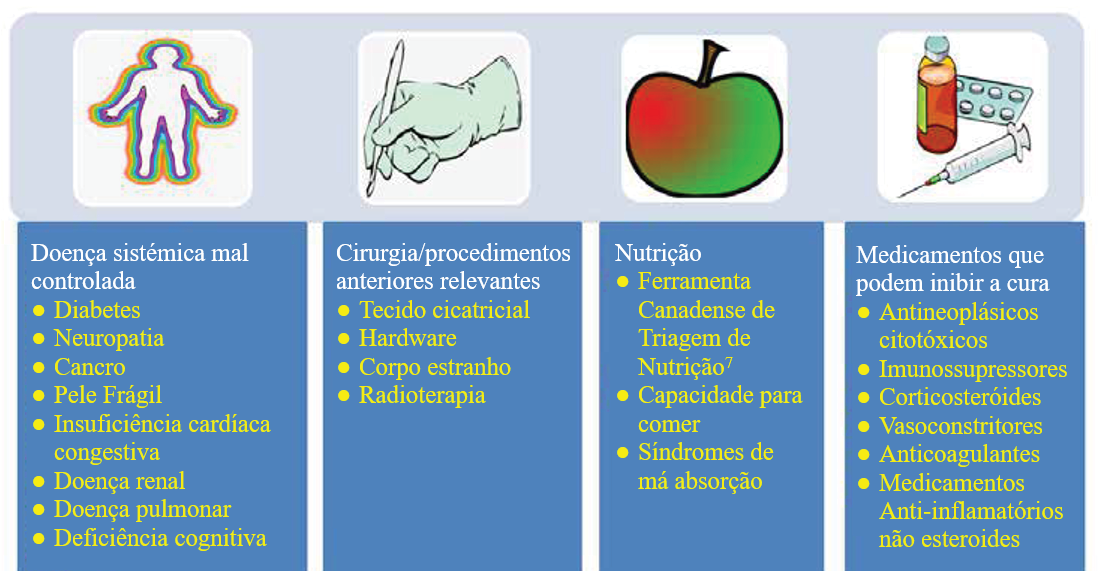
Figura 2. Cofactores e comorbilidades a rever para a cicatrização de feridas (©WoundPedia 2021)
A avaliação da nutrição pode ser facilitada com a Ferramenta de Rastreio Nutricional Canadiana8, validada com duas perguntas:
- Perdeu peso nos últimos 6 meses sem tentar perder esse mesmo peso? (Se o paciente relata uma perda de peso mas se a tiver ganho de volta, considere-a como não havendo perda de peso).
- Tem comido menos do que é habitual há mais de uma semana?
Esta ferramenta tem muitas vantagens; não são necessários testes de sangue ou procedimentos de diagnóstico, é simples e rápida de aplicar e é fiável9. Qualquer profissional de saúde pode identificar rapidamente uma potencial deficiência de nutrição e a necessidade de encaminhamento para um dietista.
Declaração 2 - Preocupações centradas no paciente
Subdeclaração 2A - Gerir a dor (diagnóstico e tratamento)
A dor é frequentemente a principal preocupação dos pacientes, enquanto que raramente é a principal preocupação dos prestadores de cuidados de saúde. A dor deve também ser quantificada. A escala de classificação numérica (0-10) é uma escala tipicamente utilizada (Tabela 4). Os níveis de dor relatados de 5 ou mais requerem intervenção.
Quadro 4. Gestão da dor relacionada com feridas (©WoundPedia 2021)
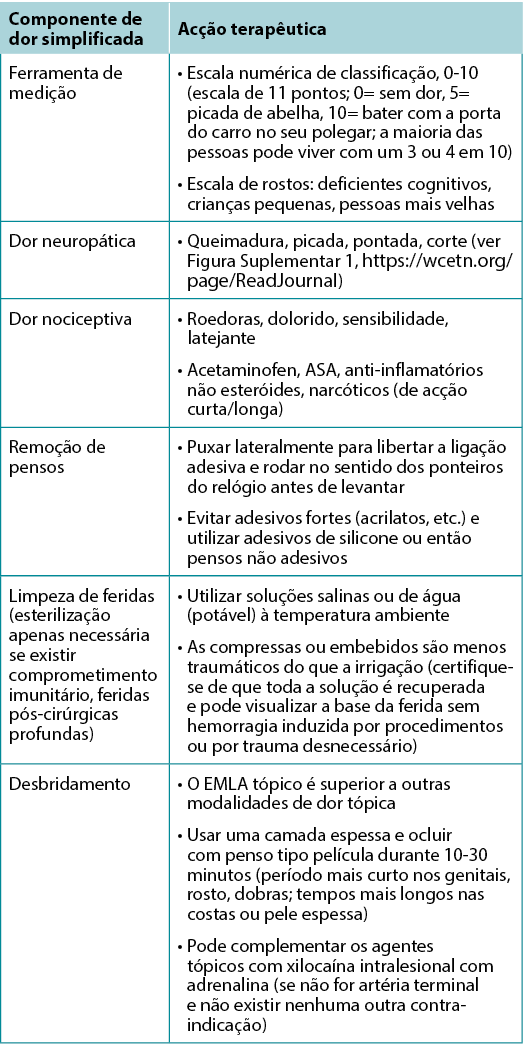
Existem dois tipos principais de dor - nociceptiva e neuropática (Figura Complementar 1, https://wcetn.org/page/ReadJournal). A dor nociceptiva está relacionada com lesões, é dependente do estímulo e está tipicamente associada a sensações dolorosas, roedoras, sensibilidade ou latejantes. A dor neuropática é frequentemente espontânea e descrita como queimadura, pontada, picada ou corte. Cada tipo tem uma base fisiológica diferente, necessitando de tratamentos farmacológicos distintos.
Uma recente revisão sistemática sobre analgésicos tópicos associados à dor em úlceras crónicas de perna demonstrou que um creme tópico (mistura eutética de anestésicos locais) era superior a outras formulações em pessoas que vivem com úlceras crónicas de perna10. Existem outras modalidades tópicas que podem estar associadas ao alívio da dor e estratégias utilizadas, incluindo a utilização de adesivos de silicone para substituir outros adesivos acrílicos, mais traumáticos na remoção de pensos.
O controlo inadequado da dor pode ocorrer durante muitos dos componentes do tratamento de feridas locais11. Para mudanças de pensos dolorosas, a medicação oral deve ser administrada antes da mudança, num momento apropriado. Entre mudanças de penso, a dor está frequentemente ligada à causa da ferida ou das suas complicações; considere a aplicação de medidas não farmacológicas (musicoterapia, meditação, acupunctura, estimulação eléctrica transcutânea do nervo, homeopatia, naturopatia e cura espiritual).
Em resumo, os direitos de um paciente em termos de dor envolvem os seis Cs - cada paciente merece ser verificado, a Causa determinada, as Consequências do tratamento explicadas (com os efeitos adversos), o Controlo adequado, a capacidade de Chamar por intervalos de tempo durante os procedimentos e o Conforto. Finalmente, os prestadores devem lembrar-se que a gestão da dor não documentada é equivalente a nenhuma gestão da dor.
Subdeclaração 2B - Avaliar actividades de vida diária, mobilidade/exercício, hábitos alimentares, bem-estar psicológico (saúde mental) e o sistema de apoio (círculo de cuidados do paciente, acesso aos cuidados e restrições financeiras)
As preocupações centradas no paciente envolvem frequentemente estruturas de apoio inadequadas. Podem também envolver uma falta de um agente do sistema de saúde que prejudique o acesso a cuidados de saúde adequados. A saúde mental pessoal pode prejudicar a capacidade do paciente de lidar com a gestão de uma ferida crónica e ele ou ela podem necessitar de ajuda. Há uma necessidade de assistentes sociais, coordenadores de alta médica e psicólogos clínicos para apoiar os sistemas na comunidade.
Subdeclaração 2C - Avaliar hábitos (fumo, álcool, uso de substâncias, higiene pessoal)
Cada cigarro vai diminuir a oxigenação local 30% durante uma hora12. Os cigarros e outros produtos do tabaco podem ser um factor importante na prevenção da cicatrização de feridas crónicas ou actuar como estímulo pró-inflamatório em pessoas com hidradenite supurativa. A utilização exclusiva de opiáceos (especialmente >10mg/d) foi associada a um aumento do tamanho da ferida e à redução da probabilidade de cicatrização num estudo de 2017 em 450 pacientes13.
Subdeclaração 2D - Capacitar os pacientes com educação e apoio para aumentar a adesão ao tratamento (coerência)
Aujoulat et al14 examinaram a capacitação dos pacientes em relação à educação sobre doenças crónicas. Eles determinaram que: "os objectivos e resultados... não devem ser predefinidos pelas profissões da saúde, nem limitados a algumas doenças e resultados relacionados com o tratamento, mas sim devem ser discutidos e negociados com cada paciente de acordo com a sua situação particular e prioridades de vida "14.
Moore et al.15 delinearam quatro passos para aumentar o envolvimento dos pacientes nos seus próprios cuidados:
1. Procurar a visão/entendimento do paciente sobre a sua condição.
2. Identificar os medos/preocupações.
3. Estabelecer o que é importante para o paciente.
4. Avaliar a vontade de envolvimento nos seus próprios cuidados.
Declaração 3 - Determinar a possibilidade de cicatrização
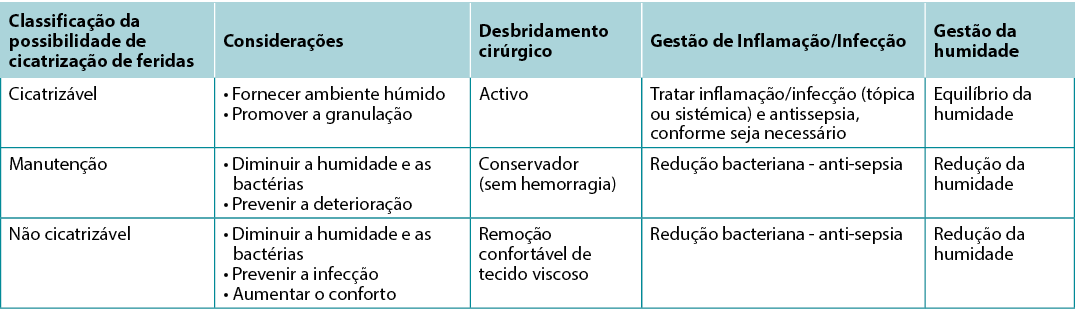
Um dos primeiros passos que os prestadores devem dar após o diagnóstico é o de determinar a possibilidade de cicatrização, sabendo que o estado da ferida pode mudar. Geralmente, as feridas crónicas enquadram-se numa de três categorias - cicatrizáveis, de manutenção e não cicatrizáveis. As estratégias locais de tratamento de feridas vão variar segundo a classificação (Quadro 5).
Quadro 5. Resumo das estratégias locais de tratamento de feridas; adaptado de Sibbald et al16 (©WoundPedia 2021)
Subdeclaração 3A - Healable: fornecimento de sangue adequado para cicatrizar e tratar a causa
Uma ferida cicatrizável tem um fornecimento de sangue suficiente para cicatrizar e a causa foi corrigida. Em regra, aproximadamente dois terços das feridas na comunidade são curáveis.
Subdeclaração 3B - Manutenção: fornecimento de sangue adequado para cicatrizar quando o paciente não pode ou não quer aderir ao plano de cuidados/sistema de saúde ou não tem os recursos adequados
Um quarto das feridas são feridas de manutenção, quer devido a problemas do paciente (por exemplo, recusa em usar ligaduras de compressão) e/ou factores do sistema de saúde que impedem a cicatrização (por exemplo, não podem permitir-se dispositivos de redistribuição de pressão plantar e o sistema não pode fornecer o calçado).
Subdeclaração 3C - Não curável: fornecimento de sangue inadequado e/ou uma causa que não pode ser corrigida (por exemplo, cancro terminal, equilíbrio proteico negativo)
Aproximadamente 5-10% das feridas não são cicatrizáveis, muitas das vezes devido a um fornecimento de sangue inadequado que não pode ser tratado ou corrigido, doença crónica avançada, ou a um processo de morte. Para pacientes com feridas não cicatrizáveis, os principais pontos de cuidados a tratar são a dor, as complicações infecciosas, o exsudado e o controlo de odores, assim como as actividades da sua vida diária.
Treze KOLs da Wound Healing Society of South Africa conduziram uma recente revisão sistemática e integrada sobre feridas não cicatrizáveis e de manutenção17. Este painel constituído por 13 membros obteve 13 revisões, seis directrizes de melhores práticas, três estudos de consenso e seis estudos originais não experimentais. As três principais conclusões foram a necessidade de cuidados centrados no paciente, a intervenção atempada por prestadores de cuidados de saúde qualificados e a existência de um caminho de referência interprofissional17.
Declaração 4 - Cuidados com feridas locais: acompanhar o historial e o exame clínico das feridas
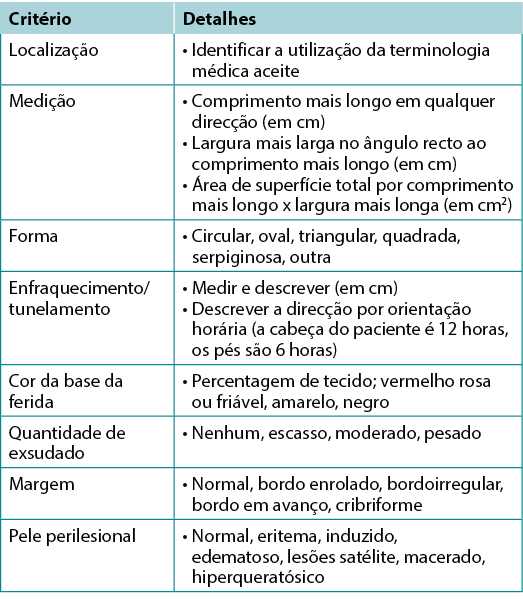
Subdeclaração 4A - Documentar ferida(s): localização, comprimento maior x largura em ângulos rectos, forma da ferida, leito da ferida, exsudado, margem, enfraquecimento, tunelamento, estado da pele circundante e foto-imagem quando disponível
Documentar a ferida é importante (Tabela 6). Documentar a localização e o tamanho da ferida; estes autores recomendam utilizar o comprimento mais longo e a largura mais larga perpendicularmente uns aos outros, embora a utilização do alinhamento da cabeça aos pés também seja comum. Escolha o método de medição que melhor se alinha com a política institucional; a coerência é o mais importante. Anotar e monitorizar o enfraquecimento, o tunelamento, o tipo de tecido no leito da ferida, as margens da ferida e as características da pele perilesional.
Quadro 6. Documentação da ferida (©WoundPedia 2021)
Subdeclaração 4B - Limpeza: suavemente com água, soro fisiológico ou com agentes anti-sépticos de baixa toxicidade
Para feridas cicatrizáveis, os cuidados com feridas locais podem incluir o desbridamento cirúrgico agudo, o tratamento de infecções (infecções locais, infecções profundas e circundantes) e gestão da humidade. Para feridas não cicatrizáveis, os cuidados ideais podem visar o desbridamento conservador do tecido viscoso, a redução bacteriana e a redução da humidade. Nestes casos, os agentes anti-sépticos que podem ter alguma toxicidade nos tecidos podem ser preferíveis a permitir a proliferação bacteriana que poderá causar mais danos nos tecidos, levando a infecções.
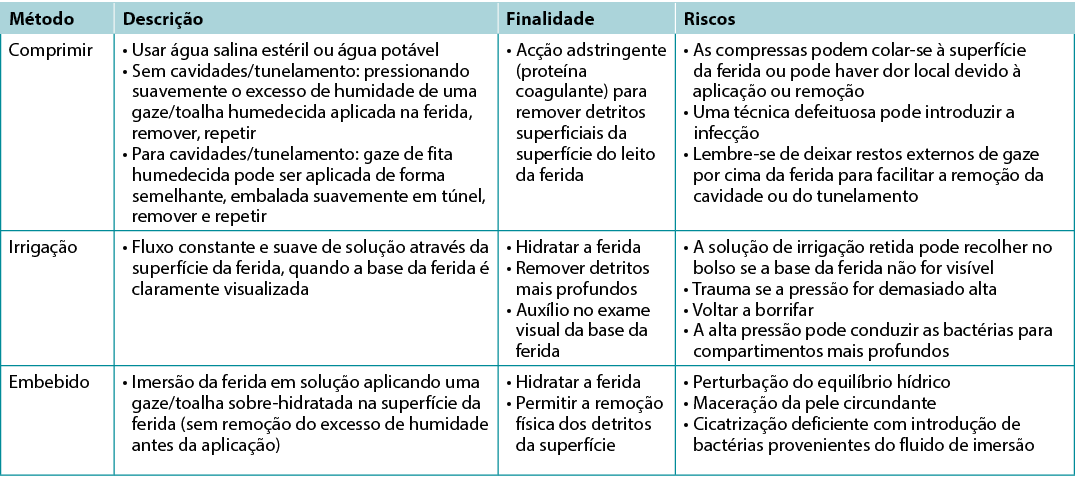
Há extraordinariamente poucas provas de alta qualidade sobre o tema da limpeza de feridas (Quadro 7); por conseguinte, é difícil obter quaisquer conclusões, pelo que o tema da limpeza de feridas é um tema que requer maior investigação19. Ao irrigar, anotar a quantidade de solução que foi utilizada entrando e saindo do leito da ferida. Deve ter-se cuidado quando todo o leito da ferida não puder ser claramente visualizado ou não estiver intacto. Ter cuidado para não danificar o leito da ferida por excesso de trauma.
Quadro 7. Métodos de limpeza de feridas; adaptado de Nicks et al18 (©WoundPedia 2021)
Subdeclaração 4C - Reavaliar e documentar as feridas a intervalos regulares e apropriados
Declaração 5 - Quando apropriado, efectue o desbridamento de feridas com controlo adequado da dor
O desbridamento é uma forma de remover o tecido viscoso, detritos ou outras substâncias estranhas que podem facilitar a infecção ou actuar como um estímulo pró-inflamatório, prolongando a fase inflamatória da cicatrização da ferida e atrasando o processo reparador proliferativo. O desbridamento cirúrgico agudo requer a avaliação do fornecimento de sangue para se ter a certeza de que é adequado para a cicatrização. Antes de começar, os prestadores que estão a considerar métodos de desbridamento mainda que conservadores devem assegurar-se de que têm a competência adequada, conhecimento prático, o equipamento necessário e o apoio em caso de hemorragia, bem como alinhamento com as políticas e procedimentos das suas instalações.
Embora tenha alcançado consenso, os níveis relativamente mais baixos de acordo entre os KOLs para esta declaração foram provavelmente atribuíveis a limitações das instalações relacionadas com o desbridamento agudo. Este procedimento requer experiência clínica, conhecimento prático apropriado, assim como disponibilidade de equipamento para realizar o procedimento e parar a hemorragia, se necessário.
Subdeclaração 5A - Considerar um desbridamento cirúrgico agudo (para tecido hemorrágico) para feridas cicatrizáveis e um desbridamento cirúrgico conservador para manutenção/ feridas não cicatrizáveis
Para feridas cicatrizáveis, isto significa desbridamento cirúrgico agudo, desbridamento autolítico com pensos ou enzimáticos, biológicos (larvas médicas), ou desbridamento mecânico. Para feridas não cicatrizáveis e de manutenção, isto significa métodos cirúrgicos conservadores ou outros métodos de remoção de tecido viscoso não viável.
A capacitação dos pacientes pode ser modelada com o apoio do Guia de Desbridamento de Decisões Clínicas em 4 etapas20 para um acordo mútuo entre pacientes e clínicos. Primeiro, questione se a ferida é capaz de cicatrizar. Se a resposta for sim, seleccionar o método adequado com base nas preocupações dos pacientes e nas características da ferida. De seguida, investigar que características da ferida influenciam a escolha do desbridamento, tais como infecção secundária, dor, tamanho da ferida e exsudado. Determinar quão é necessário um método de desbridamento selectivo; determinar se existe qualquer risco para o tecido saudável quando o tecido necrótico está a ser desbridado. Finalmente, considere o ambiente de cuidados. Alguns clínicos e/ou determinados tipos de recursos podem não estar disponíveis em todos os locais de prestação de cuidados. A regulamentação governamental e a política das instalações também podem ser factores20.
Subdeclaração 5B - Avaliar a necessidade de modalidades alternativas de desbridamento (autolítico com pensos, enzimático, mecânico ou biológico)
O desbridamento autolítico pode ser realizado através de alginato de cálcio, hidrogel e com pensos hidrocolóides. Este tipo de desbridamento é muitas vezes relativamente indolor, mas pode ser mais lento quando comparado com os métodos cirúrgicos. O desbridamento enzimático (colagenase) é frequentemente utilizado quando o desbridamento cirúrgico ou pensos autolíticos não estão disponíveis. É um método relativamente lento e o tratamento requer uma receita médica.
O desbridamento mecânico pode ser realizado utilizando tecnologias avançadas tais como ultra-sons, os quais requerem condições limpas ou estéreis com protecção contra a contaminação bacteriana e contra os agentes patogénicos bacterianos transportados pelo ar ou por partículas em suspensão. Os sistemas de hidromassagem podem contaminar áreas da pele emersa e podem causar contaminação cruzada entre pacientes. A gaze salina molhada a seca é intensivo em tempo de enfermagem, doloroso na remoção do penso e pode remover tecido viável saudável da superfície da ferida.
Moya-López et al.21 publicaram recentemente uma revisão da terapia de desbridamento com larvas para feridas crónicas. A terapia com larvas pode ser mais rápida do que alguns outros métodos não cirúrgicos de desbridamento e é selectiva para tecidos desvitalizados. Os autores concluíram que eram necessários mais dados por tipo de ferida, frequência de aplicação e eficácia do tratamento. As larvas não são indicadas para feridas isquémicas e quando a infecção profunda e circundante não tenha podido ser tratada sistemicamente.
Declaração 6 - Avaliar e tratar feridas por infecção/inflamação
As infecções de feridas têm dois compartimentos - um superficial e um outro profundo10,12. As feridas podem ser pensadas como sendo uma tigela de sopa; a camada fina na superfície de uma ferida é análoga ao compartimento superficial e os lados e o fundo da tigela de sopa são equivalentes aos componentes envolventes e profundos de uma ferida crónica.
Subdeclaração 6A - Tratar infecção local (três ou mais critérios NERDS) com antimicrobianos tópicos (prata, iodo, poli-hexametilenobiguanida [PHMB]/clorexidina, azul de metileno/ violeta de cristal, surfactantes)
O compartimento superficial de uma ferida crónica é constituído por uma camada fina de células que pode ser tratada topicamente. Quaisquer três ou mais critérios NERDS (Sem cicatrização, aumento de exsudato, granulação avermelhada friável, detritos ou células mortas e cheiro) são sinais de infecção local, para os quais os antimicrobianos tópicos podem ser indicados. Se a ferida for curável e a causa tratada, deverá ncessitar de 4 semanas ou menos para melhorar. Os médicos devem saber que o tratamento do compartimento superficial da ferida requer pensos para libertar os agentes antimicrobianos na superfície da ferida. Os pensos sem soltura funcionarão acima da superfície da ferida, mas não podem penetrar no compartimento superficial. Isto pode impedir o crescimento bacteriano acima da ferida, mas outro agente pode ser necessário para atingir o compartimento da ferida superficial. Por exemplo, os sprays anti-sépticos, tais como as lavagens bucais com clorexidina, têm frequentemente menos álcool disponível com a consequente diminuição das queimaduras e picadas locais em comparação com alguns anti-sépticos pré-cirúrgicos concebidos para uma pele intacta. Alguns agentes tópicos libertam prata ou iodo em várias concentrações, de forma a conseguir penetrar no compartimento de superfície e tratar infecções locais.
Subdeclaração 6B - Considerar o tratamento de infecções profundas e circundantes (três ou mais critérios STONEES) com antimicrobianos sistémicos
Os agentes antimicrobianos tópicos penetram apenas em alguns milímetros; infecções profundas e circundantes podem requerer antimicrobianos sistémicos (Quadro suplementar 5, https://wcetn.org/page/ReadJournal ). Quatro dos sete critérios da STONEES representam as características circundantes das feridas (os lados da tigela da sopa) - Tamanho aumentado, Temperatura elevada de 3°F sobre uma imagem espelhada da pele da ferida circundante, novas áreas ou áreas satélites de envolvimento e uma celulite circundante (Eritema ou Edema). A celulite nem sempre está presente quando as feridas crónicas estão associadas a infecções profundas e circundantes e o eritema não é facilmente reconhecido na pele de cor, bem como a presença de edema. Os três restantes sinais de STONEES no leito da ferida incluem a sondagem até ao osso (Os [Latim para osso]), aumento do Exsudado e do Cheiro.
Subdeclaração 6C - Avaliar e aliviar a inflamação persistente, incluindo a aplicação de agentes anti-inflamatórios (pensos tópicos, medicação sistémica)
Outros factores, para além dos organismos infecciosos, podem desempenhar um papel numa resposta inflamatória persistente. Esses factores incluem células invasoras (neutrófilos, macrófagos, linfócitos), complexos imunitários (vasculite), inflamação granulomatosa (sarcoidose, etc.) e outros; tenha em conta estes factores ao escolher uma terapia tópica ou sistémica. Existem alguns antimicrobianos tópicos que são pró-inflamatórios, como é oo caso do iodo. Há outros agentes que podem ser anti-inflamatórios, incluindo a prata e alguns que são neutros, como a gaze/espuma PHMB e a espuma de violeta genciana/azul de etileno.
A inflamação também pode conduzir a um atraso na cicatrização da ferida em ambos os compartimentos. Os testes de protease nem sempre estão disponíveis no ambiente clínico e podem medir apenas a superfície e não as alterações profundas. Alguns dos sinais de infecção podem também fazer parte da apresentação clínica de uma inflamação persistente. O Cubo de Sibbald (Figura Complementar 2 (https://wcetn.org/page/ReadJournal) descreve onde proteases elevadas em feridas com e sem infecção podem impedir a cicatrização, tanto no compartimento superficial, como no compartimento profundo. Dados publicados recentemente indicam que os biomarcadores podem prever a trajectória de cicatrização de úlceras venosas das pernas22. A terapia certa no momento certo poderia controlar mais eficazmente as proteases, a contaminação bacteriana, o desbridamento e controlo da humidade, através de um timing óptimo dos factores de crescimento, construções matriciais e componentes celulares.
Em relação às terapias tópicas, os produtos à base de prata e de mel têm relatado efeitos anti-inflamatórios. Estes agentes só devem ser utilizados com infecções e com inflamações locais durante curtos períodos de tempo. Sistemicamente, vários agentes antibacterianos têm acção anti-inflamatória. Os antimicrobianos mais ferequentemente recomendados (alguns com efeitos anti-inflamatórios) para feridas e infecções cutâneas relacionadas estão listados no Quadro Complementar 5 (https://wcetn.org/page/ReadJournal).
Declaração 7 - Gestão da humidade
Os prestadores devem seleccionar um penso adequado para corresponder às características da ferida e também às necessidades individuais do paciente (Figura 3). A gestão da humidade ideal depende da possibilidade de cicatrização de uma ferida.
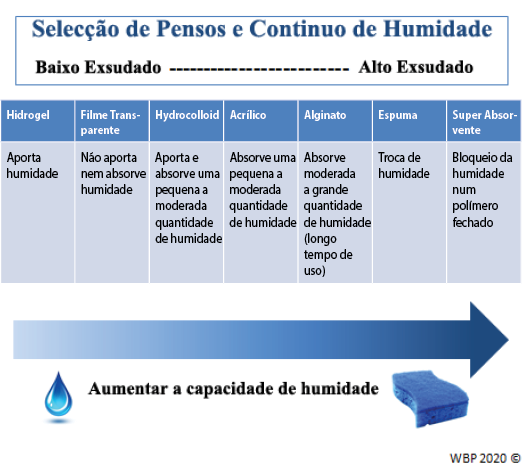
Figura 3. Optimização da gestão da humidade; adaptado de Sibbald et al16 (©WoundPedia 2021)
Subdeclaração 7A - Cicatrização, equilíbrio de humidade e desbridamento autolítico (alginatos, hidrogel, hidrocolóides, acrílicos, filmes)
Em feridas cicatrizáveis, o equilíbrio de humidade pode ser alcançado escolhendo o penso adequado a partir do contínuo de humidade no estimulador (Quadro suplementar 6, https://wcetn.org/page/ReadJournal) que enumera os pensos para feridas de baixa a alta exsudação.
Subdeclaração 7B - Equilíbrio de humidade isolado (super absorventes, espumas, alginatos de cálcio, hidrofibras, hidrocolóides, filmes, hidrogéis)
Subdeclaração 7C - Feridas não cicatrizáveis e de manutenção e redução da humidade; se for necessário antibacteriano, anestésicos tópicos de baixa toxicidade: clorexidina/PHMB, iodo, ácido acético
Para indivíduos com feridas de manutenção ou não cicatrizáveis, definir como objectivo a redução da humidade e das bactérias. As feridas precisam de ser constantemente reavaliadas relativamente à cicatrização ou à deterioração e as escolhas de pensos podem precisar de ser alteradas com base no aspecto das mesmas.
Para estas feridas, os prestadores precisam de equilibrar a preferência e o conforto do paciente para evitar a dor, com a necessidade de evitar a secagem excessiva das feridas. Os pensos de tule são frequentemente os mais apropriados; são uma combinação de gaze ou tecido com um revestimento de petrolato ou parafina. Podem também conter um anti-séptico (por exemplo, clorexidina, iodo).
No entanto, vários pensos podem auxiliar na optimização da gestão da humidade16. A clorexidina (0,5% em parafina branca impregnada numa folha de tule) é activa contra bactérias Gram-positivas e negativas; o PHMB é uma espuma sem libertação, formulação de gaze/fita de embalagem. Os pensos de iodo (quer em molécula de cadexómero ou como iodopovidona) têm um amplo espectro de actividade, embora a sua eficácia na presença de pus ou exsudado seja reduzida. De notar que estes pensos podem ser tóxicos com um uso prolongado em grandes áreas (como a iodopovidona). Finalmente, o ácido acético (0,5-1%, por exemplo, vinagre branco diluído) deve ser colocado usando gaze no leito da ferida geralmente durante cerca de 5-10 minutos, muitas vezes como compressa rotativa. Estes pensos têm um pH baixo e são eficazes contra as espécies de Pseudomonas; no entanto, podem actuar em outros organismos16.
Subdeclaração 7D - Embalagem da ferida: salina húmida (aportar humidade) ou seca (absorver humidade) mas não antibacteriana; gaze PHMB: antibacteriana, não solta à superfície - apenas na superfície da ferida (permanece na gaze); iodopovidona ou outra gaze anti-séptica embebida: antibacteriana acima e na superfície da ferida
A embalagem salina pode ser utilizada em feridas cicatrizáveis sem existência de colonização crítica. O objectivo destes pensos não é o de aderir ao leito da ferida para que haja traumatismo com a remoção do penso. Se uma gaze salina seca se colar ao leito da ferida, a gaze deve ser humedecida antes da aplicação e, no caso de se colar, humedecida novamente antes da remoção. Os pensos alternativos devem então ser escolhidos para manter a cicatrização húmida e interactiva.
Declaração 8 - Avaliar a taxa de cicatrização
Se uma ferida não for pelo menos 20-40% mais pequena na semana 4, é pouco provável que cicatrize na semana 12 (Figura 4).

Figura 4. Como calcular a área da superfície da ferida
Subdeclaração 8A - As feridas estagnadas (curáveis) devem ser reavaliadas para diagnósticos alternativos; considerar biopsia da ferida, investigação adicional e/ou encaminhamento para uma equipa de avaliação inter-profissional para optimização do tratamento
A trajectória de cicatrização pode ser avaliada nas primeiras 4-8 semanas para prever se uma ferida é susceptível de cicatrizar até à 12ª semana, desde que não haja novos factores complicadores9. Feridas estagnadas, mas curáveis, necessitam frequentemente de uma avaliação interprofissional abrangente para optimizar o tratamento e melhorar a trajectória de cicatrização. Esta situação pode exigir a reclassificação de uma ferida para a categoria de manutenção ou não cicatrizável.
Declaração 9 - Efeito de bordo
Utilizar terapias activas para feridas estagnadas mas cicatrizáveis. Ver o quadro suplementar 7 (https://wcetn.org/page/ReadJournal) para provas sobre terapias adjuvantes - terapia de feridas por pressão negativa, estimulação eléctrica, produtos à base de células e/ou tecidos, enxertos de pele, ultra-sons e oxigenoterapia hiperbárica (Quadro 8).
Quadro 8. Terapias adjuntivas

Subdeclaração 9A - Algumas modalidades activas têm provas fracas a mistas e só devem ser utilizadas após avaliação inter-profissional do paciente e com a realização de reavaliações regulares
Subdeclaração 9B - Os enxertos de pele têm provas variáveis mas positivas e os produtos baseados em células e/ou tecidos podem, ou não, ser rentáveis neste momento
Muitas terapias activas têm aparecido e desaparecido da caixa de ferramentas de cicatrização de feridas. Estas terapias precisam não só de estimular a cicatrização, mas também de ser rentáveis no contexto do sistema de saúde local. Algumas destas terapias têm melhores provas em feridas agudas do que em feridas crónicas, não cicatrizantes (por exemplo, terapia de feridas por pressão negativa após cirurgia do pé diabético, enxertos de pele com espessura dividida), particularmente quando a causa não pode ser corrigida. Se for seleccionada uma terapia activa, é imperativo que seja realizada uma avaliação consistente e precisa da ferida, para que a progressão da ferida, seja qual for a direcção, possa ser determinada e a terapia interrompida atempadamente se a ferida não estiver numa trajectória de cicatrização. São necessários mais ensaios aleatórios controlados de alta qualidade, sobre estas terapias, antes de poderem ser feitas recomendações definitivas sobre a sua utilização.
Declaração 10 - Apoio organizativo
Subdeclaração 10A - O apoio organizacional pode incluir uma cultura conducente à educação interprofissional e aos cuidados centrados no paciente, protocolos padronizados informados sobre a evidência, pessoal adequado e o estabelecimento de programas de melhoria da qualidade, os quais podem incluir auditorias, estudos de prevalência e de incidência e navegação do paciente
Os elementos de um plano organizacional eficaz para a implementação de directrizes são os seguintes23:
- Avaliar a prontidão organizacional e os obstáculos à sua implementação, tendo em conta as circunstâncias locais.
- Envolver todos os membros (quer numa função de apoio directo, quer em apoio indirecto) no processo de implementação.
- Proporcionar oportunidades educacionais contínuas de modo a reforçar as melhores práticas.
- Um ou mais indivíduos qualificados devem fornecer o apoio necessário para o processo de educação e de implementação.
- Proporcionar oportunidades de reflexão sobre a experiência pessoal e organizacional na implementação de directrizes.
Com frequência os obstáculos para o sucesso da cicatrização de feridas estão relacionados com o sistema de saúde e não com a falta de conhecimento do fornecedor. É necessária uma melhor coordenação dos cuidados em todo o continuum, desde os cuidados agudos aos crónicos, assim como a normalização dos formulários e das melhores práticas. Isto poderia ser conseguido através da aprendizagem situacional, da mudança dos sistemas de saúde para facilitar a avaliação interprofissional de problemas complexos dos pacientes e da quebra de barreiras dentro e entre organizações de saúde. Isto exige que as organizações invistam em recursos para a educação interprofissional sobre práticas de cuidados com feridas, bem como a recolha e a revisão regular dos resultados dos dados sobre cuidados com feridas, sob a forma de uma iniciativa contínua de qualidade.
Os pacientes com feridas crónicas têm frequentemente recursos limitados e provêm de meios socioeconómicos mais baixos. A utilização de modelos de navegação de pacientes para facilitar as referências e ligar os prestadores de cuidados domiciliários com os coordenadores dos cuidados de saúde para aceder aos recursos do sistema é uma forma de conseguir avançar24,25. Contudo, isto só é bem sucedido quando os membros da equipa se encontram ligados entre si como parte de um modelo interprofissional coordenado. Estas alterações do sistema de saúde podem aumentar o valor.
O modelo Porter de cuidados de saúde liga a voz do paciente ao prestador, pagador, elaborador de políticas e até mesmo ao político para dar valor ao dinheiro utilizado em cuidados de saúde26. Para que os sistemas mudem, os decisores políticos e os políticos devem estar conscientes das inconsistências e das iniquidades que os pacientes e os prestadores de cuidados com feridas enfrentam como sendo o primeiro passo para melhorar os cuidados com feridas centrados no paciente.
Conclusões
Estas 10 declarações fundamentadas em provas receberam consenso dos KOLs em repetidas sondagens. O fornecimento de facilitadores destina-se a ajudar na disseminação prática do paradigma do WBP. Foi efectuado um esforço concertado para salientar a importância de uma avaliação precoce e pró-activa da trajectória de cicatrização de feridas. Ao intervir antes de as feridas se tornarem crónicas, há benefícios para o paciente, para os prestadores, para os pagadores e também para os decisores políticos. Esta possibilidade é agora mais importante do que nunca face aos custos crescentes dos cuidados de saúde e ao envelhecimento da população.
Conflito de interesses
A Dra. LeBlanc revelou que é oradora para Hollister, Coloplast, 3M e Mölnlycke. A Dra. Ayello revelou que recebeu bolsas de educação/pesquisa da Sage/Stryker e Calmoseptine. O Dr Sibbald recebeu subsídios de Mölnlycke, Calmoseptine e do Governo do Ontário para o Projecto ECHO Skin and Wound.
Financiamento
Os autores não receberam qualquer financiamento para este estudo.
Dados suplementares

Figura suplementar 1

Figura suplementar 2
Quadro suplementar 1. Preparação do leito da ferida 2021 inquérito de peritos

Quadro Complementar 2. preparação do leito da ferida do líder de opinião 2021 resultados do inquérito (n = 21)
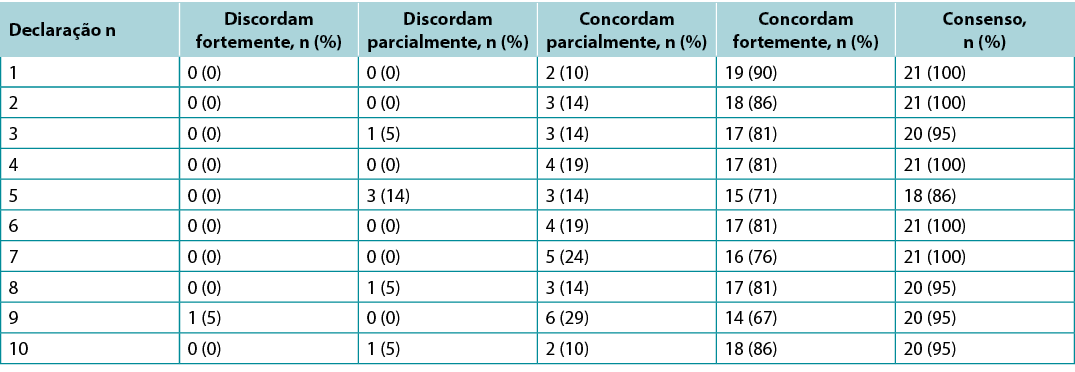
Quadro suplementar 3. ABU Dhabi curso internacional interprofissional de tratamento de feridas e de preparação de leito de ferida 2021 resultados do inquérito (n = 66)
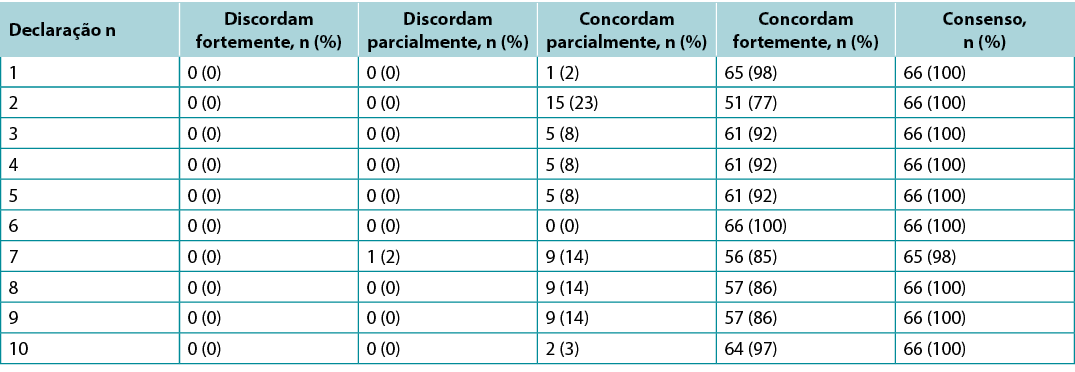
Quadro suplementar 4. Canadá curso internacional interprofissional de tratamento de feridas preparação de leito de feridas 2021 resultados do inquérito (n = 65)
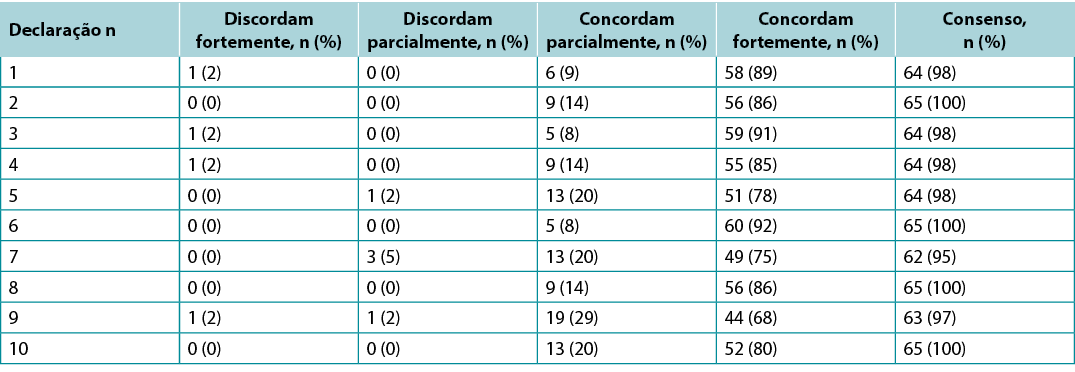
Quadro suplementar 5. Terapia antimicrobiana sistémica para infecções profundas e envolventes
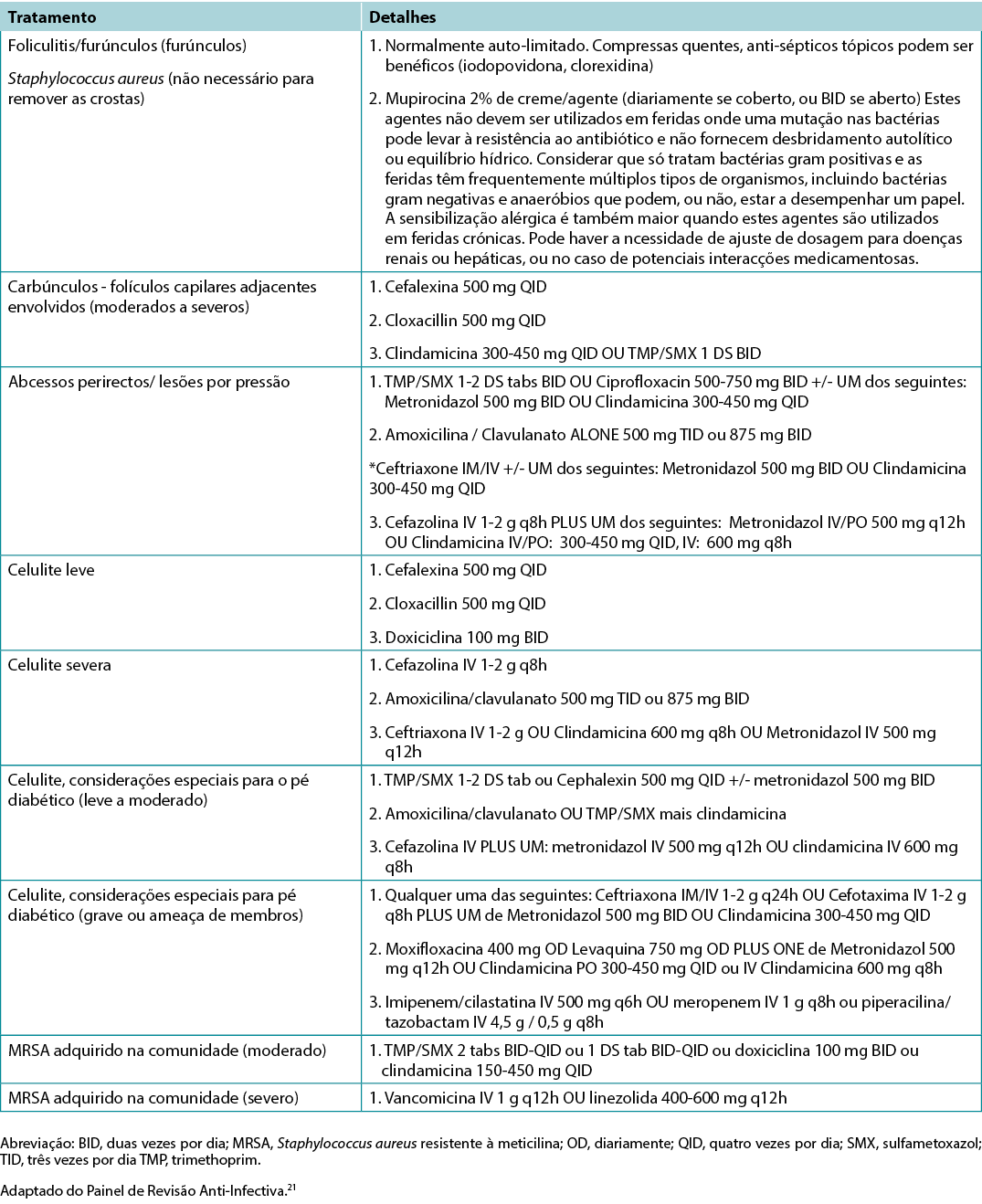
Quadro suplementar 6. Resumo das Categorias de Pensos Modernos para o Equilíbrio da Humidade através do Aumento da Absorvência
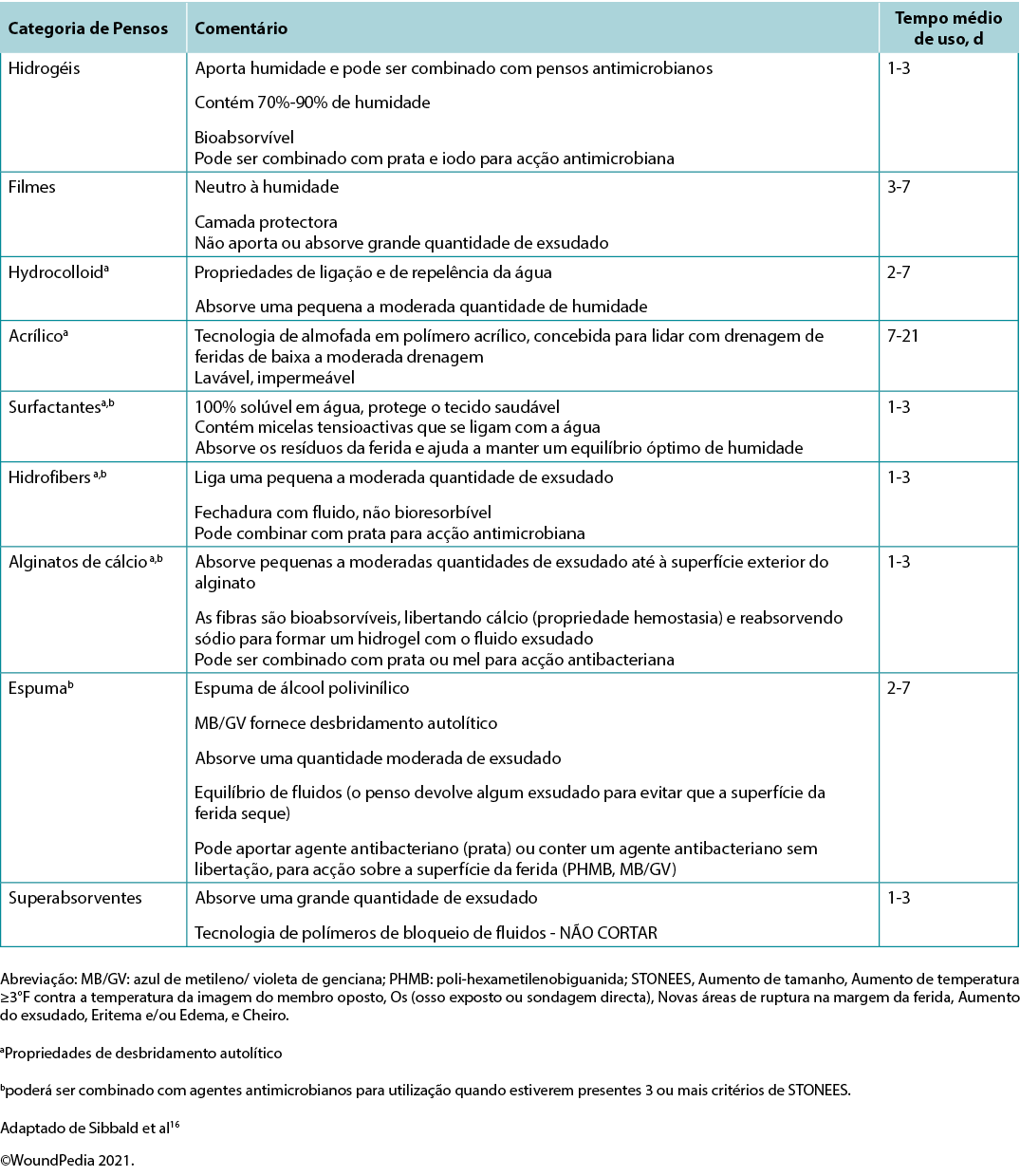
Quadro suplementar 7. Provas sobre terapias adjuvantes
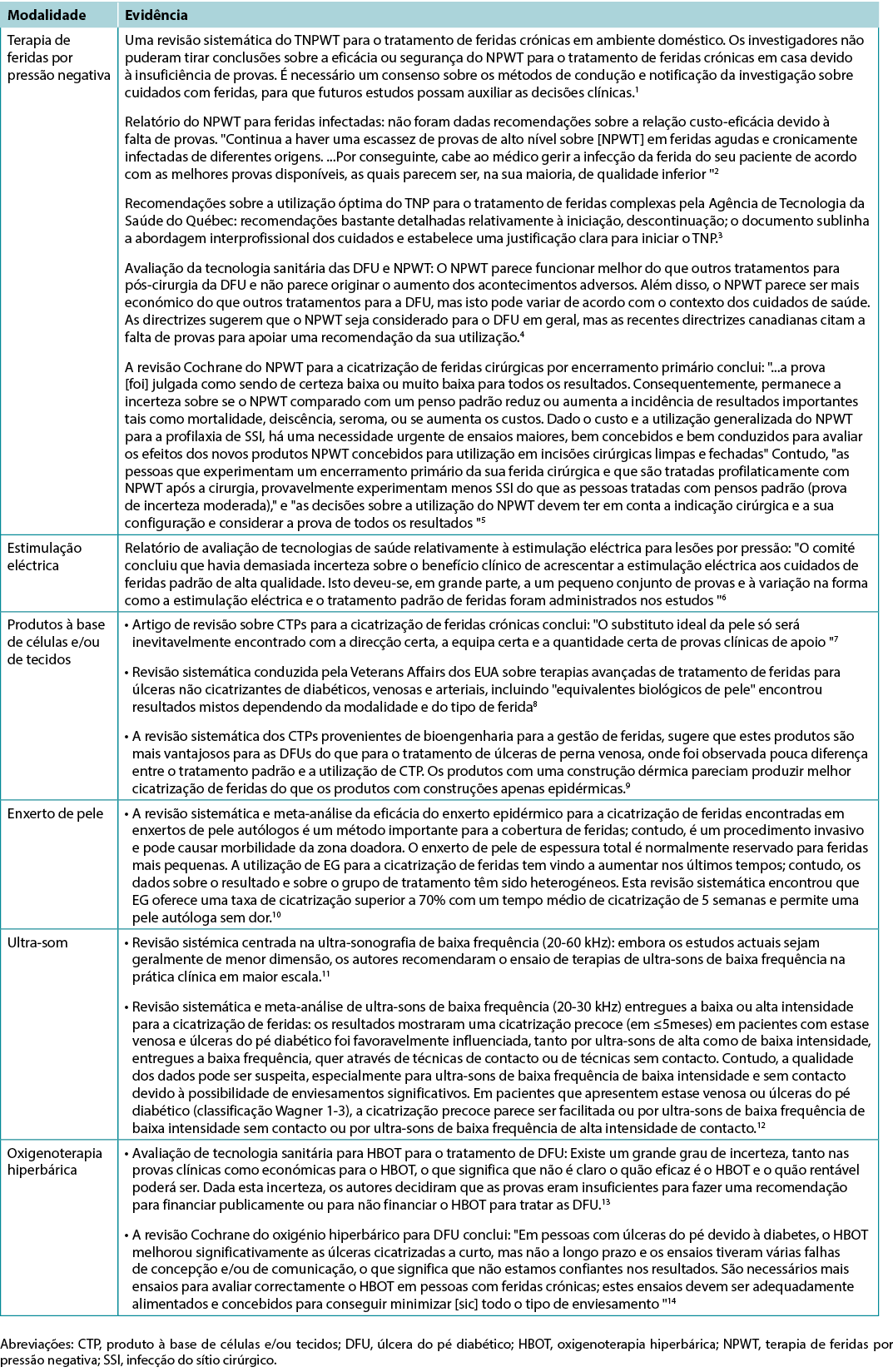
Author(s)
R Gary Sibbald*
MD, DSc (Hons), MEd, BSc, FRCPC (Med Derm), FAAD, MAPWCA, JM, Professor of Medicine and Public Health, Director, International Interprofessional Wound Care Course and Masters of Science in Community Health, Dalla Lana School of Public Health, University of Toronto, Ontario, Canada
James A Elliott
MMSc, Project Manager, ECHO Ontario Skin and Wound Care, Toronto Regional Wound Healing Clinic, Mississauga, Ontario, Canada
Reneeka Persaud-Jaimangal
MD, MScCH, IIWCC, Clinical Coordinator, ECHO Ontario Skin and Wound Care, Toronto Regional Wound Healing Clinic, Mississauga, Ontario, Canada
Laurie Goodman
MHScN, RN, IIWCC, Course Coordinator and Co-Director, WoundPedia, Mississauga, Ontario, Canada
David G Armstrong
DPM, MD, PhD, Professor of Surgery and Director, Southwestern Academic Limb Salvage Alliance, Keck School of Medicine, University of Southern California, Los Angeles, USA
Catherine Harley
RN, EMBA, Chief Executive Officer, Nurses Specialised in Wound, Ostomy & Continence Canada, Ottawa, Ontario, Canada
Sunita Coelho
BScN, RN, IIWCC, Toronto Regional Wound Healing Clinic, Mississauga, Ontario, Canada
Nancy Xi
MD, CCFP, Family Physician, Trillium Health Partners, Mississauga, Ontario, Canada
Robyn Evans
MD, MSc, Director, Wound Healing Clinic, Women’s College Hospital, Toronto, Ontario, Canada
Dieter O Mayer
MD, FEBVS, FAPWCA, Department of Surgery, Cantonal Hospital of Fribourg, Switzerland
Xiu Zhao
MD, CCFP, Family Physician, Trillium Health Partners, Mississauga, Ontario, Canada
Jolene Heil
BScN, CNS, IIWCC, MClSc, Advanced Practice Nurse, Providence Care, Kingston, Ontario, Canada
Bharat Kotru
PhD, IIWCC, Podiatrist, Max Super Speciality Hospital, Bathinda, Punjab, India
Barbara Delmore
PhD, RN, CWCN, MAPWCA, IIWCC, FAAN, Senior Nurse Scientist, Center for Innovations in the Advancement of Care, NYU Langone Health, New York, NY, USA
Kimberly LeBlanc
PhD, RN,NSWOC, WOCC(C), FCAN, Chair, Wound Ostomy Continence Institute, Nurses Specialised in Wound Ostomy Continence Care Canada, Ottawa, Ontario, Canada
Elizabeth A Ayello
PhD, MS, BSN, RN, CWON, ETN, MAWPCA, FAAN, Professor Emeritus, Excelsior College of Nursing, Albany, New York, NY, USA; Senior Advisor, The John A. Hartford Institute for Geriatric Nursing, New York, NY, USA; President, Ayello, Harris, & Associates, New York, NY, USA
Hiske Smart
MA, RN, PG Dip (UK), IIWCC, Manager, Wound Care & Hyperbaric Oxygen Therapy Unit, King Hamad University Hospital, Muharraq, Kingdom of Bahrain
Gulnaz Tariq
MSc, RN, PG Dip (PAK), BSc, IIWCC, MSc (UK), Manager, Wound Care/Surgical Units, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Afsaneh Alavi
MD, Senior Consultant, Department of Dermatology, Mayo Clinic, Rochester, MN, USA
Ranjani Somayaji
BScPT, MD, MPH, FRCPC, Assistant Professor, Departments of Medicine; Microbiology, Immunology and Infectious Disease; and Community Health Sciences; Cumming School of Medicine, University of Calgary, Alberta, Canada
References
- Sackett D, Rosenberg W, Gray J, Haynes R, WS R. Evidence based medicine: what it is and what it isn’t. BMJ 1996;312(7023):71–2.
- Brownson RC, Eyler AA, Harris JK, Moore JB, Tabak RG. Getting the word out: new approaches for disseminating public health science. J Public Health Manage Pract 2018;24(2):102–11.
- Keown K, Van Eerd D, Irvin E. Stakeholder engagement opportunities in systematic reviews: knowledge transfer for policy and practice. J Continuing Educ Health Prof 2008;28(2):67–72.
- Minkler M, Salvatore A. Participatory approaches for study design and analysis in dissemination and implementation research. In: Brownson RC, Colditz GA, Proctor EK, editors. Dissemination and implementation research in health: translating science to practice. New York, NY: Oxford University Press; 2012. p. 192–212.
- Gerhard-Herman MD, Gornik HL, Barrett C, et al. 2016 AHA/ACC guideline on the management of patients with lower extremity peripheral artery disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation 2017;135(12):e726–79.
- Beaumier M, Murray BA, Despatis MA, et al. Best practice recommendations for the prevention and management of peripheral arterial ulcers. Toronto, ON: Wounds Canada; 2020. p. 1–75.
- Alavi A, Sibbald RG, Nabavizadeh R, Valaei F, Coutts P, Mayer D. Audible handheld Doppler ultrasound determines reliable and inexpensive exclusion of significant peripheral arterial disease. Vascular 2015;23(6):622–9.
- Canadian Nutrition Society, Canadian Malnutrition Task Force. Canadian Nutritional Screening Tool (CNST); 2014 [cited 2021 Jan 14]. Available from: http://nutritioncareincanada.ca/sites/default/uploads/files/CNST.pdf
- Laporte M, Keller HH, Payette H, et al. Validity and reliability of the new Canadian Nutrition Screening Tool in the ‘real-world’ hospital setting. Eur J Clin Nutr 2015;69(5):558–64.
- Purcell A, Buckley T, King J, Moyle W, Marshall A. Topical analgesic and local anesthetic agents for pain associated with chronic leg ulcers: a systematic review. Adv Skin Wound Care 2020;33(5): 240–51.
- Woo KY, Coutts PM, Price P, Harding K, Sibbald RG. A randomized crossover investigation of pain at dressing change comparing 2 foam dressings. Adv Skin Wound Care 2009;22(7):304–10.
- Jensen J, Goodson W, Hopf H, Hunt T. Cigarette smoking decreases tissue oxygen. Arch Surg 1991;126(9):1131–4.
- Shanmugam VK, Couch KS, McNish S, Amdur RL. Relationship between opioid treatment and rate of healing in chronic wounds: opioids in chronic wounds. Wound Repair Regen 2017;25(1):120–30.
- Aujoulat I, d’Hoore W, Deccache A. Patient empowerment in theory and practice: polysemy or cacophony? Patient Educ Couns 2007;66(1):13–20.
- Moore Z, Butcher G, Corbett LQ, et al. Exploring the concept of a team approach to wound care: managing wounds as a team. J Wound Care 2014;23 Suppl 5b:S1–S38.
- Sibbald RG, Elliott JA, Ayello EA, Somayaji R. Optimizing the moisture management tightrope with Wound Bed Preparation 2015. Adv Skin Wound Care 2015;28(10):466–76.
- Boersema GC, Smart H, Giaquinto-Cilliers MGC, et al. Management of nonhealable and maintenance wounds: a systematic integrative review and referral pathway. Adv Skin Wound Care 2021;34(1):11–22.
- Nicks BA, Ayello EA, Woo K, Nitzki-George D, Sibbald RG. Acute wound management: revisiting the approach to assessment, irrigation, and closure considerations. Int J Emerg Med 2010;3(4):399–407.
- Moulin D, Boulanger A, Clark A, et al. Pharmacological management of chronic neuropathic pain: revised consensus statement from the Canadian Pain Society. Pain Res Manage 2014;19(6):328–35.
- Sibbald R, Niezgoda J, Ayello E. Debridement. In: Baranoski S, Ayello EA, editors. Wound care essentials: practice principles. 5th ed. Philadelphia, PA: Wolters Kluwer; 2020.
- Moya-López J, Costela-Ruiz V, García-Recio E, Sherman RA, De Luna-Bertos E. Advantages of maggot debridement therapy for chronic wounds: a bibliographic review. Adv Skin Wound Care 2020;33(10):515–25.
- Stacey MC. Biomarker directed chronic wound therapy – a new treatment paradigm. J Tissue Viability 2020;29(3):180–3.
- Registered Nurses Association of Ontario. Assessment and management of foot ulcers for people with diabetes. 2nd ed. Toronto, ON: Registered Nurses’ Association of Ontario; 2013.
- Freeman HP. The origin, evolution, and principles of patient navigation. Cancer Epidemiol Biomarkers Prev 2012;21(10):1614–7.
- Freund KM. Implementation of evidence-based patient navigation programs. Acta Oncol 2017;56(2):123–7.
- Porter ME, Lee TH. The strategy that will fix health care. Harvard Business Review. 2013 [cited 2021 Jan 14]. Available from: https://hbr.org/2013/10/the-strategy-that-will-fix-health-care



