Volume 43 Number 4
Prevention of kinking in percutaneous tubes
Sivagame Maniya, Ma V Gonzalves, Nurashiqin B Saadan
Keywords tube care, catheter care, tube protector, percutaneous
For referencing Maniya S, Gonzalves MV & Saadan NB. Prevention of kinking in percutaneous tubes. WCET® Journal 2023; 43(4):27-31.
DOI
10.33235/wcet.43.4.27-31
Submitted 19 January 2023
Accepted 27 November 2023
Abstract
Introduction Percutaneous tubes (PTs) allow permanent or temporary drainage or relieve obstruction caused by blockages or abnormal narrowing of openings or ducts. There is risk of PT kinking due to rotation and bending of the soft tube at the distal end during movement. Despite anchoring and dressing, indentation of the tubing occurrence results in impeded flow of fluid that may lead to infection risk. Aside to discomfort and pain, patients will likely require medical intervention and longer hospital admission. An average of 9–10 cases per month of PT damage were reported in our department.
Aims To explore solutions to minimise the incidence of PT damage and reduce the occurrence of PT kinking.
Methods A quality improvement (QI) team conducted root cause analysis to identify causes for the prevention and management of PT kinking. A modified fishbone framework identified root causes and possible interventions. The number of kinking in PTs was monitored.
Results Lack of training in staff to manage PT, the absence of standardised way of dressing, and the soft material-based tube were three major causes identified. Intensive education with a training video for the nurses and a standardised method of dressing application reference guide over the PT were initiated. A non skin-irritant conformable gadget was applied to protect the PT. The incidence of PT kinking dropped within the first month of implementation of the solution.
Conclusion Patients with long-term PTs/catheters can benefit from the use of an inexpensive efficacious protector to prevent damage to their PTs.
Introduction
Percutaneous tube (PT) insertion is a minimally invasive well-established procedure in which a catheter is inserted through a skin puncture into an organ such as the kidney or liver for diagnostic and therapeutic purposes1 to allow permanent or temporary drainage of urine, bile or abscess. PT insertion also relieves obstruction caused by blockage or abnormal narrowing of the ureter or bile duct and is used to drain abscesses2. This procedure reportedly reduces morbidity and mortality compared to open surgical drainage procedures, especially in critical ill or high surgical risk patients3. Although procedural complications are uncommon, the management of PT drainage-related complications can have adverse consequences that lead to increased length of stay and associated raised healthcare costs3.
Lorenz and Thomas4 have discussed procedure-related complications and strategies to prevent or reduce these occurrences. Aside from procedural-related complications, blockage and slippage of PTs are commonly reported PT complications5,6. Further, while the soft material of the PT facilitates patient comfort, there is the risk of kinking. Rotation and bending of the PT at the distal end are most common observations on drainage PTs. Sdrales and Benumof7 defined kinking of a PT as the touching of diametrically opposite sides of the plastic catheter alone at a point of sharp curvature, observed visually. This twisting and bending of the PT may cause temporary kinking and/or permanent indentation of the tubing, resulting in the flow of fluid in the PT being impeded. PT kinking can lead to increased risk of infection and septicaemia that may require high dependency or intensive care admission. With total catheter failure, patients will require reinsertion of a new PT and treatment of potential or actual infection. Aside from experiencing additional discomfort and pain, those patients who require further medical intervention will endure a longer hospital admission.
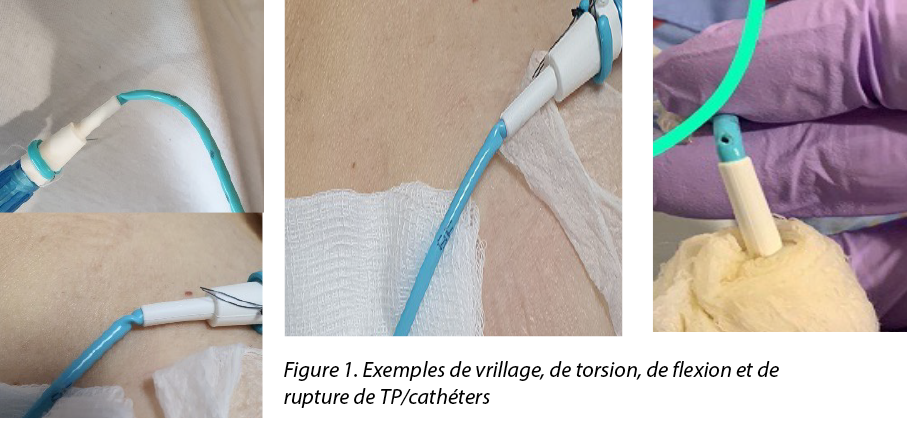
The patency of nephrostomy PTs should be always maintained to ensure adequate flow and drainage of urine. Although care of nephrostomy PTs often focuses on proper anchoring and dressing, the PT may still twist and bend during patient movement and positioning. Complications such as kinking and prevention of PT fractures are rarely discussed or reported as being observed. Turo et al.8 reported the incidence of nephrostomy PT-related complications such as fracturing, kinking and blockage was 6.1% in 66 patients in their study. Figure 1 shows the types of kinking which are most likely to occur at the distal end of the catheter. Kinking results in twisting and bending of the PT, which will eventually fracture, tear and leak and become a portal for infection.
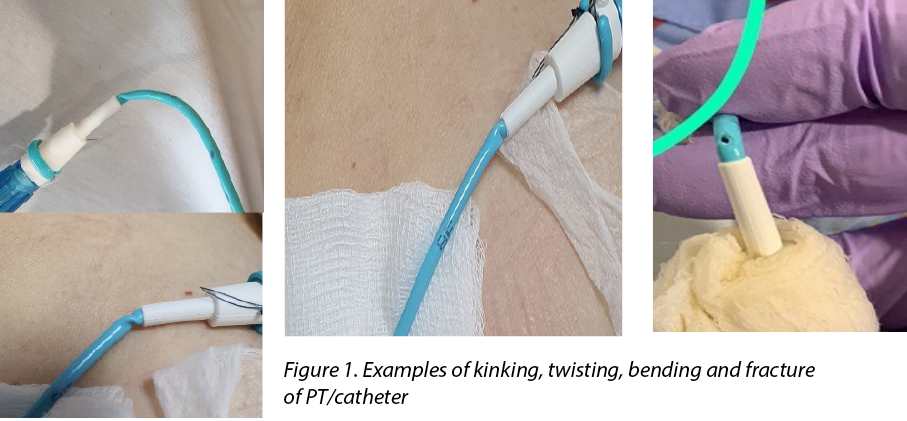
The care of the PT is a fundamental aspect of surgical nursing. Martin and Baker9 emphasised, in addition to suturing the PT in position on the skin, the importance of dressings over the exit site of nephrostomy PTs in consideration of patient comfort and prevention of infection. As the exit site for drainage can be inserted at a challenged anatomical site, body movements or positions may cause discomfort and dislodgement. Commercialised drain-specific dressings or simple gauze-tape methods can support the PT to prevent unintentional tugging and secures it over the patient’s skin9,10.
The SKATER™ drainage catheters are designed for easy insertion and patient comfort, while ensuring effective drainage flow. Within our hospital, these PTs inserted by an interventional radiologist (IR) for drainage procedures are small in diameter and flexible. Post-insertion, the ward nursing staff would keep and monitor the IR-placed dressing. Dressings over the exit sites were changed every 3 days or as per required when soaked or stained.
Although the manufacturing company claims a kink-resistance quality to the SKATER™ drainage tube, the nature of the PT’s soft material may be another contributing factor to potential twisting. An observation of PT kinking/twisting incidence over the distal end of the PT and the hub connection resulting in PT fracture, was noted in our department (Figure 2). An average of 9–10 cases per month in nephrostomy PTs, biliary and abscess drains were reported over a 3-month period. However, the authors found limited literature discussing strategies regarding the prevention of kinking in PTs.
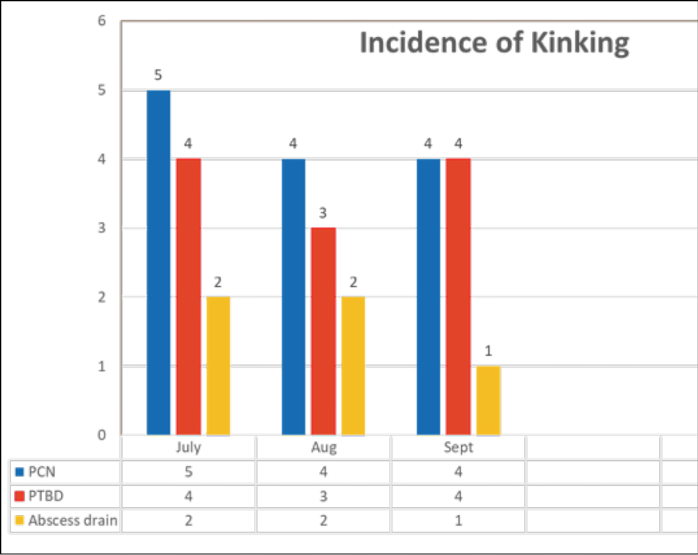
Figure 2. Incidence of kinking in PTs/catheters
A quality improvement (QI) project was embarked upon, aiming to explore solutions to minimise the incidence of PT damage and to reduce the occurrence of PT kinking in our patient population in general surgical wards of our hospital within a 6-month period.
Methods
The nursing team was formed to brainstorm possible causes and solutions. The team brainstormed the problem using a fishbone concept to identify the root causes of PT kinking. The fishbone concept or Ishikawa diagram11 is an effective authenticated framework to brainstorm potential causes of problems, narrow the root causes, mind-mapping the quality issues to focus on problem solving. As this was a QI study with no invasive patient interventions, separate ethical clearance from our hospital ethics committee was not required.
In the root cause analysis (Figure 3), the members identified three major causes of PT kinking: the lack of training and knowledge in managing PTs among staff; the absence of a standardised way of applying a protective/anchoring dressing and; the likelihood that the soft material used in PT manufacture will kink with body movement.
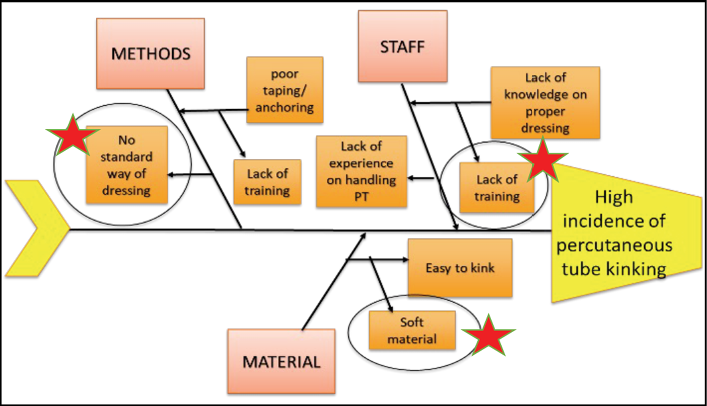
Figure 3. Root cause analysis
The pilot project was implemented in five general surgical wards over a period of 6 months. Each of the three causative problems were addressed using brainstorming strategies.
Staff lack of training in managing PTs
Proposed intervention: A training video on PT dressing steps was disseminated to the ward nurses. Following comprehensive in-service and dissemination of the training video, the nurses were surveyed on their knowledge of managing PTs (Figure 4). Responses from survey were analysed: 83.3% (n=60) answered they were still not confident in managing PTs, particularly dressing and anchoring.

Figure 4. Nurses’ survey
The QI team also developed a quick reference guide (Figure 5) as a resource for the nurses to resolve this. However, kinking of PTs was still observed.
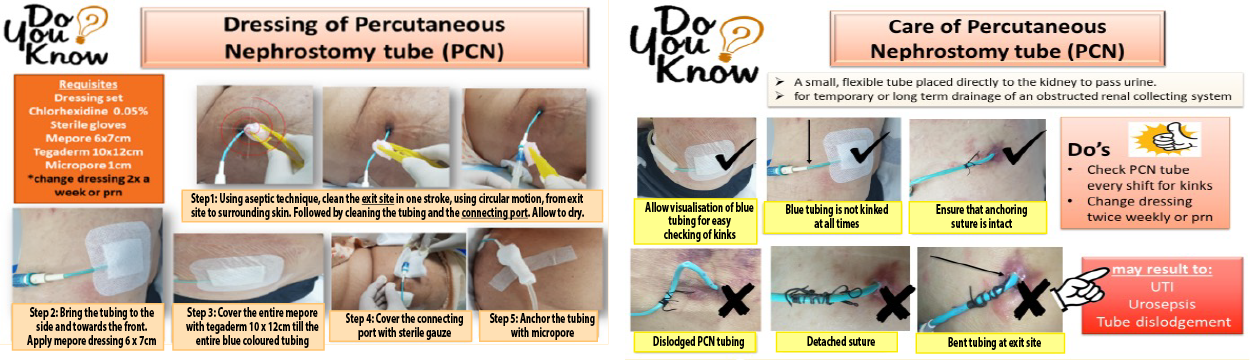
Figure 5. Nurses’ resource guide
Lack of standardised way of dressing application over the PT
Proposed intervention: different methods of dressing and anchoring were explored (Figure 6). A non-adherent island over the exit site and film dressing over the tubing (a) was applied. The second method was a large non-adherent island dressing (b) that covered both the exit site and the tubing; this was considered to stabilise the tubing. The third method was to use the commercial Grip-Lok securement device (c), which is commonly to secure urine catheters. This was applied in addition to the conventional dressing over the exit site in order to stabilise the area prone to kinking.
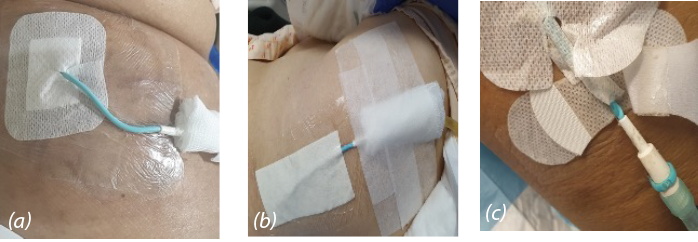
Figure 6. Dressing for anchoring
a) Non-adherent island and film dressing
b) Non-adherent island dressing
c) Grip-Lok securement device
Although the non-adherent island and film dressing were readily available, kinking of the PT persisted at the distal end of the tubing. Likewise, despite the use of the Grip-Lok securement device, twisting of the tubing was still observed. The additional cost of the Grip-Lok securement device at S$3.00 was another disadvantage to consider.
Likelihood of soft material kinking with body movement
Proposed intervention: the team proposed a PT stabiliser, an idea inspired from cable protectors that could protect the soft material tubing from kinking and twisting. The PT-protector (PTP) (Figure 7) was made with non skin-irritant thermoplastic polyurethane material; it was flexible yet durable. The conformable PTP could be removed for cleaning and reapplied. The cost of the protector is minimal at 16 cents. The infection control department was consulted to discuss options of disinfection vs sterilisation. Aligned with the Spaulding classification12, alcohol 70% can be used to disinfect the PTP before application and during each dressing change, or as deemed necessary.

Figure 7. Tube protector
Utilising the three interventions of staff training, improved standardised dressing application and PTP in conjunction with one another further education and training was conducted demonstrating the improved dressing method of management and the PTP application. The quick reference guide was revised and uploaded to the hospital education website for nurses to easily access. The effectiveness of PTP with a standardised dressing (Figure 8) in preventing kinking of PT was monitored.
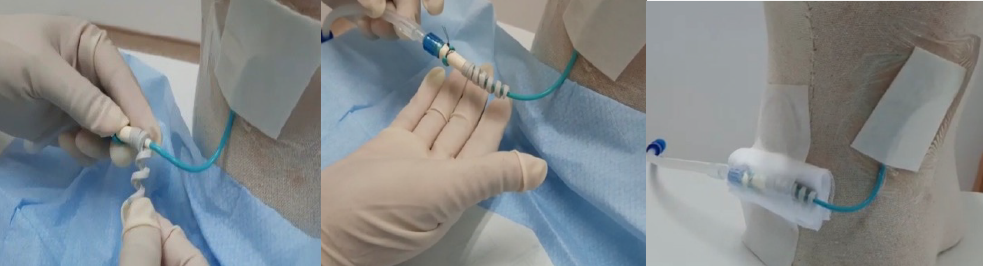
Figure 8. PTP application with standardised gauze dressing
Results
The interventions were implemented on 100 patients with PTs or drains in five surgical wards. The incidence of PT kinking in nephrostomy PTs, biliary and abscess drains significantly dropped within the first month of implementation (Figure 9). One incident of PT bending was reported on the 3rd month post-implementation which was attributed to an improper anchoring technique. Subsequently, nil numbers of kinking/ bending/twisting were observed in the next 3-month period of monitoring. The PTP device was effective in stabilising PT to prevent kinking. This initiative of PTP, together with proper anchoring and regular staff compliance audits, resulted in zero incidence of PT kinking from the month of implementation to date. At the 3-month follow-up, no primary PT infection was reported nor was any secondary infection as a result of the use of the PTP.
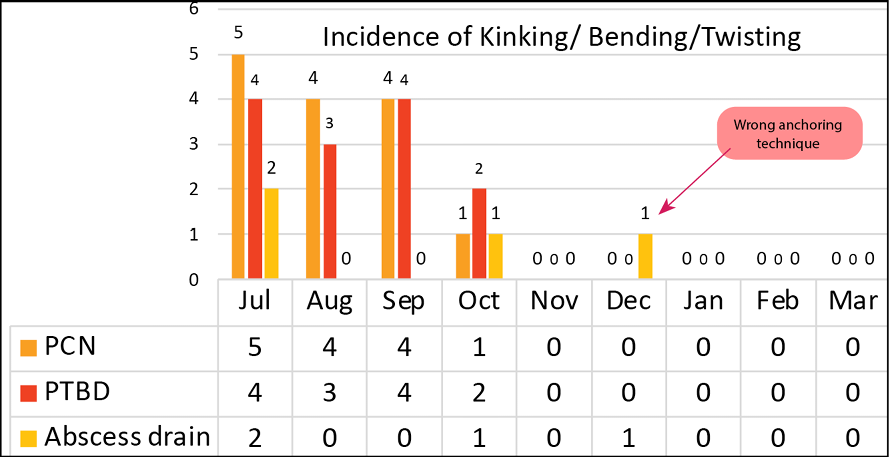
Figure 9. Effectiveness of PTP
Discussion and implications for practice
Although most of the literature2–6,8 combined major and minor complications from PT placement or procedures related such as injury to adjacent structures, severe bleeding or severe infection, we found limited publications discussing the incidence or complications arising from PT kinking as result of care of PTs. However, PT kinking can impede drainage or result in fractures or tears, leading to leakage of contents13. As these PTs are placed for a period of duration and managed in the home care environment, correct care of the PT is imperative. Furthermore, while a soft material-based tubing is ideal for patient comfort, the pliability may have a disadvantageous potential for kinking with patient movement or positioning.
Our team believe that this is a great milestone for maintaining the target of zero-harm for patients with PT. It is recommended that staff should perform regular checks for kinking over the PT site once every shift. Nurses need to be knowledgeable on what to look out for and monitor when handling patients with PTs. Nurses play a vital role in ensuring that all patients with a PT in our facility have had a PTP device and the standardised dressing applied to prevent the incidence of PT kinking. We also recommended judicious change of the PTP weekly and cleansing of the device with alcohol 70% routinely as per the Spaulding classification process.
A reference guide for nurses was also useful to elaborate the steps of applying the PTP, with the aim of reinforcing the practice. This simple guide with illustrations was used to educate and train nurses for better understanding and compliance. A copy of the reference guide was available to the nurses on the institution’s intranet. Compliance with the use of the PTP device and the standardised dressing application was also reviewed through adhoc audits and reinforcement training.
It is proposed that the incidence of PTP-related PT exit site infection can be monitored as a follow-up study to evaluate the safety and efficacy of PTP. The following potential outcomes for patients that could be measured are decreased length of stay, the need for antibiotics use, re-insertion of PTs, and avoidance of readmissions of patients discharged with PTs.
The success of this project was shared with the surgeons at the hospital’s department meeting platform. The PTP concept was subsequently considered for other types of soft material-based drainage PTs or catheters. Project outcomes were also shared at the local healthcare QI conference platform with other hospitals. The project team are also considering developing an educational video on the care of drainage catheters.
Conclusion
Subsequent follow-up monitoring of data post-implementation of the PTP device and standardisation of dressings to secure the PT reported no incidence of PT kinking or damage. This QI project benefited patients with long-term drainage PTs/catheters; the use of this inexpensive and efficacious method prevents damage to PTs or catheters that potentially leads to complications and increased duration of hospitalisation. Further, it can be assumed that there were facility and cost efficiencies from fewer infections, dressing procedures and replacements of PTs from kinking.
Conflict of Interest
The authors declare no conflicts of interest.
Funding
The authors received no funding for this study.
Prévention du vrillage des tubes percutanés
Sivagame Maniya, Ma V Gonzalves, Nurashiqin B Saadan
DOI: 10.33235/wcet.43.4.27-31
Résumé
Introduction Les tubes percutanés (TP) permettent un drainage permanent ou temporaire ou soulagent l'obstruction causée par des blocages ou un rétrécissement anormal des ouvertures ou des conduits. Il existe un risque de vrillage des TP en raison de la rotation et de la flexion du tube souple à l'extrémité distale pendant le mouvement. Malgré l'ancrage et le pansement, l'indentation de la tubulure entrave l'écoulement du liquide, ce qui peut entraîner un risque d'infection. Outre l'inconfort et la douleur, les patients auront probablement besoin d'une intervention médicale et d'une hospitalisation plus longue. Une moyenne de 9 à 10 cas par mois de dommages causés par les TP a été signalée dans notre département.
Objectifs Explorer les solutions permettant de minimiser l'incidence des dommages causés par les TP et réduire l'occurrence de vrillage des TP.
Méthodes Une équipe d'amélioration de la qualité (AQ) a procédé à une analyse des causes profondes afin d'identifier les sources de prévention et de gestion de la déformation des TP. Un cadre en arêtes de poisson modifié a permis d'identifier les causes profondes et les interventions possibles. Le nombre de vrillages des TP a été contrôlé.
Résultats Le manque de formation du personnel à la gestion des TP, l'absence d'un mode de pansement standardisé et le tube à base de matériaux souples sont les trois principales causes identifiées. Une formation intensive avec une vidéo de formation pour les infirmières et infirmiers, ainsi qu’un guide de référence sur la méthode standardisée d'application des pansements sur les TP ont été mis en place. Un dispositif conformable non irritant pour la peau a été appliqué pour protéger les TP. L'incidence du vrillage des TP a chuté au cours du premier mois de mise en œuvre de cette solution.
Conclusion Les patients porteurs de TP à long terme peuvent bénéficier de l'utilisation d'un protecteur efficace et peu coûteux pour éviter d'endommager leur TP.
Introduction
L'insertion d'un tube percutané (TP) est une procédure peu invasive bien établie dans laquelle un cathéter est inséré par une ponction cutanée dans un organe tel que le rein ou le foie à des fins diagnostiques et thérapeutiques1 pour permettre un drainage permanent ou temporaire de l'urine, de la bile ou d'un abcès. L'insertion d'un TP permet également de soulager l'obstruction causée par un blocage ou un rétrécissement anormal de l'uretère ou des voies biliaires et est utilisée pour drainer les abcès2. Cette procédure réduirait la morbidité et la mortalité par rapport aux procédures de drainage par chirurgie ouverte, en particulier chez les patients gravement malades ou présentant un risque chirurgical élevé3. Bien que les complications liées à la procédure soient rares, la gestion des complications liées au drainage par TP peut avoir des conséquences négatives qui entraînent une augmentation de la durée du séjour et des coûts de santé associés3.
Lorenz et Thomas4 ont discuté des complications liées à la procédure et des stratégies visant à prévenir ou à réduire ces occurrences. Outre les complications liées à la procédure, le blocage et le glissement des TP sont des complications couramment signalées5,6. En outre, bien que le matériau souple des TP facilite le confort du patient, il existe un risque de vrillage. La rotation et la flexion des TP à l'extrémité distale sont les observations les plus courantes sur les TP de drainage. Sdrales et Benumof7 ont défini le vrillage d'un TP comme le contact des côtés diamétralement opposés du cathéter en plastique seul en un point de forte courbure, observé visuellement. Cette torsion et cette flexion du TP peuvent provoquer un vrillage temporaire et/ou une indentation permanente de la tubulure, ce qui a pour effet d'entraver la circulation du liquide dans le TP. La déformation du TP peut entraîner un risque accru d'infection et de septicémie pouvant nécessiter une admission en haute dépendance ou en soins intensifs. En cas de défaillance totale du cathéter, les patients devront se voir réinsérer un nouveau TP et il faudra traiter l'infection potentielle ou réelle. Outre la gêne et la douleur supplémentaires éprouvées, les patients qui nécessitent une intervention médicale plus poussée devront subir une hospitalisation plus longue.
La perméabilité des TP de néphrostomie doit toujours être maintenue pour assurer un écoulement et un drainage adéquats de l'urine. Bien que les soins de TP de néphrostomie se concentrent souvent sur un ancrage et un pansement appropriés, le TP peut toujours se tordre et se plier pendant les mouvements et le positionnement du patient. Les complications telles que le vrillage et la prévention des ruptures des TP sont rarement discutées ou signalées comme étant observées. Turo et al.8 ont rapporté que l'incidence des complications liées aux TP de néphrostomie, telles que la rupture, le vrillage et le blocage, était de 6,1 % chez 66 patients dans leur étude. La Figure 1 montre les types de vrillage qui sont les plus susceptibles de se produire à l'extrémité distale du cathéter. Le vrillage entraîne une torsion et une flexion du TP, qui finit par se fracturer, se déchirer, fuir et devenir une porte d'entrée pour l'infection.
La prise en charge des TP est un aspect fondamental des soins infirmiers chirurgicaux. Martin et Baker9 ont souligné, outre la suture des TP en position sur la peau, l'importance des pansements sur le site de sortie des TP de néphrostomie pour le confort du patient et la prévention de l'infection. Comme le site de sortie du drainage peut être inséré dans un site anatomique difficile, les mouvements ou les positions du corps peuvent entraîner une gêne et un délogement. Les pansements spécifiques aux drains commercialisés ou les méthodes simples à base de gaze et de ruban adhésif peuvent aider à éviter les tiraillements involontaires sur le TP et à le fixer sur la peau du patient9,10.
Les cathéters de drainage SKATER™ sont conçus pour une insertion facile et le confort du patient, tout en assurant un débit de drainage efficace. Dans notre hôpital, ces TP insérés par un radiologue interventionnel (RI) pour les procédures de drainage sont de petit diamètre et flexibles. Après l'insertion, le personnel infirmier du service conservera et surveillera le pansement placé par le RI. Les pansements sur les sites de sortie étaient changés tous les 3 jours ou selon les besoins lorsqu'ils étaient trempés ou tachés.
Bien que la société de fabrication affirme que le tube de drainage SKATER™ est résistant au vrillage, la nature du matériau souple des TP peut être un autre facteur contribuant à la torsion potentielle. Dans notre service, nous avons observé une incidence de vrillage/torsion des TP au niveau de l'extrémité distale du TP et de la connexion au moyeu, entraînant une rupture du TP (Figure 2). Une moyenne de 9 à 10 cas par mois de TP de néphrostomie, de drains biliaires et d'abcès a été rapportée sur une période de 3 mois. Cependant, les auteurs n'ont trouvé qu'une littérature limitée sur les stratégies de prévention du vrillage des TP.

Figure 2. Incidence du vrillage des TP/cathéters
Un projet d'amélioration de la qualité (AQ) a été lancé, visant à explorer des solutions pour minimiser l'incidence des dommages subis par les TP et réduire l'occurrence du vrillage des TP dans notre population de patients dans les services de chirurgie générale de notre hôpital sur une période de 6 mois.
Méthodes
Une équipe de soins infirmiers a été constituée pour réfléchir aux causes et aux solutions possibles. L'équipe a réfléchi au problème en utilisant un concept en arête de poisson pour identifier les causes profondes du vrillage des TP. Le concept en arête de poisson ou diagramme d'Ishikawa11 est un cadre efficace et authentifié pour faire un brainstorming sur les causes potentielles des problèmes, réduire les causes profondes, cartographier les problèmes de qualité pour se concentrer sur la résolution des problèmes. Comme il s'agissait d'une étude d'amélioration de la qualité (AQ) sans intervention invasive sur le patient, une autorisation distincte du comité d'éthique de notre hôpital n'a pas été nécessaire.
Dans l'analyse des causes profondes (Figure 3), les membres ont identifié trois causes majeures de vrillage des TP : le manque de formation et de connaissances du personnel en matière de prise en charge des TP ; l'absence d'une méthode standardisée d'application d'un pansement de protection/d'ancrage et la probabilité que le matériau souple utilisé dans la fabrication des TP vrille sous l'effet des mouvements du corps.

Figure 3. Analyse des causes profondes
Le projet pilote a été mis en œuvre dans cinq services de chirurgie générale sur une période de 6 mois. Chacun des trois problèmes causaux a été abordé à l'aide de stratégies de brain-storming.
Manque de formation du personnel à la prise en charge des TP
Intervention proposée : Une vidéo de formation sur les étapes du pansement des TP a été diffusée aux infirmières et infirmiers du service. À la suite d'une formation continue complète et de la diffusion de la vidéo de formation, les infirmières et infirmiers ont été interrogés sur leurs connaissances en matière de prise en charge des TP (Figure 4). Les réponses à l'enquête ont été analysées : 83,3 % (n=60) ont répondu qu'ils n'étaient toujours pas confiants dans la prise en charge des TP, en particulier en ce qui concerne le pansement et l'ancrage.

Figure 4. Enquête auprès des infirmières/infirmiers
L'équipe AQ a également élaboré un guide de référence rapide (Figure 5) pour aider les infirmières et infirmiers à résoudre ce problème. Cependant, on a encore observé le vrillage de TP.

Figure 5. Guide de ressources pour les infirmières et infirmiers
Absence d'une méthode standardisée d'application du pansement sur les TP
Intervention proposée : différentes méthodes de pansement et d'ancrage ont été explorées (Figure 6). Un îlot non adhérent a été appliqué sur le site de sortie et un pansement en film sur la tubulure (a). La deuxième méthode consistait en un grand pansement en îlot non- adhérent (b) qui couvrait à la fois le site de sortie et la tubulure ; cette méthode a été considérée comme stabilisant la tubulure. La troisième méthode consistait à utiliser le dispositif de fixation commercial Grip-Lok (c), qui est couramment utilisé pour fixer les sondes urinaires. Il a été appliqué en plus du pansement conventionnel sur le site de sortie afin de stabiliser la zone sujette au vrillage.

Figure 6. Pansement pour ancrage
a) Îlot non-adhérent et pansement en film
b) Pansement en îlot non-adhérent
c) Dispositif de fixation Grip-Lok
Bien que l'îlot non-adhérente et le pansement en film étaient facilement disponibles, le pliage des TP a persisté à l'extrémité distale de la tubulure. De même, malgré l'utilisation du dispositif de fixation Grip-Lok, une torsion de la tubulure pouvait toujours être observée. Le coût supplémentaire du dispositif de fixation Grip-Lok, qui s'élève à 3,00 dollars, est un autre inconvénient à prendre en compte.
Risque de vrillage du matériau souple avec les mouvements du corps
Intervention proposée : l'équipe a proposé un stabilisateur de TP, une idée inspirée des protecteurs de câbles qui pourraient protéger les matériaux souples de la tubulure contre le vrillage et la torsion. Le protecteur de TP (PTP) (Figure 7) a été fabriqué en polyuréthane thermoplastique non irritant pour la peau; il est flexible mais durable. Le PTP conformable peut être retiré pour être nettoyé et réappliqué. Le coût du protecteur est minime (16 cents). Le service de contrôle des infections a été consulté pour discuter des options de désinfection plutôt que de stérilisation. Conformément à la classification de Spaulding12, de l'alcool à 70 % peut être utilisé pour désinfecter le PTP avant l'application et lors de chaque changement de pansement, ou si cela s'avère nécessaire.

Figure 7. Protecteur de tube
En utilisant conjointement les trois interventions que sont la formation du personnel, l'amélioration de l'application standardisée des pansements et des PTP, une formation complémentaire a été dispensée pour démontrer la méthode de prise en charge améliorée de pansement et l'application de PTP. Le guide de référence rapide a été révisé et téléchargé sur le site internet de formation de l'hôpital pour que les infirmières et infirmier puissent y accéder facilement. L'efficacité d’un PTP avec un pansement standardisé (Figure 8) dans la prévention du vrillage des TP a été contrôlée.

Figure 8. Application du PTP avec un pansement de gaze standardisé
Résultats
Les interventions ont été mises en œuvre sur 100 patients porteurs de TP ou de drains dans cinq services de chirurgie. L'incidence du vrillage des TP dans les TP de néphrostomie, les drains biliaires et les drains d'abcès a chuté de manière significative au cours du premier mois de mise en œuvre (Figure 9). Un incident de flexion de TP a été signalé le troisième mois après la mise en œuvre, attribué à une technique d'ancrage inappropriée. Par la suite, aucun vrillage/ flexion/ torsion n'a été observé au cours de la période de contrôle suivante de 3 mois. Le dispositif de PTP s'est avéré efficace pour stabiliser les TP afin de prévenir le vrillage. Cette initiative de PTP, associée à un ancrage approprié et à des audits de conformité réguliers effectués par le personnel, a permis de réduire à zéro l'incidence du vrillage des TP depuis le mois de la mise en œuvre jusqu'à aujourd'hui. Lors du suivi à 3 mois, aucune infection primaire de TP n'a été signalée, ni aucune infection secondaire résultant de l'utilisation d’un PTP.

Figure 9. Efficacité du PTP
Discussion et implications pour la pratique
Bien que la plus grande part de la littérature2-6,8 associe les complications majeures et mineures liées à la pose de TP ou aux procédures associées, telles que les lésions des structures adjacentes, les hémorragies sévères ou les infections sévères, nous n'avons trouvé qu'un nombre limité de publications traitant de l'incidence ou des complications liées au vrillage des TP dans le cadre des soins de TP. Cependant, le vrillage des TP peut entraver le drainage ou entraîner des ruptures ou des déchirures, entraînant une fuite du contenu13. Comme ces TP sont placés pour une certaine durée et gérés dans un environnement de soins à domicile, des soins corrects de ces TP sont impératifs. En outre, bien qu'une tubulure à base de matériaux souples soit idéale pour le confort du patient, la souplesse peut présenter l’inconvénient, potentiel du vrillage avec les mouvements ou le positionnement du patient.
Notre équipe estime qu'il s'agit d'une étape importante pour maintenir l'objectif de zéro dommage pour les patients porteurs d’un TP. Il est recommandé au personnel d'effectuer des contrôles réguliers pour vérifier l'absence de vrillage sur le site d’un TP, une fois par rotation d’équipe. Les infirmières et infirmiers doivent savoir ce qu'il faut surveiller et contrôler lorsqu'elles s'occupent de patients porteurs de TP. Les infirmières jouent un rôle essentiel en veillant à ce que tous les patients porteurs de TP dans notre établissement soient équipés d'un dispositif PTP et que le pansement standardisé soit appliqué afin de prévenir l'incidence du vrillage des TP. Nous avons également recommandé de changer judicieusement le PTP chaque semaine et de nettoyer régulièrement le dispositif avec de l'alcool à 70 %, conformément au processus de classification de Spaulding.
Le guide de référence pour les infirmières et infirmiers s’est également avéré utile pour élaborer les étapes de l'application des PTP, dans le but de renforcer la pratique. Ce guide simple et illustré a été utilisé pour former et entraîner les infirmières et infirmiers pour une meilleure compréhension et une meilleure conformité. Une copie du guide de référence était disponible pour les infirmières et infirmiers sur l'intranet de l'institution. La conformité de l'utilisation du dispositif de PTP et de l'application standardisée des pansements a également été vérifiée par le biais d'audits ad hoc et d'une formation de renforcement.
Il est proposé que l'incidence de l'infection du site de sortie des TP liée au PTP soit surveillée dans le cadre d'une étude de suivi visant à évaluer la sécurité et l'efficacité des PTP. Les résultats potentiels suivants pour les patients, qui pourraient être mesurés, sont la réduction de la durée du séjour, la nécessité d'utiliser des antibiotiques, la réinsertion des TP et l'évitement des réadmissions des patients sortis avec un TP.
La réussite de ce projet a été partagée avec les chirurgiens lors de la plateforme de réunion des services de l'hôpital. Le concept de PTP a ensuite été envisagé pour d'autres types de TP ou de cathéters de drainage à base de matériaux souples. Les résultats du projet ont également été partagés avec d'autres hôpitaux lors de la conférence locale sur l'amélioration de la qualité des soins de santé. L'équipe du projet envisage également de développer une vidéo de formation sur l'entretien des cathéters de drainage.
Conclusion
Le suivi ultérieur des données après la mise en place d’un dispositif PTP et la standardisation des pansements pour fixer le TP n'a pas fait état d'incidence de vrillage ou d'endommagement du TP. Ce projet d'amélioration de la qualité a bénéficié aux patients porteurs de TP ou de cathéters de drainage à long terme ; l'utilisation de cette méthode peu coûteuse et efficace permet d'éviter d'endommager les TP ou les cathéters, ce qui pourrait entraîner des complications et prolonger la durée de l'hospitalisation. En outre, on peut supposer que la réduction des infections, du nombre des procédures de pansement et de remplacements des TP pour cause de vrillage a permis un meilleur rendement pour l’établissement et les coûts.
Conflit d'intérêt
Les auteurs ne déclarent aucun conflit d'intérêt.
Financement
Les auteurs n'ont reçu aucun financement pour cette étude.
Author(s)
Sivagame Maniya*
RN MN IIWCC WOCN DNP
Advanced Practice Nurse
SengKang General Hospital, Singapore
Email sivagame.maniya@skh.com.sg
Ma V Gonzalves
RN
Nurse Clinician
SengKang General Hospital, Singapore
Nurashiqin B Saadan
RN
Senior Staff Nurse
SengKang General Hospital, Singapore
* Corresponding author
References
- Wallace MJ, Chin KW, Fletcher TB, Bakal CW, Cardella JF, et al. Quality improvement guidelines for percutaneous drainage/aspiration of abscess and fluid collections. J Vasc Intervent Radiol 2010;21:431–435.
- Dagli M, Ramchandani P. Percutaneous nephrostomy: technical aspects and indications. Semin Intervent Radiol 2011;28(4):424–437. doi:10.1055/s-0031-1296085.
- Huang SY, Engstrom BI, Lungren MP, Kim CY. Management of dysfunctional catheters and tubes inserted by interventional radiology. Semin Intervent Radiol 2015;32(2):67–77. doi:10.1055/s-0035-1549371.
- Lorenz J, Thomas JL. Complications of percutaneous drainage. Semin Intervent Radiol 2006;23(2):194–204. doi:10.1055/s-2006-941450.
- Elamin EWM, Taha SM, Ahmed MEIM, Mansour MO, Mustafa G, Gismalla MDA, Elhassan MMA. Outcome and complications of percutaneous nephrostomy: single center experience. Sudan Med J 2017;53(2):69–75.
- Robert B, Yzet T, Regimbeau JM. Radiologic drainage of post-operative collections and abscesses. J Visc Surg 2013;S11–S18. doi:10.1016/j.jviscsurg.2013.05.005
- Sdrales L, Benumof JL. Prevention of kinking of a percutaneous transtracheal intravenous catheter. Anesthesiol 1995;82:288–291.
- Turo R, Horsu S, Broome J, Das S, Gulur DM. Complications of percutaneous nephrostomy in a district general hospital. Turk J Urol 2018;44(6):478–483.
- Martin R, Baker H. Nursing care and management of patients with a nephrostomy. Nurs Times 2019;115(11):40–43.
- Urology Nursing Working Group. Management of patients with nephrostomy tubes: clinical guideline and patient information templates. Chatswood, Australia: Agency for Clinical Innovation; 2013 [cited 2022 Dec 16]. Available from: http://www.aci.health.nsw.gov.au/_data/assets/pdf_file/0005/191066/ACI_Nephrostomy_Jan13.pdf
- Skrabec Jr QR. Using the Ishikawa process classification diagram for improved process control. Qual Eng 2007;3(4):517–528. doi:10.1080/08982119108918880
- Rowan NJ, Kremer T, McDonnell G. A review of Spaulding’s classification system for effective cleaning, disinfection and sterilization of reusable medical devices: viewed through a modern-day lens that will inform and enable future sustainability. Sci Total Environ 2023;878:162976. doi:10.1016/j.scitotenv.2023.162976.
- Molina H, Chan MM, Lewandowski RJ, Gab A, Riaz A. Complications of percutaneous biliary procedures. Semin Intervent Radiol 2021;38(3):364–372. doi:10.1055/s-0041-1731375
