Volume 40 Number 3
Preventing facial pressure injury for healthcare providers adhering to COVID-19 personal protective equipment requirements
Hiske Smart, Francis Byron Opinion, Issam Darwich, Manal Aly Elnawasany and Chaitanya Kodange
Keywords COVID-19, personal protective equipment, coronavirus, enabler, facial injury, friction, medical device-related pressure injury, N95 mask, oxygen saturation, silicone dressing, skin
For referencing Smart H et al. Preventing facial pressure injury for healthcare providers adhering to COVID-19 personal protective equipment requirements. WCET® Journal 2020;40(3):9-18.
DOI https://doi.org/10.33235/wcet.40.3.9-18
Abstract
Objective To determine if a repurposed silicone-based dressing used underneath an N95 mask is a safe and beneficial option for facial skin injury prevention without compromising the mask’s seal.
Methods Since February 21, 2020, staff in high-risk areas such as the ED and ICU of King Hamad University Hospital have worn N95 masks when doing aerosol-generating procedures to protect against the novel coronavirus 2019. At that time, without education enablers or resources that could be directly translated into practice, the hospital’s Pressure Injury Prevention Committee explored and created a stepwise process to protect the skin under these masks. This procedure was developed over time and tested to make sure that it did not interfere with the effectiveness of the N95 mask seal.
Results Skin protection was achieved by repurposing a readily available silicone border dressing cut into strips. This was tested on 10 volunteer staff members of various skin types and both sexes who became part of this evidence generation project. Oxygen saturation values taken before and after the 4-hour wear test confirmed that well-fitted facial protection did not compromise the mask seal, but rather improved it. An added advantage was increased comfort with less friction as self-reported by the staff. An educational enabler to prevent medical device-related pressure injuries from N95 mask wear was an important additional resource for the staff.
Conclusions This creative and novel stepwise process of developing a safe skin protection method by which staff could apply a repurposed silicone border dressing beneath an N95 mask was largely effective and aided by the creation of the enabler.
Introduction
The global impact of the novel coronavirus 2019 (COVID-19) has had severe implications for frontline healthcare providers (HCPs). The safety of HCPs requires consistent and adequate use of personal protective equipment (PPE). In particular, the use of facial protective equipment against aerosolized transfer of COVID-19 droplets is a key recommendation worldwide.1 It requires the use of a protective filtering respirator such as an N95 mask, eye protection such as glasses, fitted facial shields, and/or specially designed protective suits. Facilities have noted an attendant increase in medical device-related pressure injuries among frontline HCPs wearing facial PPE protection that requires risk mitigation. Guidelines are being rapidly developed all over the world to ensure that the best solution for each setting can be implemented.
The staff of the King Hamad University Hospital (KHUH) includes many ethnicities and various skin types. As in many other facilities, these HCPs have been wearing PPE with N95 masks in high-risk areas since February 2020 as protection against COVID-19 (first confirmed case, February 21, 2020).2 Early on, the Pressure Injury Prevention and Nursing Quality Committees of the KHUH agreed that PPE-related pressure and skin injury protection of all staff fell under their purview. Bundled pressure injury prevention interventions3 such as the INTACT SKIN bundle are supported by the best evidence for patient pressure injury prevention; the use of these bundles is well documented in high-risk settings. Accordingly, the Nursing Quality Committee advised the Pressure Injury Prevention Committee to follow this approach in developing and testing a skin care bundle specifically applicable to the work environment of KHUH for those HCPs providing acute COVID-19 care.
A mnemonic-based approach4 was used to enhance knowledge retention, with a one-word reminder of the importance of self-care: HELP. This mnemonic was designed to help HCPs remember the new rules and procedures that had been implemented in a very short time. This led to the creation of the HELP enabler, which emphasizes 10 evidence-based points to improve HCP prevention of facial mask injuries (Figure 1). The key message is to help yourself first, before helping others. Elements such as sufficient hydration5 and nutrition6 to support a 4-hour shift, emptying bladders before donning PPE,7 keeping an eye on the amount of time spent in PPE,1,3,8 good skin hygiene,9 and the importance of mask leak tests1 form the basis of this care bundle. Additional recommendations include using an acrylate lotion10 or a protective dressing11 for facial protection under PPE.
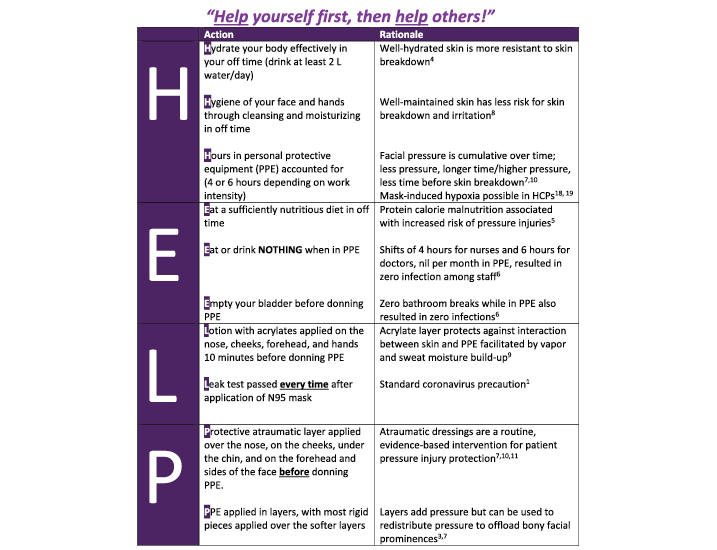
Figure 1. Help enabler © Smart 2020.
Because adhesives increase the risk of skin stripping and subsequent skin tear injuries,12 the use of an atraumatic silicone dressing on the face also was proposed. The Pressure Injury Prevention Committee repurposed a readily available dressing for facial pressure injury prevention in the absence of existing evidence. However, the team had to establish that this use would not compromise the N95 seal efficacy, and facial skin would remain intact under the dressing. Further, because this study had to address skin safety for all staff, skin type variation had to be taken into account; for this, researchers used the Fitzpatrick skin type classification.
The Fitzpatrick skin type classification13 was developed in the 1980s to measure the impact of sunburn injury on different skin types and is deemed the criterion standard for skin type classification. The classification comprises six skin types ranging from light skin (type 1, which burns easily and never tans, and type 2, which usually burns and tans slightly) to olive/medium brown skin (type 3, which initially burns and tans well, and type 4, which usually tans) and finally to dark brown and black skin (types 5 and 6).13 In this study, no HCP with type 1 (extremely light Caucasian skin) could be included because there are no nursing staff with that skin type at KHUH.
Methods
This prospective observational cohort study was divided into five steps to establish the appropriateness, efficacy, and safety of each phase. It involved wear-time tests culminating in a final 4-hour crossover experiment. Developing the protocol and assembling key departments (nursing, infection control, quality assurance representatives, COVID-19 hospital committee) to discuss and approve the proposed skin protection protocol took time; this practice innovation began in March 2020 and was tested in the first 2 weeks of April 2020.
Institutional review board approval was received because the study involved human participants (reference #20-334). Because N95 mask wear is mandatory for COVID-19 frontline care provider safety, any facial injuries sustained as a result were not deemed an ethical objection for this experiment. Essentially, facial injury was the real-life risk this study tried to mitigate. Participants signed an informed consent form to take part in the study and for all photographs to be used in subsequent publication with no parts of faces obscured.
Phase 1. Ascertain how to repurpose an atraumatic silicone border dressing (Mepilex border sacrum; Mölnlycke, Norcross, Georgia) to cover bony facial prominences without compromising the N95 particulate respirator and surgical mask fit (3M type 1860, Minneapolis, Minnesota) using only one small dressing per day for the duration of a shift (this allows for the most stringent interpretation of infection control practice).
Phase 2. Fit eight participating staff members with various skin types who volunteered for this project with a protective dressing layer. Have infection control staff conduct an N95 fit test according to international best practice.
Phase 3. Continue the use of facial protection for 1 hour after the fit test and examine the condition of the facial skin thereafter.
Phase 4. Determine the efficacy and stability of the dressing underneath a fitted N95 mask after 3 hours and examine facial quality thereafter. (Only one participant was included in this phase.)
Phase 5. Compare the difference in facial skin quality and metabolic oxygen saturation values (Spo2) as determined by a fingertip applied pulse oximeter with and without facial protection applied in a 4-hour shift period on a normal working day among five participants. This test took place over 2 days in a work environment not actively caring for patients who were COVID-19 positive. Facial skin evaluation and Spo2 values before and after removal of the mask were repeated.
Results
Phase 1
During the study development period (March 2020), relevant guidelines on this topic were scarce. A process of creative problem solving was therefore followed to determine how facial skin injuries in HCPs in the authors’ setting could be addressed in the most efficient and cost-effective manner. Because staff would have to remove the protective dressing at the end of each shift, it was clear that any product with aggressive adhesion would soon strip the outer layer of the skin12 and that the additional pressure exerted by the N95 mask on the barrier would enhance adhesion. Pain on removal and skin injury over time would be likely.12 Therefore, an atraumatic dressing was required.
At the KHUH, an atraumatic silicone sacrum dressing is routinely used for pressure injury prevention in high-risk hospitalized patients11 as part of the standard pressure injury prevention skin care bundle.3 It is the only type of atraumatic silicone dressing available in the authors’ setting; each dressing is similar in cost to a take-away coffee. The aim was to repurpose a single 10 × 10 dressing for frontline HCPs during each shift to provide facial protection and limit cost for the institution.
Figure 2 illustrates how the dressing was repurposed. The application technique includes the bridge of the nose, with the open edge of the dressing facing the nose tip and sides of the nose. Another piece is placed underneath the jaw with the open end facing forward on the chin edge, and other pieces are placed over the cheek bones. The Supplemental Table provides a step-by-step overview of dressing application (http://links.lww.com/NSW/A##).

Figure 2. Repurposing the dressing
Earlier testing revealed that the dressing edge could catch on to the N95 mask sponge and create an interlocking mechanism to position two offloading areas next to each other rather than on top of each other. This enhances the distribution of pressure over a larger area and prevents additional pressure on any given area by stacking multiple layers. The rationale was that if pressure was equally distributed over the nose with the interlocking fit of the N95 mask sponge on the dressing edge, the cheekbones were only in need of friction control (maintaining mask integrity without adding bulk). Further, this placement was successful even with some small facial hair stubble present on the cheeks and chins of male staff members; the dressing sat snugly despite being applied over chin hair, and removal was painless.
There was a square piece left for the forehead that could be used as pressure relief underneath protective eye shields or goggles resting on the forehead. Two additional small pieces remained to offset the pressure from the elastic band of the N95 mask touching the sides of the face close to the ears (Figure 3).
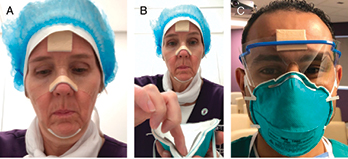
Figure 3. Dressing application and personal protective equipment fit
Phase 2
To ensure each person uses the correct N95 mask size, a standardized initial fit test in accordance with international guidelines is required. The KHUH infection control team conducted the leak tests in late January and early February using the hood method.14,15 The method involves placing a see-through polymer hood with an applicator window in front of the face and a tight-fitting seal around the HCP’s neck. To determine a participant’s individual sensitivity, a distinct smell (denatonium benzoate) is serially sprayed into the hood to determine at what point (after how many sprays) a smell is observed. Next, the hood is removed, and the participant is instructed to rinse his/her mouth and wait 15 minutes. Then, an N95 mask is donned, and the procedure repeated. The mask fit is deemed effective when no smell is observed if half of the sprays required during the sensitivity test are applied. The infection control team documents each time a person passes the fit test (smell only observed after more than the threshold number of sprays). A person who fails the fit test is fitted with a different-sized mask, and the spray test is repeated until passing; however, it only needs to be completed once per person.14
Leak testing is the responsibility of each staff member and involves positioning the N95 mask on the head and fitting it around the nose by applying two fingers on either side of the nose and pressing the mask tight while breathing in. Next, hands are placed over the middle of the mask (without adjusting its position), and the staff member exhales sharply. If air escapes from the sides of the mask, the mask should be adjusted, and all of the steps repeated until exhaled air exits only through the middle of the mask and no leaks occur on inhalation or exhalation. This process is repeated twice every single time an N95 mask is applied.16 Where limited reuse of N95 masks is practiced, it is done in accordance with the KHUH infection control protocols governing mask functionality/cross-contamination prevention and not to exceed five uses per person.17
Eight volunteer staff members (four male and four female) with various Fitzpatrick skin types were included in this phase. Two work in the ED, two in ICU, one in a male surgical ward, and three in the wound care unit. All participants had previously passed the official N95 fit test. All staff previously wore N95 masks without skin protection. Participants applied the repurposed, separated atraumatic dressing segments on their own faces after an initial demonstration. The application took less than 5 minutes, inclusive of the time required to cut up the dressing. They then donned N95 masks and conducted manual leak tests.16 All eight participants achieved the same mask positioning with the applied dressing beneath their mask as without.
Infection control then conducted another fit test. Staff all reported only a slight smell after four sprays, and this was consistent up to six sprays. Therefore, 95% blockage was achieved with this mask configuration. This outcome was certified by infection control as conforming to international standards—that is, all eight participants passed the fit test while using the atraumatic dressing.
Phase 3: Wear Comfort
Staff were instructed to maintain that exact PPE configuration for the next hour without repositioning or removal. Once the hour was over, they had to remove the mask and the facial dressing themselves, take a photograph of their face, and present it to the research team. All photographs were time stamped to ensure masks were not removed before the period was completed.
Staff also had to report on this experience compared with their previous experience/original fit tests. There were no negative comments from the staff, despite application over hair in some men. In fact, some staff noticed that the nose dressing prevented mask movement they had previously experienced when looking up or down. This interlock also helped to minimize the perpendicular pressure of the N95 mask exerted on the nasal crest; all participants commented on improved nose comfort, as well as the absence of facial irritation caused by the direct contact of mask fibers to the cheeks. Comfort underneath the chin was also noted; itching and moisture vapor build-up appeared to be absent in this configuration. When asked if the dressing was worth the application time, the answer was a unanimous yes.
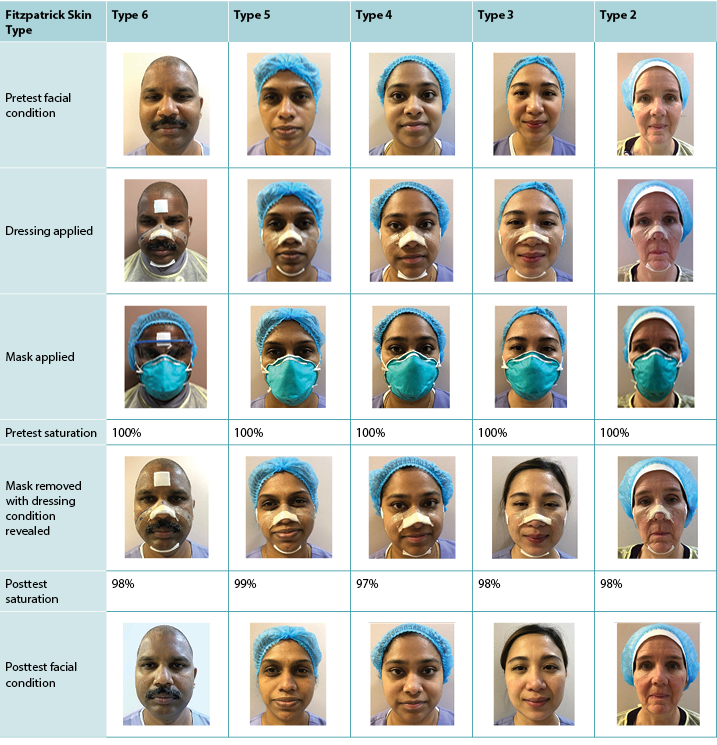
The immediate facial condition of all staff with protective dressings can be seen in Figure 4. Those with Fitzpatrick skin types 2 and 3 (lighter skin tone, n = 2) showed a bit of visible erythema over the bony cheek area. No marked erythema or pressure was visible on any of the other participants (n = 6). No erythema or pressure marks were visible on any staff member on the sides of his/her face where the top applied elastic band of the N95 mask is placed.
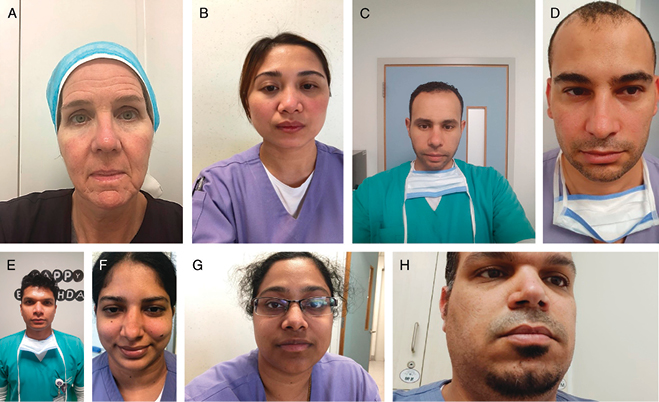
Figure 4. All faces after 1 hour of mask wear with facial protection
Phase 4
One staff member with Fitzpatrick type 2 skin was willing to test the mask without facial protection for 2 hours on a different day, before the leak tests were conducted. Researchers believed that this skin type would show visible injury most quickly. The next day, this participant wore the mask for 3 hours with facial protection applied. The results of this trial are depicted in Figure 5.
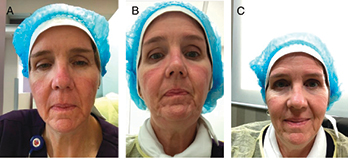
Figure 5. A, Two hours of mask wear without interfacing. B, Three hours of mask wear with interfacing. C, One hour after removal of interfacing and mask (3 hours’ wear)
Mask wear without skin protection resulted in friction and chafing with erythema visible over and along the bony prominences of the cheekbones. A blanchable area was visible on the bridge of the nose after the 2-hour test. This finding is consistent with extant literature reporting that pressure injury can occur in as little as 2 hours.8,11
After testing with facial protection, slight erythema was again present over the bony prominences of the check bones with only a little redness on the left lateral side of the nose. However, these changes were much less noticeable than before, without additional friction or chafing areas present, signifying good mask fit with minimal movement during the 3-hour period. All erythema visibly diminished after 1 hour.
Phase 5
This experimental test took place over 2 consecutive days with five volunteer staff members (one male and four female) with skin types from fair to dark brown on the Fitzpatrick scale. Researchers theorized that skin damage or injury would be easier to observe in females, who have thinner skin than males.18 If female skin was protected by the selected method, it could reasonably be assumed that males would be protected as well. Female nurses also outnumber male nurses in this setting and are therefore more likely to participate in direct care and require protection.
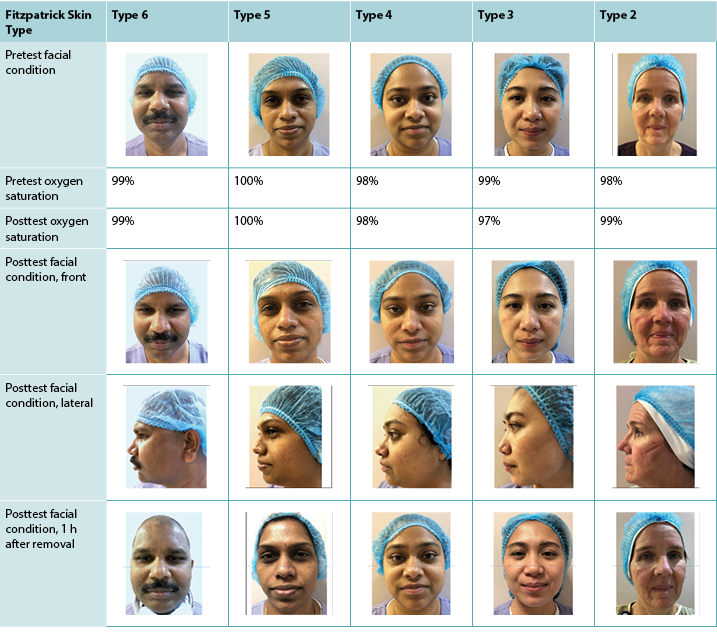
On the first day of this phase, the N95 mask was worn for 4 hours (no eating, drinking, or bathroom breaks allowed) with protection prepared and applied by each participant. Comfort was self-assessed by participants. At the end of the 4 hours, three participants felt that they could have continued for an hour or two more. Slight sweating was present, with indentations visible on all of the participants’ faces. Only one (Fitzpatrick type 2) presented with slight erythema; the least damage was visible on the darkest skin.
Pulse oximetry saturation levels of each participant were also taken before and after the test. All participants lost between 1% and 3% Spo2 in this test, with a mean loss of 2% metabolic Spo2 (Table 1). This is in line with extant studies on N95 mask use that confirms overall oxygen intake is diminished during wear, even with a perfectly fitting mask.19,20
Table 1. Four-hour wear time test with facial protection
On the next day, the N95 mask was worn without any protection (Table 2). Each participant positioned his/her own mask, and it was again worn for 4 hours without any eating, drinking, or bathroom breaks. All four female participants battled with discomfort; pruritus on the mask edges was noted after the first hour. All participants reported that they were relieved when the mask could be removed; none wished to continue wearing the mask for a longer time.
Table 2. Four-hour wear time test without facial protection
Less moisture build-up was visible compared with the day before, but skin indentations were present on all five faces. The lighter skin tones appeared to have more pressure-related impact than those with darker skin tones. All four female participants had various levels of skin erythema, with the fair skin most damaged of all. The participant with the darkest skin had the least visible damage; one small darkened area was visible that fully recovered in 1 hour. Of the female participants, three continued to have signs of indentation and erythema an hour after the test, with the fair-skinned participant least recovered compared with results from the day before.
With regard to metabolic Spo2 on the second day, three participants retained the exact same starting value, and one gained 1%. The remaining participant had a 2% Spo2 loss. The mean loss was 0.2% metabolic Spo2. Figure 6 depicts Spo2 readings taken from the same participant before and after both 4-hour tests.
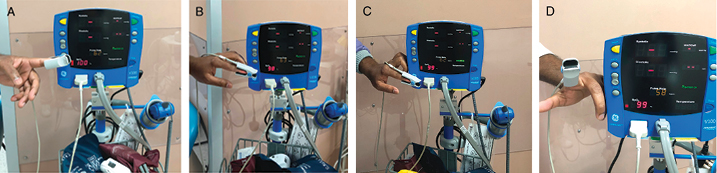
Figure 6. Example of Pulse oximetry saturation readings
A, Before 4-hour wear time test with facial protection (100%). B, After 4-hour wear time test with facial protection (98%). C, Before 4-hour wear time test without facial protection (99%). D, After 4-hour wear time test without facial protection (99%).
Discussion
This article describes a holistic approach to facial skin injury prevention for HCPs to “HELP” staff to embrace a complete self-care approach while working in a high-risk COVID-19 setting. Facial protection was the cornerstone of this safety initiative.
Longer periods of PPE use (with each participant serving as his/her own control) produced a distinct difference between mask wear with and without protection, including improved facial condition and comfort without compromising mask seal. Three possible mechanisms of injury were identified in this experiment. The first was associated with direct high pressure causing skin indentations (ie, from mask edges, nose fitting device, and straps); the second was a diffuse erythema in a linear pattern associated with lower pressure with or without friction (ie, mask edges moving). Both were more pronounced when no facial protection was present. The third was related to sweating: slight localized sweating underneath the mask was more pronounced when skin protection was used, attributable to the better integrity of the acquired seal. Associated moisture build-up from sweat is therefore a risk with this PPE configuration; accordingly, the use of a skin-protective acrylate10 followed by meticulous facial care9 is recommended for off-duty HCPs.
All participants cut up the dressing into segments with ease and could easily apply the dressing to their faces with the use of a mirror. After donning this protective layer, the integrity of the N95 mask was also easily established, with all staff passing both the leak and the fit tests.
The most crucial safety consideration for frontline providers during the pandemic lies in the order of PPE removal; it must be doffed in the exact reverse order it was donned.1 Bathroom and eating breaks cannot be factored into shifts because the proper reverse removal of layers of PPE takes more time than application to prevent contamination and risk to others in the facility.1,7 All body PPE must be removed first, followed by a thorough handwashing,21 after which the N95 masks are removed by touching only the elastic bands,1 and the handwashing procedure is repeated before the facial protective dressings can be removed. Essentially, staff can greatly increase the risk of COVID-19 self-contamination if they touch their faces before all contaminated PPE is safely removed.1
This stringent PPE process requires heightened staff awareness of this vital safety precaution, reinforcing the HELP enabler’s focus on adequate nutrition and hydration in off-duty times and recommendations to limit excessive amounts of fluids immediately before a shift. Given these self-care strategies, a 4-hour fasting period is feasible. The key is to plan and shift nutrition and hydration activities to directly after and/or no less than an hour before a shift. Staff with medical conditions who cannot adhere to a 4-hour fasting or bathroom break-free shift should be deemed at high risk of contagion not only to themselves, but also others using the same facilities.
At least one facility has already trialed this approach with success. For each 4-hour shift of frontline staff in full PPE in Wuhan, China,7 touching masks, eating, drinking, and bathroom breaks were prohibited. This simple process ensured zero staff contracted COVID-19.7 Their experience provided the rationale for the 4-hour wear test conducted in this study.
A different cross-sectional study22 (N = 4,306) from China on facial injuries sustained by HCPs when using PPE also identified this 4-hour cutoff time. Researchers found a statistically significant difference in the number of injuries sustained if HCPs exceeded this time frame in PPE.22 Skin protection under masks is therefore a necessity because shift lengths can be unpredictable based on PPE supplies23 and facial injuries have been noted in shorter shift periods22 (within 2 hours in this study).
It is of vital importance that hours of PPE wear (regardless of facial protection applied) be documented3 to prevent prolonged exposure, excessive moisture build-up, and skin breakdown. Based on the experience of aggressive frontline COVID-19 care in Wuhan,7,22 it is recommended that each 8-hour shift be divided between two teams where one team does the work requiring N95 mask wear (in the dirty/infected area), while the rest works in the clean area. After 4 hours inside without eating, drinking, or a bathroom break in full PPE, the two teams switch. This prevents exhaustion and mask hypoxia19 and protects the skin of HCPs7,22 with minimal impact on staffing.
The most interesting finding of this study was the drop in participant Spo2 values by 2% on average when using the protective dressing underneath the N95 mask. This corresponds with tight-fitting mask wear studies conducted during flu outbreaks.19,20 It is possible that the protective dressing increases the mask’s seal stability while mitigating pressure-related skin damage. Critically, extended periods of N95 mask wear may be related to mask-induced hypoxia in HCPs;19,20 hypoxia is an established major risk factor for pressure-related skin breakdown.3 Mitigation of this concern can be achieved by the split-shift approach previously described.7,22
The reduced Spo2 finding was not the case with N95 mask use alone. This may indicate that, despite passing the fit and leak tests, the discomfort from mask wear results in participants occasionally moving their faces to relieve pressure and facial irritation, which could result in small leaks. The participant with type 2 skin most likely had a leak present during the test where the protective layer was not applied that was sustained during the test by mouth, chin, and facial movements. This participant had a 1% increase in Spo2 and the most pronounced skin damage present after the test.
Mask discomfort may therefore add to the iatrogenic risk of contracting COVID-19 infection. The same risk applies to staff with any facial injury resulting in a skin breach, because pain may compromise proper N95 mask seal. Adding repeated pressure to an existing facial injury has the potential to exacerbate minor injuries and lead to deeper dermal injuries; this is why patients are carefully positioned to displace pressure to other body parts once a stage 1 pressure injury is present.3
Limitations
This small sample was recruited to serve in a pilot project to determine if the application of a facial protective layer could mitigate facial injury risk among N95 mask wearers. More research using different border dressings would be beneficial to expand the evidence base on this topic and give providers more options.
The staff at KHUH is also mainly of West and East Asian descent, hence the lack of a nurse with a Fitzpatrick skin type 1. This is a major limitation because this skin type is usually the most sensitive to injury and skin insults. Further, although the Fitzpatrick scale is the criterion standard for sun-related skin damage, it may not fully predict pressure and shear damage on skin because deeper injuries may not be immediately visible. Further testing in institutions that have HCPs with Fitzpatrick type 1 skin is warranted.
Further work is also needed on N95 mask wear and the impact of reduced Spo2 on fatigue, headache, and concentration to determine the optimal safety balance between skin risk, metabolic stress, and personal protection.
Conclusions
Early on in the COVID-19 health crisis, the need to protect the skin of HCPs was prioritized at the KHUH. At that time, there were no educational resources available to guide practice. (Some enablers have since been released, beginning in April 2020.24,25) The creative stepwise process of skin protection described in this article was developed with readily available products and participants who volunteered to help develop a safe solution for skin injury prevention.
At roughly the same cost as a daily take-away coffee, a repurposed atraumatic silicone border dressing can support skin health underneath a tight-fitting mask. By cutting it into segments and carefully applying it without creases over the nose, cheekbones, and sides of the face, HCPs can achieve pressure redistribution and facial skin protection. This method does not appear to interfere with N95 mask integrity and in fact may provide additional leak protection by securing the mask more firmly in position, ultimately protecting against accidental viral transfer to the face.1 Accordingly, these authors recommend that HCPs add an atraumatic silicone border dressing as a safe and beneficial option to protect facial skin under PPE.
However, no dressing by itself (regardless of testing) can provide complete care of facial skin underneath N95 masks. It is critical that HCPs implement a comprehensive skin care approach. Frontline staff who “HELP” themselves by taking responsibility for their own skin care and who are well prepared, well rested, fed, and hydrated can more safely take care of others.
It is the authors’ hope that this creative evidence-based clinical facial protection solution and HELP enabler will be of assistance to their global colleagues in the fight against COVID-19.
Conflict of Interest
The authors declare no conflicts of interest.
Funding
The authors received no funding for this study.
Prevenindo lesões por pressão faciais em prestadores de cuidados de saúde aderindo aos requisitos de equipamento de proteção individual contra a COVID-19
Hiske Smart, Francis Byron Opinion, Issam Darwich, Manal Aly Elnawasany and Chaitanya Kodange
DOI: https://doi.org/10.33235/wcet.40.3.9-18
Resumo
Objetivo Determinar se um curativo à base de silicone reaproveitado usado sob uma máscara N95 é uma opção segura e benéfica para a prevenção de lesões cutâneas na face sem comprometer a vedação da máscara.
Métodos Desde 21 de fevereiro de 2020, funcionários trabalhando em áreas de alto risco, tais como na Emergência ou UTI, do King Hamad University Hospital usam máscaras N95 na realização de procedimentos que geram aerossol para proteção contra o novo coronavírus 2019. Naquela época, sem facilitadores ou recursos educacionais que pudessem ser traduzidos diretamente na prática, o Comitê de Prevenção de Lesões por Pressão do hospital explorou e criou um processo gradual para proteger a pele sob essas máscaras. Este procedimento foi desenvolvido ao longo do tempo e testado para garantir que não interferisse na eficácia da vedação da máscara N95.
Resultados A proteção da pele foi alcançada através do reaproveitamento de um curativo de borda de silicone prontamente disponível cortado em tiras. Isso foi testado em 10 membros voluntários da equipe com vários tipos de pele e de ambos os sexos que se tornaram parte desse projeto de geração de evidências. Os valores de saturação de oxigênio medidos antes e após o teste de uso de 4 horas confirmaram que a proteção facial bem ajustada não comprometeu a vedação da máscara, e, na verdade, a melhorou. Uma vantagem adicional foi o aumento do conforto com o menor atrito, conforme relatado pela equipe. Um facilitador educacional para evitar lesões por pressão relacionadas a dispositivos médicos devido ao uso da máscara N95 foi um recurso adicional importante para a equipe.
Conclusões Esse processo criativo e inovador de desenvolvimento de um método seguro de proteção da pele pelo qual a equipe pode aplicar um curativo de silicone reaproveitado sob uma máscara N95 foi amplamente eficaz e auxiliado pela criação do facilitador.
Introdução
O impacto global do novo coronavírus 2019 (COVID-19) teve implicações graves para os prestadores de cuidados de saúde (PCSs) na linha de frente. A segurança dos PCSs requer o uso consistente e adequado de equipamentos de proteção individual (EPI). Especificamente, o uso de equipamento de proteção facial contra a transferência de gotículas de COVID-19 em aerossóis é uma recomendação importante em todo o mundo.1 A recomendação requer o uso de um respirador com filtro de proteção, como uma máscara N95, proteção para os olhos, como óculos, protetores faciais ajustados e/ou roupas de proteção especialmente projetadas. As instalações notaram um aumento correspondente em lesões por pressão relacionadas a dispositivos médicos entre PCSs na linha de frente usando EPI facial que requer mitigação de risco. Diretrizes estão sendo desenvolvidas rapidamente em todo o mundo para garantir que a melhor solução para cada ambiente possa ser implementada.
A equipe do King Hamad University Hospital [Hospital Universitário King Hamad] (KHUH) inclui diversas etnias com vários tipos de pele diferentes. Como em muitas outras instituições, esses PCSs têm usado EPI com máscaras N95 em áreas de alto risco desde fevereiro de 2020 como proteção contra a COVID-19 (primeiro caso confirmado, 21 de fevereiro de 2020).2 No começo, os Comitês de Qualidade de Enfermagem e Prevenção a Lesões por Pressão do KHUH concordaram que a pressão relacionada a EPIs e a proteção a lesões cutânias de toda a equipe estava sob sua alçada. Intervenções conjuntas de prevenção de lesões por pressão3, tais como o conjunto de práticas INTACT SKIN, são apoiadas pelas melhores evidências para a prevenção da lesão por pressão para o paciente; o uso desses conjuntos de práticas é bem documentado em ambientes de alto risco. Consequentemente, o Comitê de Qualidade de Enfermagem aconselhou o Comitê de Prevenção de Lesões por Pressão a seguir esta abordagem no desenvolvimento e teste de um conjunto de cuidados da pele especificamente aplicável ao ambiente de trabalho da KHUH para os PCSs que fornecem cuidados agudos de COVID-19.
Uma abordagem mnemônica4 foi usada para aumentar a retenção de conhecimento, com um lembrete de uma palavra sobre a importância do autocuidado: HELP. Esse mnemônico foi criado para ajudar os PCSs a lembrar das novas regras e procedimentos que foram implementados em um curto período de tempo. Isso levou à criação do facilitador HELP, que enfatiza 10 pontos baseados em evidência para melhorar a prevenção de lesões por pressão causada por máscara em PCSs (Figura 1). A mensagem principal é ajudar a si antes de ajudar os outros. Elementos tais como hidratação5 e nutrição6 suficientes para suportar um turno de 4 horas, esvaziar a bexiga antes de colocar o EPI7, ficar de olho na quantidade de tempo vestindo EPI1,3,8, ter boa higiene de pele9, e a importância de testes de vedação da máscara1 formam a base desse conjunto de práticas. Recomendações adicionais incluem o uso de um creme com acrilato10 ou um curativo protetor11 para proteção facial embaixo do EPI.

Figura 1. Facilitador Help © Smart 2020.
Como adesivos aumentam o risco de descamação da pele e subsequentes macerações da pele12, o uso de um curativo atraumático de silicone na face também foi proposto. O Comitê de Prevenção de Lesões por Pressão reaproveitou um curativo prontamente disponível para prevenção de lesão por pressão facial na ausência de evidências existentes. No entanto, a equipe teve que estabelecer que esse uso não comprometeria a eficácia da vedação da N95 e a pele facial permaneceria intacta sob o curativo. Além disso, como esse estudo teve que abordar a segurança da pele para toda a equipe, a variação dos tipos de pele teve que ser considerada; para isso, os pesquisadores usaram a escala de Fitzpatrick para tipos de pele.
A escala de Fitzpatrick para tipos de pele13 foi desenvolvida nos anos 80 para medir o impacto das queimaduras solares em diferentes tipos de pele e é considerada o critério padrão para a classificação de tipos de pele. A escala compreende seis fototipos que variam da pele clara (tipo 1, que queima com facilidade e nunca bronzeia, e tipo 2, que geralmente queima e bronzeia levemente) à pele morena/bronzeada (tipo 3, que queima inicialmente e bronzeia bem, e tipo 4, que geralmente bronzeia) e à pele morena escura/negra (tipos 5 e 6).13 Neste estudo, nenhum PCS com fototipo 1 (pele extremamente branca) foi incluído porque não havia ninguém na equipe de enfermagem com esse fototipo no KHUH.
Métodos
Este estudo de coorte observacional prospectivo foi dividido em cinco etapas para estabelecer a adequação, eficácia e segurança de cada fase. O estudo envolveu testes de tempo de uso que culminaram em um experimento cruzado final de 4 horas. Desenvolver o protocolo e juntar os departamentos principais (enfermagem, controle de infecções, representantes de garantia de qualidade, comitê hospitalar de COVID-19) para discutir e aprovar o protocolo levou tempo; esta prática inovadora começou em março de 2020 e foi testada nas duas primeiras semanas de abril de 2020.
A aprovação do conselho de revisão institucional foi recebida porque o estudo envolveu participantes humanos (referência # 20-334). Como o uso da máscara N95 é obrigatório para a segurança dos prestadores de cuidados de saúde na linha de frente contra a COVID-19, quaisquer lesões faciais sofridas como resultado não foram consideradas uma objeção ética para esse experimento. Essencialmente, a lesão facial foi o risco da vida real que este estudo tentou mitigar. Os participantes assinaram um formulário de consentimento esclarecido para participar do estudo e para todas as fotografias a serem usadas em publicações futuras sem ocultação de partes do rosto.
Etapa 1. Verificar como reaproveitar um curativo atraumático de borda de silicone (Mepilex border sacrum; Mölnlycke, Norcross, Georgia) para cobrir proeminências faciais ósseas sem comprometer o respirador particulado N95 e o ajuste da máscara cirúrgica (3M tipo 1860, Mineapólis, Minnesota) usando apenas um pequeno curativo por dia durante um turno (isso permite a interpretação mais rigorosa da prática de controle de infecções).
Etapa 2. Colocar uma camada protetora de curativo em oito membros da equipe com vários tipos de pele que se voluntariaram para esse projeto. Condução de um teste de ajuste da N95 pela equipe de controle de infecções de acordo com as melhores práticas internacionais.
Etapa 3. Continuar o uso da proteção facial por 1 hora após o teste de ajuste e examinar a condição da pele facial depois disso.
Etapa 4. Determinar a eficácia e estabilidade do curativo sob a máscara N95 ajustada após 3 horas e examinar a qualidade facial depois disso. (Apenas um participante foi incluído nessa etapa).
Etapa 5. Comparar a diferença na qualidade da pele facial e valores de saturação do oxigênio metabólico (Spo2) conforme determinado por um oxímetro de pulso aplicado na ponta do dedo com e sem proteção facial aplicada em um turno de 4 horas em um dia normal de trabalho entre cinco participantes. Esse teste ocorreu ao longo de 2 dias em um ambiente de trabalho que não cuidava ativamente de pacientes com resultado positivo para COVID-19. A avaliação da pele facial e os valores de Spo2 antes e após a remoção da máscara foram repetidos.
Resultados
Etapa 1
Durante o período de desenvolvimento do estudo (março de 2020), havia poucas diretrizes relevantes sobre esse tópico. Portanto, um processo de resolução criativa de problemas foi seguido para determinar como as lesões da pele facial em PCSs no ambiente dos autores poderiam ser tratadas da maneira mais eficiente e econômica. Como os funcionários teriam que remover o curativo protetor ao final de cada turno, estava claro que qualquer produto com adesão agressiva logo removeria a camada externa da pele12 e que a pressão adicional exercida pela máscara N95 na barreira aumentaria a adesão. Provavelmente haveria dor na remoção e lesões cutâneas poderiam ocorrer ao longo do tempo.12 Portanto, seria preciso utilizar um curativo atraumático.
No KHUH, um curativo sacral atraumático de silicone é usado rotineiramente para prevenção de lesões por pressão em pacientes hospitalizados de alto risco11 como parte do conjunto padrão de práticas para prevenção de lesões por pressão.3 É o único tipo de curativo atraumático de silicone disponível no cenário dos autores; o custo de cada curativo se equipara ao custo de um café para viagem. O objetivo era adaptar um curativo 10 × 10 para os PCSs na linha de frente durante cada turno para fornecer proteção facial e limitar os custos para a instituição.
A figura 2 ilustra como o curativo foi adaptado. A técnica de aplicação inclui a ponte nasal, com a abertura do curativo virada para a ponta do nariz e laterais. Outra parte do curativo é colocada embaixo do maxilar com a abertura virada para cima na borda do queixo, e outras partes colocadas nas maçãs do rosto. A Tabela Complementar fornece um passo-a-passo da aplicação do curativo (http://links.lww.com/NSW/A##).

Figura 2. Reaproveitamento do curativo
Os testes iniciais revelaram que a borda do curativo podia agarrar na esponja da máscara N95 e criar um mecanismo de travamento para posicionar duas áreas de descarga próximas uma da outra ao invés de uma em cima da outra. Isso aumenta a distribuição da pressão em uma área maior e previne a pressão adicional em uma área devido ao empilhamento de múltiplas camadas. O raciocínio foi que se a pressão fosse distribuída igualmente sobre o nariz com o ajuste entrelaçado da esponja da máscara N95 na borda do curativo, só seria necessário controle de atrito nas maçãs do rosto (mantendo a integridade da máscara sem adicionar volume). Ademais, esse posicionamento teve êxito até com alguns pequenos pelos faciais presentes nas bochechas e queixo dos membros masculinos; o curativo se encaixou confortavelmente mesmo quando aplicado em cima de pelos no queixo e a remoção foi indolor.
Sobrou um pedaço quadrado para a testa que poderia ser usado como alívio de pressão por baixo de protetores de olho ou óculos de proteção apoiados na testa. Outros dois pequenos pedaços sobraram para compensar a pressão da faixa elástica da máscara N95 tocando as laterais do rosto próximas às orelhas (Figura 3).
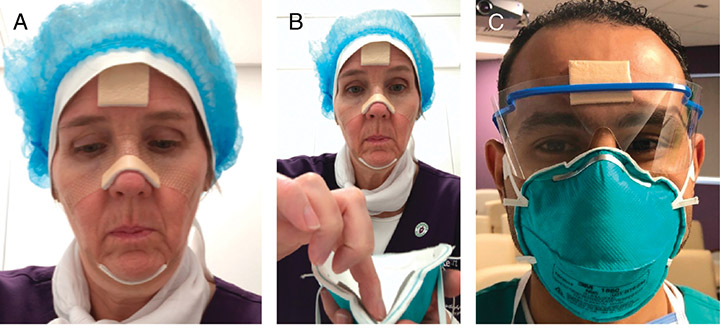
Figura 3. Aplicação do curativo e ajuste do equipamento de proteção individual
Etapa 2
Para garantir que cada pessoa use o tamanho correto da máscara N95, é necessário um teste padrão de ajuste inicial de acordo com as diretrizes internacionais. A equipe de controle de infecções do KHUH conduziu os testes de vedação no final de janeiro e começo de fevereiro usando o método da capa de teste.14,15 O método envolve a colocação de uma capa transparente de plástico com uma janela para o aplicador na frente do rosto e um lacre bem ajustado ao redor do pescoço do PCS. Para determinar a sensibilidade individual de um participante, um odor distinto (benzoato de denatônio) é pulverizado em série na capa para determinar em que ponto (depois de quantas pulverizações) um odor é observado. Depois, a capa é removida e o participante é instruído a lavar sua boca e aguardar 15 minutos. Após esses minutos, a máscara N95 é colocada e repete-se o procedimento. O ajuste da máscara é considerado eficaz se nenhum odor for observado após metade das pulverizações necessárias no teste de sensibilidade serem aplicadas. A equipe de controle de infecções documenta cada vez que uma pessoa passa no teste de ajuste (odor observado apenas após número maior que o limite de pulverizações). Uma pessoa que reprova no teste de ajuste recebe uma máscara de tamanho diferente e o processo do teste de pulverização é repetido até que haja aprovação; no entanto, o esse processo só precisa ser realizado uma vez por pessoa.14
Os testes de vedação são de responsabilidade de cada membro da equipe e envolve o posicionamento da máscara N95 na cabeça e encaixe em volta do nariz, aplicando dois dedos em cada lado do nariz e pressionando a máscara firmemente enquanto inspira. Depois, colocam-se as mãos no meio da máscara (sem ajustar sua posição), e o membro da equipe exala rapidamente. Se o ar escapar pelas laterais da máscara, a máscara deve ser ajustada e todos os passos devem ser repetidos até que o ar exalado saia apenas pelo meio da máscara e nenhum vazamento ocorra na inalação ou exalação. Esse processo é repetido duas vezes cada vez que uma máscara N95 é aplicada.16 Em lugares onde há a reutilização limitada das máscaras N95, o teste é realizado de acordo com os protocolos de controle de infecções do KHUH que regem a funcionalidade da máscara/prevenção de contaminação cruzada e o uso não deve exceder cinco vezes por pessoa.17
Oito membros voluntários da equipe (quatro homens e quatro mulheres) com vários fototipos de Fitzpatrick foram incluídos nessa fase. Dois trabalham no pronto-socorro, dois na UTI, um na ala masculina de cirurgia e três na unidade de tratamento de feridas. Todos os participantes passaram previamente no teste oficial de ajuste da N95. Todos os membros da equipe usaram máscaras N95 previamente sem proteção da pele. Os participantes aplicaram segmentos separados de curativo atraumático adaptado em seus próprios rostos após uma demonstração inicial. A aplicação levou menos de 5 minutos, incluindo o tempo necessário para cortar o curativo. Eles então colocaram as máscaras N95 e conduziram testes manuais de vedação.16 Todos os oito participantes conseguiram o mesmo posicionamento da máscara com o curativo por baixo da máscara e sem o curativo.
A equipe de controle de infecções então conduziu outro teste de ajuste. Todos os membros da equipe relataram apenas um leve odor após quatro pulverizações e isso foi consistente até seis pulverizações. Portanto, uma vedação de 95% foi atingida com essa configuração da máscara. Esse resultado foi certificado pelo controle de infecções como em conformidade com as normas internacionais—isso é, todos os participantes passaram no teste de ajuste fazendo uso do curativo atraumático.
Etapa 3: Conforto de Uso
Os funcionários foram instruídos a manter a mesma configuração de EPI pela próxima hora sem reposicioná-lo ou removê-lo. Ao fim dessa hora, eles tiveram que remover a máscara e o curativo facial sozinhos, tirar uma foto de seus rostos e apresentá-la para a equipe de pesquisa. Todas as fotos tinham marcação de data e hora para garantir que as máscaras não foram removidas antes do término do período.
Os funcionários também tiveram que relatar essa experiência em comparação a seus testes de ajuste originais/experiências anteriores. A equipe não fez comentários negativos, apesar da aplicação sobre pelos em alguns homens. Na verdade, alguns membros notaram que o curativo no nariz preveniu a movimentação da máscara que eles haviam vivenciado anteriormente ao olhar para cima ou para baixo. Esse intertravamento também ajudou a minimizar a pressão perpendicular exercida pela máscara N95 na crista nasal; todos os participantes comentaram sobre a melhora do conforto nasal, bem como a ausência de irritação facial causada pelo contato direto das fibras da máscara com as bochechas. O conforto sob o queixo também foi notado; coceira e acúmulo de vapor de umidade pareciam estar ausentes nesta configuração. Quando questionados se o tempo de aplicação do curativo valia a pena, a resposta foi um unânime sim.
A condição facial imediata de todos os membros com curativos protetivos pode ser vista na Figura 4. Aqueles com fototipo de pele 2 e 3 na escala de Fitzpatrick (tom de pele mais claro, n = 2) apresentaram um pouco de eritema visível na área óssea da bochecha. Nenhum eritema acentuado ou pressão foi visível em qualquer um dos outros participantes (n = 6). Nenhum eritema ou marcas de pressão foram visíveis em qualquer membro da equipe nas laterais do rosto onde a faixa elástica na parte superior da máscara N95 é colocada.
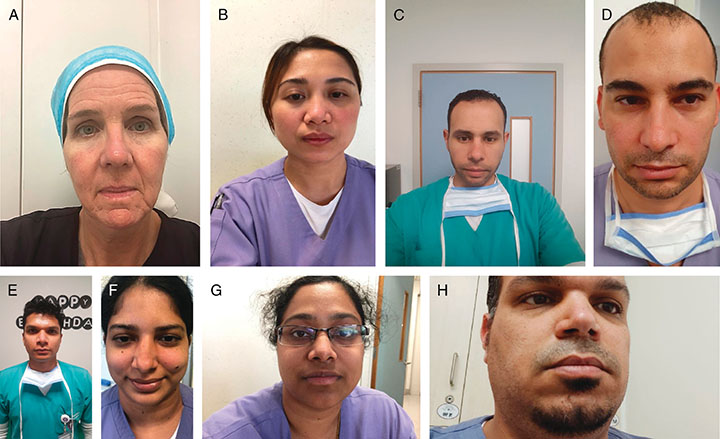
Figura 4. Todos os rostos após 1 hora de uso da máscara com proteção facial
Etapa 4
Um membro da equipe com fototipo 2 na escala de Fitzpatrick estava disposto a testar a máscara sem proteção facial por 2 horas em um dia diferente, antes da condução dos testes de vedação. Os pesquisadores acreditaram que esse tipo de pele mostraria lesões visíveis mais rapidamente. No dia seguinte, esse participante usou a máscara por 3 horas sem a aplicação de proteção facial. Os resultados desse teste são representados na Figura 5.
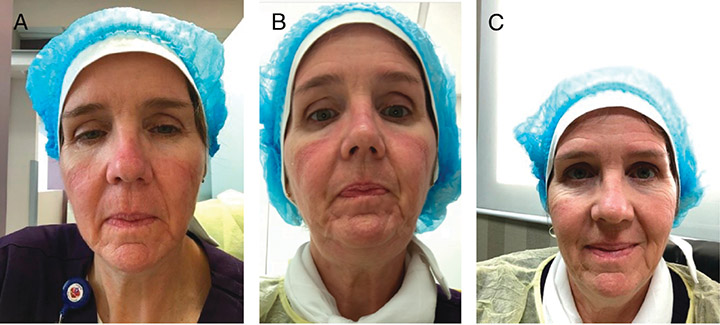
Figura 5. A, Duas horas de uso de máscara sem proteção. B, Três horas de uso de máscara com proteção. C, Uma hora após a remoção do curativo e da máscara (3 horas de uso)
O uso da máscara sem proteção de pele resultou no atrito e irritação com eritema visível sobre e ao longo das proeminências ósseas das maçãs do rosto. Uma área branqueável era visível na ponte nasal após o teste de 2 horas. Essa descoberta é consistente com a literatura existente relatando que a lesão por pressão pode ocorrer em apenas 2 horas.8,11
Após o teste com proteção facial, um leve eritema estava novamente presente sobre as proeminências ósseas das maçãs do rosto com apenas uma pequena vermelhidão na lateral esquerda do nariz. No entanto, essas mudanças foram bem menos visíveis que antes, sem a presença adicional de áreas de atrito ou irritação, significando um bom ajuste da máscara com movimentação mínima durante o período de 3 horas. Todos os eritemas diminuíram visivelmente após 1 hora.
Etapa 5
Esse teste experimental aconteceu ao longo de 2 dias consecutivos com cinco membros voluntários da equipe (um homem e quatro mulheres) com fototipos variando do claro ao marrom escuro na escala de Fitzpatrick. Os pesquisadores teorizaram que danos ou lesões cutâneas seriam mais fáceis de serem observados em mulheres, que têm a pele mais fina do que os homens.18 Se a pele feminina fosse protegida pelo método selecionado, poderia-se assumir razoavelmente que os homens também seriam protegidos. O número de enfermeiras também supera o número de enfermeiros nesse ambiente e elas são, portanto, mais propensas a participar nos cuidados diretos e necessitar de proteção.
No primeiro dia dessa etapa, a máscara N95 foi usada por 4 horas (sem comer, beber ou usar o banheiro) com proteção preparada e aplicada por cada participante. O conforto foi autoavaliado pelos participantes. No final das 4 horas, três participantes sentiram que eles poderiam ter continuado o uso por uma ou duas horas a mais. Uma leve transpiração estava presente, com indentações visíveis em todos os rostos dos participantes. Apenas um (fototipo Fitzpatrick 2) apresentou leve eritema; o menor dano foi visível na pele mais escura.
Os níveis de saturação da oximetria de pulso de cada participante também foram medidos antes e após o teste. Todos os participantes perderam entre 1% e 3% de Spo2 nesse teste, com uma perda média de 2% de Spo2 metabólico (Tabela 1). Isso está de acordo com os estudos existentes sobre o uso da máscara N95, que confirmam que o consumo geral de oxigênio diminui durante o uso, mesmo com uma máscara perfeitamente ajustada.19,20
Tabela 1. Teste de quatro horas de uso com proteção facial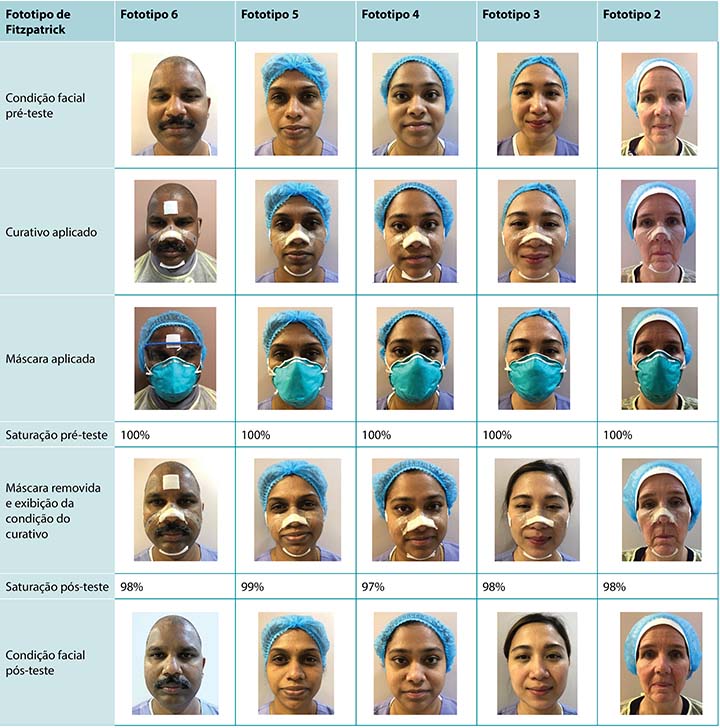
No dia seguinte, a máscara N95 foi usada sem nenhuma proteção (Tabela 2). Cada participante posicionou sua própria máscara e ela foi novamente usada por 4 horas sem comer, beber ou ir ao banheiro. Todas as quatro participantes do sexo feminino enfrentaram desconforto; notou-se prurido nas bordas da máscara após a primeira hora. Todos os participantes relataram que eles ficaram aliviados quando a máscara pôde ser removida; nenhum participante quis continuar o uso da máscara por um período mais longo.
Tabela 2. Teste de quatro horas de uso sem proteção facial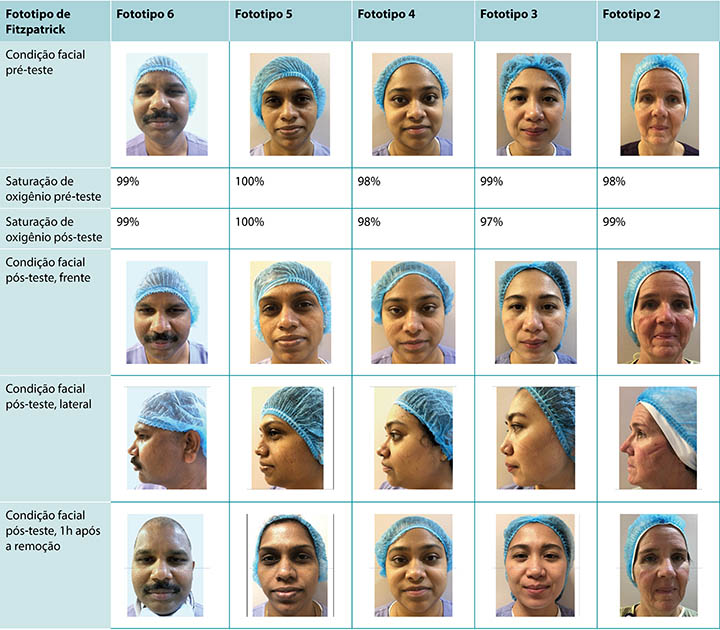
O acúmulo de umidade foi menos visível quando comparado ao dia anterior, mas as indentações na pele estavam presentes em todos os cinco rostos. Os tons de pele mais claros aparentavam ter mais impacto relacionado à pressão do que os tons de pele mais escuros. Todas as quatro participantes do sexo feminino tiveram vários níveis de eritema, com a pele mais clara sofrendo maior dano. O participante com a pele mais escura teve o dano menos visível; uma pequena área mais escura foi visível e se recuperou em 1 hora. Das participantes do sexo feminino, três continuaram a ter sinais de indentação e eritema uma hora após o teste, com a participante de pele mais clara apresentando menor recuperação em comparação aos resultados do dia anterior.
Em relação ao Spo2 metabólico no segundo dia, três participantes retiveram o mesmo valor de início e um ganhou 1%. O participante restante teve uma perda de 2% de Spo2. A perda média de Spo2 metabólico foi de 0,2%. A Figura 6 demonstra as leituras de Spo2 obtidas do mesmo participante antes e depois de ambos os testes de 4 horas.
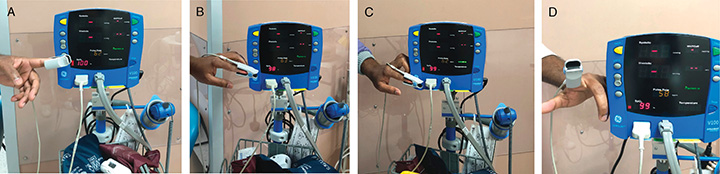
Figura 6. Exemplo de leituras de saturação de oximetria de pulso
A, Antes do teste de uso de 4 horas com proteção facial (100%). B, Após o teste de uso de 4 horas com proteção facial (98%). C, Antes do teste de uso de 4 horas sem proteção facial (99%). D, Após o teste de uso de 4 horas sem proteção facial (99%).
Discussão
Este artigo descreve uma abordagem holística à prevenção da lesão cutânea facial em PCSs para "AJUDAR" os funcionários a adotar uma abordagem completa de autocuidado ao trabalhar em um cenário de alto risco de COVID-19. A proteção facial foi o alicerce dessa iniciativa de segurança.
Períodos maiores de uso de EPI (com cada participante servindo como seu próprio controle) produziu uma diferença distinta entre o uso da máscara com e sem proteção, incluindo uma melhora na condição e conforto faciais sem comprometer a vedação da máscara. Três mecanismos de lesão possíveis foram identificados nesse experimento. O primeiro foi associado à alta pressão direta causando indentações na pele (por exemplo, das bordas da máscara, do dispositivo de ajuste nasal e das alças); o segundo foi um eritema difuso em padrão linear associado à menor pressão com ou sem atrito (por exemplo, movimentação das bordas da máscara). Ambos foram mais acentuados quando não havia proteção facial. O terceiro foi relacionado ao suor: uma leve transpiração localizada sob a máscara foi mais acentuada quando a proteção cutânea foi utilizada, atribuível a melhor integridade da vedação alcançada. O acúmulo de umidade associado ao suor é, portanto, um risco com esta configuração de EPI; consequentemente, o uso de um acrilato de proteção da pele10 seguido de cuidados faciais meticulosos9 é recomendado para PCSs fora de serviço.
Todos os participantes cortaram o curativo em segmentos com facilidade e conseguiram aplicar o curativo em seus rostos facilmente com o uso de um espelho. Depois de aplicar essa camada protetiva, a integridade da máscara N95 também foi facilmente estabelecida, com todos os membros passando tanto no teste de ajuste como no de vedação.
A consideração de segurança mais importante para os trabalhadores na linha de frente durante a pandemia está na ordem de remoção do EPI; ele deve ser removido na ordem reversa exata da ordem em que foi colocado.1 Pausas para comer ou ir ao banheiro não podem ser consideradas nos turnos porque a remoção reversa adequada das camadas de EPI leva mais tempo que sua aplicação para prevenir a contaminação e risco aos outros nas instalações.1,7 Todos os EPI corporais devem ser removidos primeiro, seguido de uma lavagem minuciosa das mãos21, remoção das máscaras N95 tocando apenas nas fitas elásticas1 e repetição do procedimento de lavagem de mãos antes da remoção dos curativos de proteção facial. Essencialmente, a equipe pode aumentar consideravelmente o risco de autocontaminação com COVID-19 caso toquem em seus rostos antes que todo o EPI contaminado seja removido com segurança.1
Esse rigoroso processo de EPI requer uma maior conscientização da equipe sobre essa precaução vital de segurança, reforçando o foco do capacitador HELP na nutrição e hidratação adequadas nos períodos de folga e recomendações para limitar quantidades excessivas de fluidos imediatamente antes de um turno. Dadas essas estratégias de autocuidado, um jejum de 4 horas é viável. A solução é planejar e mover atividades de nutrição e hidratação para imediatamente após e/ou pelo menos uma hora antes de um turno. Membros da equipe com condições médicas que não podem aderir ao jejum de 4 horas ou turno sem pausa para ir ao banheiro podem ser considerados como de alto risco de contágio não apenas para si mesmos, mas também para outros usando as mesmas instalações.
Ao menos um estabelecimento já testou essa abordagem com sucesso. Para cada turno de 4 horas de membros na linha de frente com EPI completo em Wuhan, China7, tocar nas máscaras, comer, beber e pausas para ir ao banheiro eram proibidas. Esse processo simples garantiu que nenhum funcionário contraísse COVID-19.7 A experiência deles forneceu o raciocínio para o teste de 4 horas conduzido neste estudo.
Um estudo transversal diferente22 (N = 4.306) da China sobre lesões faciais sofridas por PCSs durante o uso de EPI também identificou esse período de corte de 4 horas. Os pesquisadores encontraram uma diferença estatisticamente significativa no número de lesões sofridas se os PCSs excedessem esse período de uso do EPI.22 A proteção da pele sob as máscaras é, portanto, uma necessidade, já que a duração dos turnos pode ser imprevisível baseada na oferta de EPI23 e lesões faciais foram notadas em turnos de menor duração22 (em um prazo de 2 horas neste estudo).
É crucial que as horas de uso de EPI (independente da aplicação de proteção facial) sejam documentadas3 para prevenir exposição prolongada, acúmulo excessivo de umidade e ruptura da pele. Baseado na experiência do cuidado agressivo na linha de frente contra a COVID-19 em Wuhan7,22, recomenda-se que cada turno de 8 horas seja dividido entre duas equipes, onde uma equipe realize o trabalho que necessita do uso da máscara N95 (na área infectada/suja), enquanto o resto da equipe trabalha na área limpa. Após 4 horas de uso de EPI completo sem comer, beber ou usar o banheiro, as duas equipes revezariam. Isso previne exaustão e hipóxia pelo uso da máscara19 e protege a pele dos PCSs7,22 com um impacto mínimo na alocação de pessoal.
O achado mais interessante deste estudo foi a queda de cerca de 2% em média nos valores de Spo2 dos participantes quando em uso do curativo de proteção sob a máscara N95. Isso corresponde com os estudos de uso de máscara bem ajustada conduzidos durante os surtos de gripe.19,20 É possível que o curativo de proteção aumente a estabilidade de vedação da máscara ao mesmo tempo em que reduz a lesão cutânea relacionada à pressão. Decisivamente, períodos prolongados de uso da máscara N95 podem estar relacionados à hipóxia induzida pela máscara em PCSs19,20; a hipóxia é um grande fator de risco estabelecido para a ruptura da pele relacionada à pressão.3 A mitigação dessa preocupação pode ser alcançada por meio da abordagem de divisão de turno descrita anteriormente.7,22
A descoberta de redução do Spo2 não aconteceu quando a máscara N95 foi usada sozinha. Isso pode indicar que, embora passem nos testes de ajuste e vedação, o desconforto no uso da máscara faz com que participantes ocasionalmente movam seus rostos para aliviar a pressão e irritação facial, o que pode resultar em pequenos vazamentos. O participante com fototipo 2 muito provavelmente apresentou um vazamento durante o teste onde a camada protetiva não foi aplicada, sofrido durante o teste pelos movimentos da boca, queixo e rosto. Esse participante teve um aumento de 1% no Spo2 e o dano cutâneo mais visível após o teste.
O desconforto da máscara pode, portanto, aumentar o risco iatrogênico de contrair infecção por COVID-19. O mesmo risco se aplica a funcionários com qualquer lesão facial resultando em uma falha cutânea, pois a dor pode comprometer a vedação adequada da máscara N95. A adição de pressão repetida em uma lesão facial existente tem o potencial de exacerbar lesões pequenas e levar a lesões dérmicas mais profundas; é por isso que os pacientes são posicionados cuidadosamente para deslocar a pressão para outras partes do corpo uma vez que uma lesão por pressão em estágio 1 esteja presente.3
Limitações
Essa pequena amostra foi recrutada para servir como um projeto piloto para determinar se a aplicação de uma camada de proteção facial poderia mitigar o risco de lesão facial entre usuários de máscara N95. Mais pesquisa usando curativos com bordas diferentes seriam benéficas para expandir a base de evidência nesse tópico e fornecer mais opções aos prestadores de cuidados de saúde.
A equipe do KHUH consiste em sua maioria em pessoas de descendência do leste e oeste asiático, daí a ausência de um enfermeiro com fototipo 1 na escala de Fitzpatrick. Essa é uma grande limitação, pois esse fototipo é geralmente o mais sensível a danos e lesões cutâneos. Além disso, embora a escala de Fitzpatrick seja o critério padrão para danos cutâneos relacionados ao sol, ela pode não prever completamente os danos abrasivos e de pressão na pele, pois lesões mais profundas podem não ser imediatamente visíveis. Mais testes são necessários em instituições que têm PCSs com fototipo 1 na escala de Fitzpatrick.
Mais estudos também são necessários sobre o uso da máscara N95 e o impacto da redução de Spo2 na fatiga, dor de cabeça e concentração para determinar o equilíbrio ideal de segurança entre risco cutâneo, estresse metabólico e proteção individual.
Conclusões
No início da crise de saúde da COVID-19, a necessidade de proteger a pele dos PCSs foi priorizada no KHUH. Naquela época, não havia recursos educacionais disponíveis para orientar a prática. (Alguns facilitadores foram lançados desde então, começando em abril de 2020.24,25) O processo criativo passo a passo de proteção da pele descrito neste artigo foi desenvolvido com produtos prontamente disponíveis e participantes que se voluntariaram para ajudar a desenvolver uma solução segura para a prevenção de lesões cutâneas.
Com aproximadamente o mesmo custo de um café para viagem por dia, um curativo atraumático com borda de silicone adaptado pode ajudar a saúde da pele sob uma máscara justa. Ao cortá-lo em segmentos e aplicá-los cuidadosamente, sem dobras, sobre o nariz, maçãs do rosto e lados do rosto, os PCSs podem alcançar a redistribuição de pressão e proteção da pele facial. Esse método aparentemente não interfere com a integridade da máscara N95 e, na verdade, pode fornecer uma maior proteção contra vazamentos ao prender a máscara mais firmemente em posição, por fim protegendo contra a transferência viral acidental ao rosto.1 Da mesma forma, esses autores recomendam que os PCSs adicionem um curativo atraumático com borda de silicone como uma opção segura e benéfica para proteger a pele facial sob os EPI.
No entanto, nenhum curativo sozinho (independente de teste) pode fornecer um cuidado completo da pele facial sob as máscaras N95. É fundamental que os PCSs implementem uma abordagem abrangente de cuidados com a pele. Os funcionários na linha de frente que se ajudam ao assumir a responsabilidade por seus próprios cuidados com a pele e que estão bem preparados, descansados, alimentados e hidratados podem cuidar dos outros com mais segurança.
Os autores esperam que essa solução criativa de proteção facial baseada em evidências e o facilitador HELP auxiliem seus colegas ao redor do mundo na luta contra a COVID-19.
Conflito de interesse
Os autores declaram não haver conflitos de interesse.
Financiamento
Os autores não receberam financiamento para este estudo.
Author(s)
Hiske Smart*, RN, MA (Nur), PG Dip WHTR, IIWCC
Manager, Wound Care and Hyperbaric Unit, King Hamad University Hospital, Kingdom of Bahrain
Email hiskesmart@gmail.com
Francis Byron Opinion, RN, MAN (UP), ADON
Assistant Director of Nursing, Quality, Research and Informatics Division, King Hamad University Hospital, Kingdom of Bahrain
Issam Darwich, RN, BSc
Manager, Emergency Department, King Hamad University Hospital, Kingdom of Bahrain
Manal Aly Elnawasany, RN, BSc
Infection Control Nurse, Infection Prevention and Control Team, King Hamad University Hospital, Kingdom of Bahrain
Chaitanya Kodange, MBBS, MD(Psy), DMM, DHA, IIWCC
Consultant, Wound Care and Hyperbaric Unit, King Hamad University Hospital, Kingdom of Bahrain
* Corresponding author
References
- World Health Organization. Rational use of personal protective equipment (PPE) for coronavirus disease (COVID-19). Interim guidance. March 19, 2020. https://apps.who.int/iris/bitstream/handle/10665/331498/WHO-2019-nCoV-IPCPPE_use-2020.2-eng.pdf. Last accessed May 26, 2020.
- Kingdom of Bahrain. Public Awareness Campaign to Combat Coronavirus. Coronavirus (COVID 19) latest updates. 2020. www.moh.gov.bh/?lang=en. Last accessed May 27, 2020.
- European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel, Pan Pacific Pressure Injury Advisory Panel. Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. Emily Haessler, ed. 3rd ed. EPUAP/NPIAP/PPPIA; 2019.
- Radovic T, Manzey D. The impact of a mnemonic acronym on learning and performing a procedural task and its resilience toward interruptions. Front Psychol 2019;10:2522.
- Voegeli R, Gierschendorf J, Summers B, Rawlings AV. Facial skin mapping: from single point bio-instrumental evaluation to continuous visualization of skin hydration, barrier function, skin surface pH, and sebum in different ethnic skin types. Int J Cosmet Sci 2019;41(5):411-24.
- Little MO. Nutrition and skin ulcers. Curr Opin Clin Nutr Metab Care 2013;16(1):39-49.
- Chen W. Protection of medical team in Wuhan. March 26, 2020. www.academia.edu/42406953/Protection_of_Medical_Team_in_Wuhan. Last accessed May 26, 2020.
- Woo K. Using multi-layer foam dressing to prevent pressure injury in a long-term care setting. Surg Technol Int 2018;32:75-7.
- Vollmer DL, West VA, Lephart ED. Enhancing skin health: by oral administration of natural compounds and minerals with implications to the dermal microbiome. Int J Mol Sci 2018;19(10):3059.
- Ogawa-Fuse C, Morisaki N, Shima K, et al. Impact of water exposure on skin barrier permeability and ultrastructure. Contact Dermatitis 2019;80(4):228-33.
- Santamaria N, Gerdtz M, Kapp S, Wilson L, Gefen A. A randomized controlled trial of the clinical effectiveness of multi-layer silicone foam dressings for the prevention of pressure injuries in high-risk aged care residents: the Border III Trial. Int Wound J 2018;15(3):482-90.
- Serra R, Ielapi N, Barbetta A, de Franciscis S. Skin tears and risk factors assessment: a systematic review on evidence-based medicine. Int Wound J 2018;15(1):38-42.
- Fitzpatrick TB. The validity and practicality of sun-reactive skin types I through VI. Arch Dermatol 1988;124(6):869-71.
- Lee SA, Hwang DC, Li HY, Tsai CF, Chen CW, Chen JK. Particle size-selective assessment of protection of European standard FFP respirators and surgical masks against particles-tested with human subjects. J Healthc Eng 2016;2016:8572493.
- Kansas Department of Health and Environment. Fit testing procedures for N95 respirators (using 3M FT-30, Bitter Fit Test Equipment). 2020. www.kdheks.gov/cphp/download/Fit_Test_Pro_for_N95_R.pdf. Last accessed May 27, 2020.
- Singapore General Hospital. N95 3M mask fit: how to wear and remove. YouTube. September 16, 2015. https://youtu.be/zoxpvDVo_NI. Last accessed June 9, 2020.
- UNMC Heroes, N95 respirator limited reuse - Health Care Professionals Providing Clinical Care. YouTube. 2020. https://youtu.be/Cfw2tvjiCxM. Last accessed June 9, 2020.
- Rahrovan S, Fanian F, Mehryan P, Humbert P, Firooz A. Male versus female skin: what dermatologists and cosmeticians should know. Int J Womens Dermatol 2018;4(3):122–30.
- Beder A, Büyükkoçak U, Sabuncuoğlu H, Keskil ZA, Keskil S. Preliminary report on surgical mask induced deoxygenation during major surgery. Neurocirugia (Astur) 2008;19(2):121-6.
- Tong PS, Kale AS, Ng K, et al. Respiratory consequences of N95-type mask usage in pregnant healthcare workers—a controlled clinical study. Antimicrob Resist Infect Control 2015;4:48.
- Dietz L, Horve PF, Coil DA, Fretz M, Eisen JA, van den Wymelenberg K. 2019 Novel coronavirus (COVID-19) pandemic: built environment considerations to reduce transmission. mSystems 2020;5(2):e00245-20.
- Jiang, Q, Song S, Zhou J, et al. The prevalence, characteristics, and prevention status of skin injury caused by personal protective equipment among medical staff in fighting COVID-19: a multicenter, cross-sectional study. Adv Wound Care 2020;9(7).
- World Health Organization. Rational use of personal protective equipment for coronavirus disease (COVID-19) and considerations during severe shortage. Interim guidance. April 6, 2020. https://apps.who.int/iris/bitstream/handle/10665/331695/WHO-2019-nCov-IPC_PPE_use-2020.3-eng.pdf. Last accessed May 27, 2020.
- LeBlanc K, Heerscap C, Butt B, Bresnai-Harris J. Prevention and management of skin damage related to personal protective equipment (PPE). April, 7 2020, Webinar for Continuing Education. Meeting Id 8991745363. Canadian seminar.
- National Pressure Injury Advisory Panel. NPIAP Position statements on preventing injury with N95 masks. April 15, 2020. https://cdn.ymaws.com/npiap.com/resource/resmgr/position_statements/Mask_Position_Paper_FINAL_fo.pdf. Last accessed May 20, 2020.



