Volume 41 Number 3
A litmus test for innovation: a real-world evaluation of a pH-buffering ostomy barrier
Scarlett Summa, George Skountrianos, Jimena V Goldstine, Louise Hannan and David Fischer
Keywords peristomal skin complications, acid mantle, pH-buffering, peristomal skin pain, ostomy barrier
For referencing Summa S et al. A litmus test for innovation: a real-world evaluation of a pH-buffering ostomy barrier. WCET® Journal 2021;41(3):14-21
DOI
https://doi.org/10.33235/wcet.41.3.14-21
Submitted 30 March 2021
Accepted Accepted 11 June 2021
Abstract
Background Preserving the skin’s acid mantle can help reduce the formation of peristomal skin complications (PSCs). Ostomy products should strive to address this ongoing challenge.
Objective We assessed clinical outcomes and ostomy supply use associated with the use of a barrier designed with pH-buffering technology.
Methods This real-world observational user evaluation recruited 440 clinicians from 11 countries to complete an evaluation for 975 ostomates before and after use of a pH-buffering barrier. Evaluations included a validated discolouration, erosion and tissue overgrowth (DET) peristomal skin assessment tool, a peristomal skin pain scale, and scales for satisfaction and likelihood of recommending the product. Ostomy resource utilisation was also recorded.
Results Mean (SD) DET (n=797) and peristomal skin pain scores (n=392) decreased significantly by 1.9 (3.0, p<0.001) and 1.8 (2.6, p<0.001) points, respectively, after using the pH-buffering barrier. The proportion of patients not requiring ostomy accessories increased by 40.2%; half of patients (n=52) on topical peristomal skin medications reduced their usage. Wear times increased for 38.0% of patients (n=900). Most respondents were satisfied or highly satisfied with the barrier (88.2%, n=952) and likely or highly likely to recommend it (86.4%, n=960).
Conclusions Peristomal skin health and pain levels significantly improved, barrier wear time increased, and topical peristomal skin medication and accessory use decreased after utilising the pH-buffering barrier. These findings on healthcare resource utilisation suggest the pH-buffering barrier provides benefits beyond addressing the clinical burden of an ostomy.
Introduction
Maintaining skin health and avoiding skin complications remain challenges for individuals living with an abdominal stoma1,2. Healthy skin has an acidic stratum corneum; this acid mantle is essential to sustain natural microflora and to reduce the risk of bacterial and yeast infections3. Intrinsic factors, such as age, genetic predisposition, sebum and skin moisture, and external factors, such as skin irritants and dressings, affect the pH level of the acid mantle4. Another variable affecting the acid mantle is stomal leakage, a common concern among ostomates and wound, ostomy and continence (WOC) nurses5–7. If not contained appropriately, enzymes found in stoma effluent can seep onto the skin to create an alkaline environment, disrupt the acid mantle, and increase the risk of peristomal skin complications (PSCs)8–10. For example, urease from urine increases skin pH levels and can lead to incontinence-associated dermatitis8, and seepage of faecal enzymes with enhanced activity at the alkaline pH level is associated with skin irritation9.
Other origins of PSCs include skin stripping from repeated barrier changes and irritation from applications and dressings1,11. Irritant contact dermatitis, a common PSC in ostomates, can develop from leakage or adhesive-related damage1. Mechanical damage from repeated dressing application and removal can also contribute to medical adhesive-related skin injuries11.
Recently reported PSC incidence following an ostomy continues to be as high as 73%12–14. In addition, individuals with a stoma have reported pain, discomfort, decreased self-confidence, and a negative change in body image15. These factors can weigh greatly on a patient’s social functioning, wellbeing, and health-related quality of life (HRQoL)15,16.
In addition to the humanistic and clinical burdens that PSCs pose, the economic burden cannot be ignored. Higher readmission rates have been associated with patients with PSCs than patients without PSCs, leading to higher healthcare costs2. Treating PSCs also requires specialised care and additional healthcare resources such as topical medicines17,18.
Investment in ostomy barrier innovation, supported by robust evidence, is therefore necessary for clinicians to make informed decisions regarding their patients’ ostomy care to maximise patient HRQoL through better clinical and economic outcomes. While there have been improvements in ostomy barriers to better fit the individual’s needs, PSC rates continue to be very high. An ideal barrier would reduce PSCs, simplify stoma management, and provide an economic benefit by maintaining peristomal skin health and reducing the need for accessories and medication. This user evaluation analysed patients’ peristomal skin health and healthcare resource utilisation before and after using a pH-buffering barrier. To the authors’ knowledge, this pH-buffering barrier is the only barrier available on the market that has sustained pH-buffering capacity to preserve the peristomal skin’s acid mantle. Various survey measures were utilised to determine the outcomes of using the pH-buffering barrier, including the effect on peristomal skin health, patient wellbeing, and clinician satisfaction levels.
Methods
In this multinational, real-world, observational user evaluation, written feedback was gathered from clinician experiences of prescribing the pH-buffering barrier to individuals with a stoma. Between March 2018 and February 2020, responses were collected from 440 clinicians, representing 975 patients, using a paper-based two-part evaluation form. The clinicians were from hospitals and clinical centres based in 11 countries in Europe and the Asia-Pacific region. The evaluation forms were translated into each local language.
Patients were selected for inclusion based on the clinician’s professional recommendation and on the patient’s willingness to try the product. No incentives were provided for participating clinicians or patients. Clinicians were encouraged to complete part 1 (pre-evaluation) of the questionnaire for each patient before and part 2 (post-evaluation) after incorporating the pH-buffering barrier into the patient’s ostomy care plan. After collection, responses were translated into English upon digitisation ex post facto.
The evaluation distribution, response collection and data analyses were not subjected to ethics review by an independent review board. Release forms were used to acquire clinician and patient permission to publish, reproduce and distribute any data or findings related to the evaluation. To ensure patient privacy, no identifying information (e.g., patient name, hospital identification number) or images were collected. Clinician and patient participation was entirely voluntary, and the patient could have discontinued the evaluation at any time without penalty.
Clinicians measured peristomal skin damage using the validated DET scale (Ostomy Skin Tool) evaluating discolouration, erosion and tissue overgrowth19. The combined DET score ranges from 0 for normal intact peristomal skin to 15 for severely damaged peristomal skin. Peristomal skin pain was rated on a numerical rating scale (NRS-11) of 0 (“no pain”) to 10 (“worst pain imaginable”)20.
To estimate ostomy pouch utilisation, pre-evaluation and post-evaluation wear times were converted to daily pouch utilisation. Daily usage was calculated by dividing one pH-buffering barrier by the number of days that the pouch was worn (e.g., wear time of 2 days denoted use of half a barrier per day). Patients who changed their pouches more than once daily were assumed to use two pouches per day. Patients who changed their pouches every 7 days or longer were assumed to have a wear time of 10 days (i.e., use of 1/10 of a barrier per day). As a final step for ease of interpretation, daily usage was converted to monthly usage (assuming 30 days per month).
Analysis of forms for the 975 patients was performed with SAS v9.4 (SAS Institute, Cary, NC, USA) and Microsoft Excel (Redmond, WA, USA). Statistics were calculated based on the total non-missing response count. Statistical tests were performed when the sample size was at least 30 patients.
Results
Patient demographics and baseline clinical characteristics
The mean patient age was 63 years (range 16–96 years, n=963). When responses were broken down by country, most (n=406) were received from the United Kingdom. The mean time between completing the pre-evaluations and post-evaluations was 18 days (range 1–354 days). Half of all evaluations were completed within 12 days, and 90% were completed within 42 days. At baseline, 231 (23.7%) of 973 patients were already using the pH-buffering barrier.
Stomal characteristics collected at baseline are described in Table 1. A total of 95% of patients underwent either a colostomy or ileostomy (n=974). The mean length of time with a stoma (n=898) was 22.1 months, with a median of 1.9 months. Three-quarters of respondents were living with their stoma for less than 12 months. Fewer than half of the pooled population indicated a comorbidity or a PSC. More than half, or 567 (60.9%) of 931 patients, had no comorbidities that would put their peristomal skin at risk, and 486 (51.1%) of 951 patients reported no PSCs at baseline. For those who reported a PSC at baseline, the most common was acute irritant dermatitis (24.5%, n=233) followed by maceration (12.3%, n=117) and chronic irritant dermatitis (6.9%, n=66).
Table 1. Patient demographics and baseline clinical characteristics
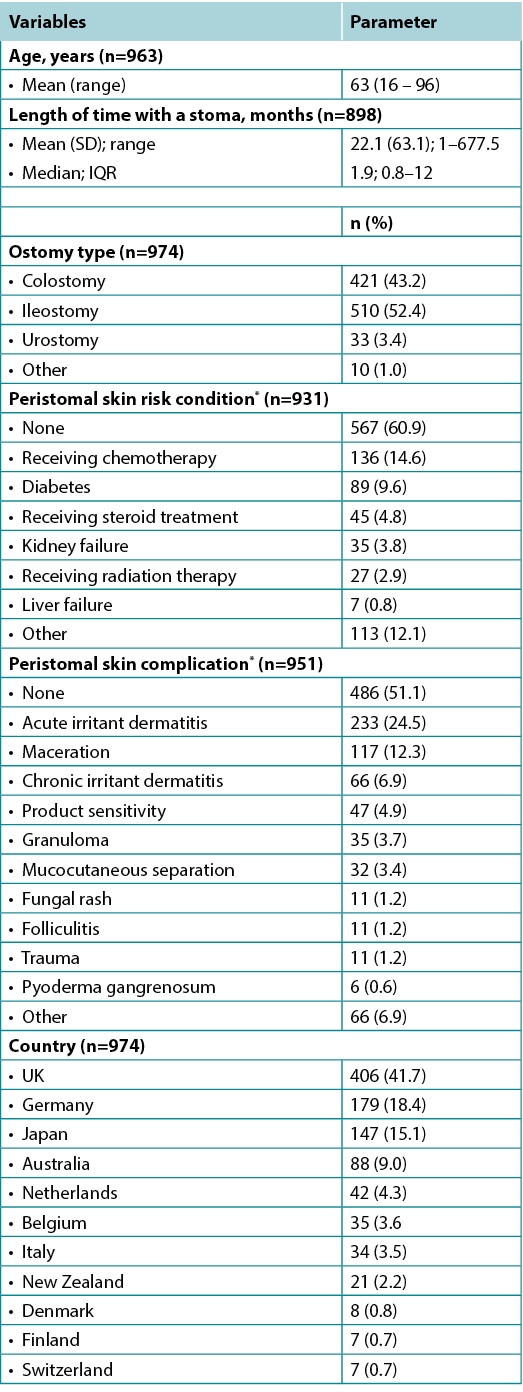
* Respondents were allowed to select more than one option
DET and peristomal skin pain score results
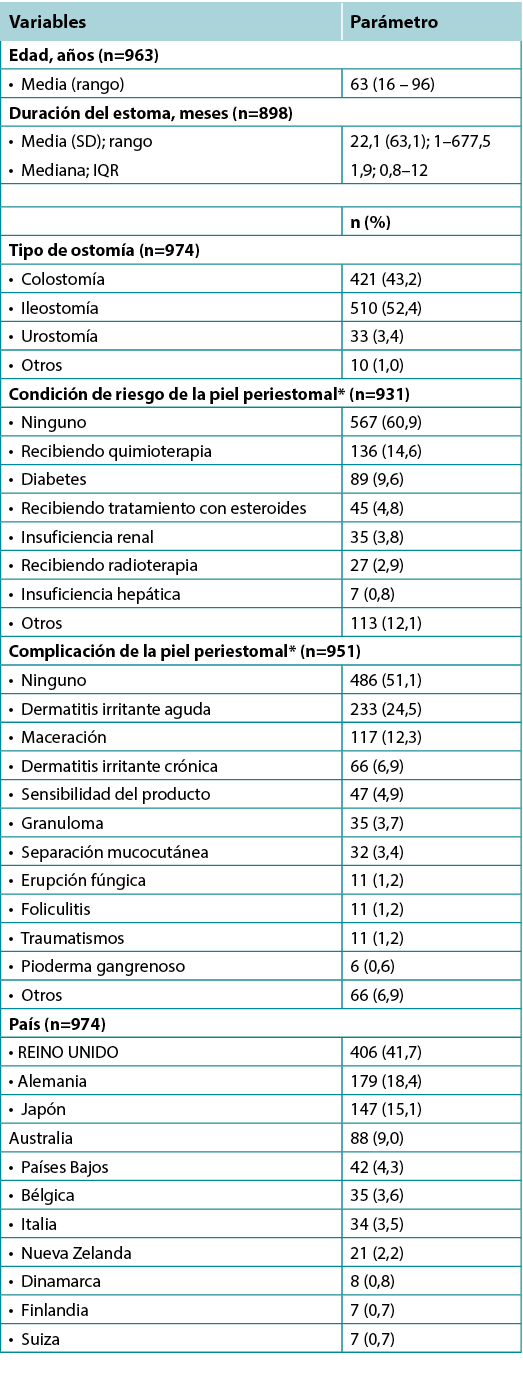
A total of 797 patients met inclusion criteria and had valid data for DET scores. Skin improvement, as indicated by a decrease in DET scores, showed a significant improvement after using the pH-buffering barrier (Figure 1A). The mean pre-evaluation DET score (SD) was 3.21 (3.39) points, and the mean post-evaluation DET score (SD) was 1.36 (2.40) points. For the entire user evaluation population, the mean change in DET (SD) was significant, dropping by 1.85 (3.01) points (p<0.001) (Table 2).
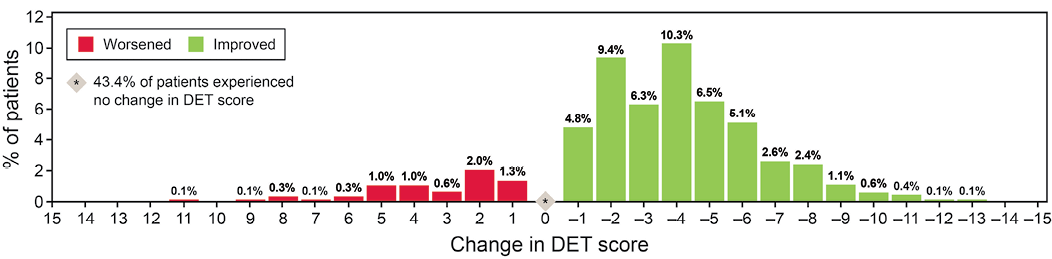
Figure 1A. Change in DET score
Table 2. Change in mean DET and pain scores
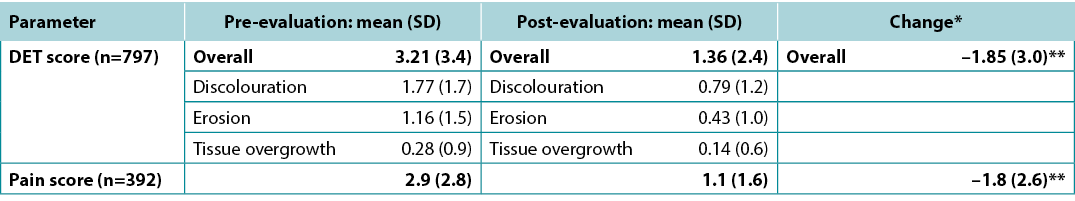
* Post-evaluation score – pre-evaluation score
** p<0.001
The mean DET score for patients who had been using the barrier prior to commencing the evaluation decreased from 0.79 to 0.52 points; this change was not statistically significant. In contrast, patients who were introduced to the barrier at pre-evaluation had an average reduction in DET score of 2.35 points (from 3.98 to 1.63, p<0.001).
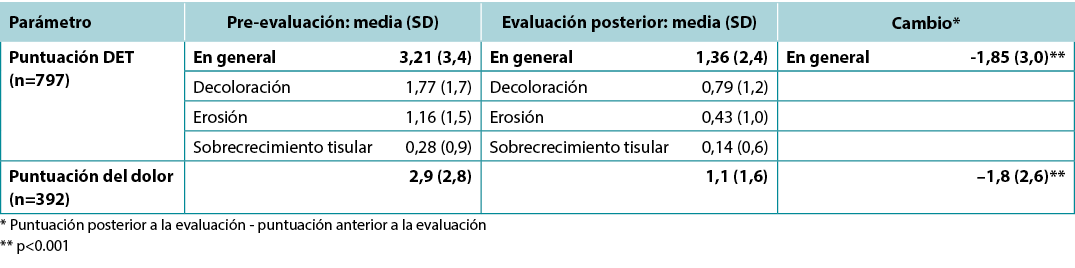
After observing the peristomal skin health of the overall population, we stratified the data by PSC types. Using the 635 PSCs documented from 465 patients, changes in DET scores were subcategorised by skin condition (Figure 2). DET scores decreased across all skin conditions. For those conditions tested for statistical significance (i.e., those with n≥30), the greatest significant decrease in DET scores was observed in the subpopulation with maceration (3.9) followed by acute irritant dermatitis (3.5), product sensitivity (2.8) and chronic irritant dermatitis (2.3), while the smallest decrease (0.6 points) was found in patients without a PSC at baseline (p<0.001).
Similar to DET scores, peristomal skin pain scores showed a statistically significant reduction across the sampled cohort. Pain scores decreased for 208 (53.1%) of 392 patients, while 165 noted no change and 19 had increased pain scores (Figure 1B). Across 392 patients reporting scores, mean (SD) pain scores reduced by 1.8 (2.6) points (p<0.001) (Table 2). When stratified by PSC type, peristomal pain scores decreased for all skin conditions (Figure 2). For those conditions tested for statistical significance (n≥30, p<0.001), scores significantly decreased for every category tested – acute irritant dermatitis (3.4), chronic irritant dermatitis (2.2) and maceration (3.3). Furthermore, a statistically significant reduction in pain score was reported for patients who did not have a PSC at baseline (0.7, p<0.001).
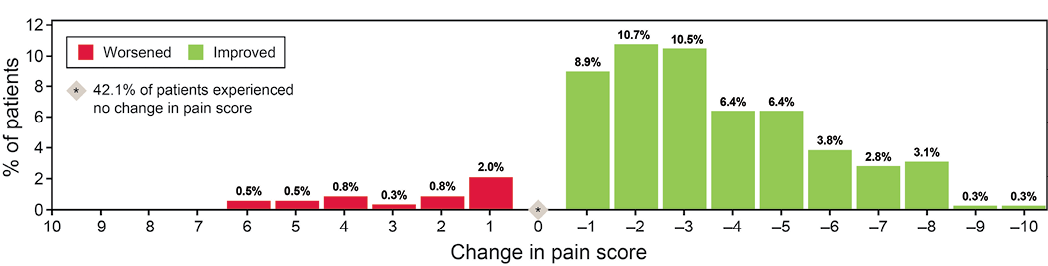
Figure 1B. Change in pain score
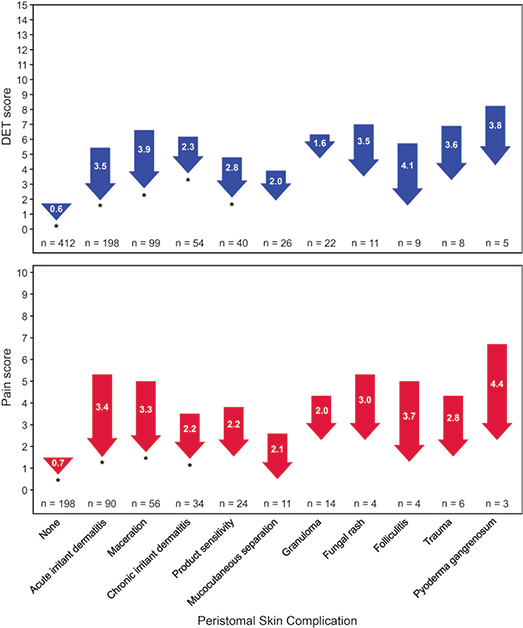
Figure 2. Change in DET and pain scores according to PSC
Noting this trend, we found a statistically significant correlation between DET and pain scores both pre-evaluation and post-evaluation. The correlation coefficient (rho) between DET and pain scores was 0.77 (pre-evaluation) and 0.53 (post-evaluation) (p<0.001 for both). A correlation was also observed between the change in DET and pain scores (0.73) (Figure 1C). Taken together, these findings suggest a close alignment of the two aspects regardless of the pH-buffering barrier use. Although these correlations may be intuitive to clinicians, this is the first user evaluation to definitively report this trend.
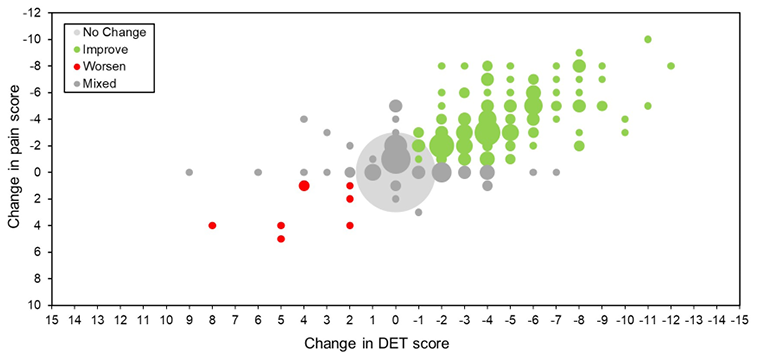
Figure 1C. Change in DET and pain scores
Healthcare resource utilisation
From our resource utilisation findings, the barrier has the potential to lower ostomy care costs by providing a longer wear time as well as lower associated ostomy accessories and topical peristomal medication use. Wear time was extended for 342 (38.0%) of 900 patients while using the pH-buffering barrier. There was a 55% decrease in the number of patients who changed their pouch more than once per day. Furthermore, there was a 34% increase in the number of patients who achieved wear times of 2 days or longer. These improvements in wear time resulted in fewer pouches per month, from 31.2 (20.0) pouches pre-evaluation to 23.7 (16.3) pouches post-evaluation.
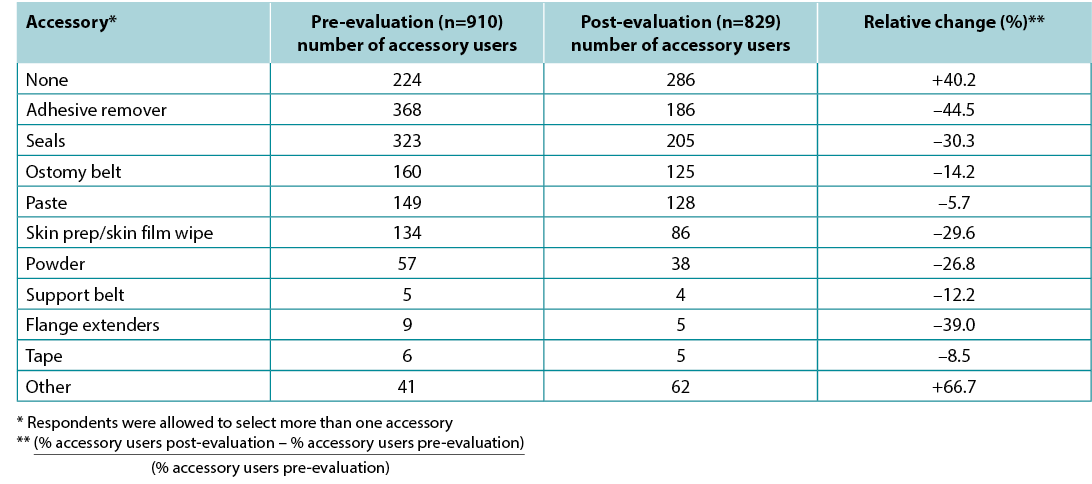
Our evaluation also collected information on the ostomy-related accessories used by each patient. The most common accessory used pre-evaluation was adhesive remover, followed by seals, ostomy belts and paste. Percentages of patient usage of pastes, seals, adhesive remover, skin preps, powder, ostomy belts, support belts, flange extenders and tape all decreased in the post-evaluations (Table 3). The percentage of patients not requiring any accessories increased from 24.6% to 34.5% (p<0.001), a relative change of +40.2%. A total of 52 patients used topical peristomal skin medications during the length of the evaluation; 26 (50%) patients noted a decrease in medication use in the post-evaluation, and seven reported increased use.
Table 3. Ostomy accessory usage recorded at pre-evaluation and post-evaluation time points
Clinician satisfaction and experience with the pH-buffering barrier
We next sought to record clinicians’ satisfaction with the pH-buffering barrier across several dimensions, with the large majority reporting “satisfied” or “very satisfied” with all attributes examined (Figure 3). The four attributes acknowledged in the pH-buffering barrier’s design – ease of use, adherence to peristomal skin, ease of removal, and the ability to absorb moisture – all received positive satisfaction from at least 86% of clinicians. The resulting high levels of satisfaction suggest that clinicians perceive such barriers and technology to be of high value to their practice and patients.
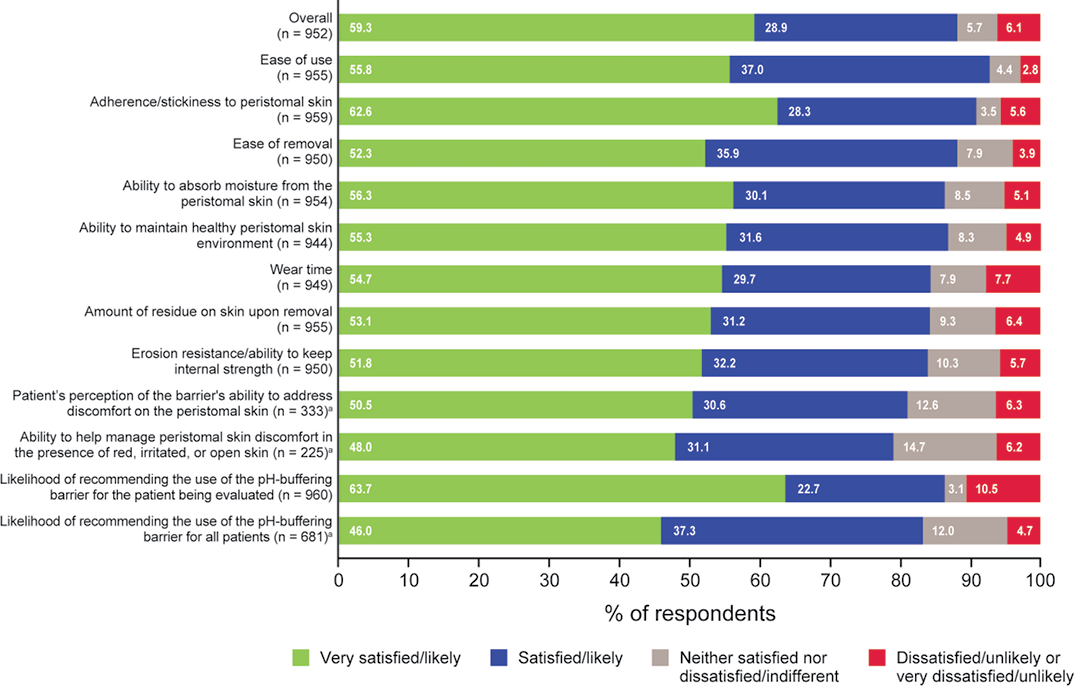
Figure 3. Respondents’ satisfaction with the pH-buffering barrier across several dimensions
Satisfaction responses positively correlated with the likelihood of clinicians recommending the pH-buffering barrier (Figure 3). A total of 829 (86%) of 960 clinicians were “very likely” or “likely” to recommend the product as part of the ostomy care plan for the patient being evaluated. When asked the same question for all patients, 567 (83%) of 681 were “very likely” or “likely” to recommend the product. Unsurprisingly, the results from satisfaction responses and the likelihood to recommend the pH-buffering barrier align with positive skin outcomes.
Discussion
The pH-buffering barrier was developed to maintain the skin’s acid mantle under all fluid-exposure conditions. In vitro assessments demonstrated that the pH-buffering barrier remains in the healthy pH range for skin after exposure to alkaline saline, with a pH similar to effluent that may leak under the barrier21. These qualities may be desired by stoma care nurses who wish to provide their patients with the best possible experience from the outset of stomal surgery, when high stomal output and aggressive stools are especially common22. Our findings suggest that skin health improves with use of the pH-buffering barrier, as indicated by the statistically significant decreases in DET and peristomal skin pain scores. Approximately 24% of participants were using the pH-buffering barrier before pre-evaluation. As expected, results indicate no statistically significant changes in DET score prior to and after the evaluation. In contrast, participants who switched to the pH-buffering barrier at pre-evaluation experienced a statistically significant decrease in DET score after using the pH-buffering barrier. These two findings suggest minimal assessment bias, as we would expect that a patient already on the pH-buffering barrier (before pre-evaluation) would not have any substantive changes in DET score.
Previous research has assessed pain as an adverse consequence of living with a stoma23. However, to the authors’ knowledge, the present analysis is the first published evaluation of the association between peristomal skin pain and DET scores. Pain has been a resounding theme reported by clinicians, and the effects on HRQoL can be debilitating. Findings from a study by Kini et al. show that the average patient with chronic pain had a symptom utility score of 0.7724. In other words, patients were willing to trade 23% of their life expectancy to avoid pain. Our findings suggest that barrier use correlates with significantly decreased patient-reported peristomal skin pain. We believe that this is strong evidence for stoma care nurses to consider when identifying patient pain and offering informed solutions. Moreover, we found a positive correlation between change in skin damage (as measured quantitatively via DET scores) and pain, which suggests a relationship not previously explored.
Pouching failure and pain have negative psychological effects on patients. Evidence has shown that HRQoL scores are higher for patients with healthy peristomal skin than for those with irritated peristomal skin16,25. In addition, leakage and a lack of pouch security contribute to patient activity withdrawal and may elicit various social and physical coping mechanisms.26 In our assessment, improvement in DET and peristomal pain scores occurred in all PSC categories, and the changes were statistically significant for acute irritant dermatitis, chronic irritant dermatitis and maceration. These findings suggest that the pH-buffering barrier mitigated the effects of leakage at the barrier to reduce the severity and incidence of PSCs and improve pain scores. Therefore, the pH-buffering barrier has the potential to improve HRQoL via reduction or prevention of PSCs.
With the pH-buffering barrier, patients experienced longer wear time and lower usage of ostomy accessories and topical skin medications. Such favourable outcomes may lead to more simplified ostomy care plans devoid of multiple prescriptions and time-consuming steps. The reduced need for costly ostomy-related resources also suggests potential economic benefits of the pH-buffering barrier. Additional analyses would be required to affirm the translation of our findings into potential cost savings.
In parallel with clinical outcomes, we observed high rates of satisfaction and likelihood of recommendation of the pH-buffering barrier among clinicians, as well as satisfaction with ease of barrier use and removal, adherence to peristomal skin and wear time. Although patient satisfaction was not surveyed, clinician-reported satisfaction was found in the patient’s perception of the ability of the pH-buffering barrier to address discomfort.
Taken together, the evaluations provide real-world evidence of the impact of pH-buffering technology on peristomal skin health outcomes. We employed a within-subject design to minimise selection bias and ensure adequate statistical power to estimate effects of the pH-buffering barrier on outcomes. The evaluation did not dictate any changes to each clinician’s standard of care, thus reflecting real-world practices. In addition, specific survey instruments were used which are validated and reliable assessment tools that permit comparison of results across different studies.
Limitations
Due to the observational nature of this research, only an association (not a causation) can be established from the findings. The time between completing the pre-evaluation and post-evaluation varied from patient to patient, which may have caused bias of an unknown direction in the responses. Regarding DET scores, the sensitivity analysis demonstrated that the amount of elapsed time did not affect the statistical significance in DET score change. For this user evaluation, no formal training on the use of DET or pain scales was provided to participating clinicians; hence, the assessments themselves may vary by clinician experience. It was also necessary to revise the evaluation form to ensure its compliance with European Union General Data Protection Regulation. Overall, three versions were distributed. Therefore, certain survey responses were not available for every patient.
Although we believe that our multinational clinician and patient population is a strength, we did not account for differences in standard of care in each country or typical patient or clinician practice patterns in ostomy care. The overall time an individual was living with their stoma was not factored into data analyses. Moreover, our research was not a comparative evaluation, so we were unable to separate the effect of the pH-buffering barrier from other factors.
Conclusions
Skin barriers should be secure, reliable, financially feasible, and keep peristomal skin healthy. Our assessments, based on information-rich evaluations, demonstrate real-world outcomes of a product addressing a fundamental aspect of maintaining the peristomal skin. This research is aimed to help patients and their healthcare providers make informed decisions in caring for their stoma and peristomal skin. It utilised both clinician- and patient-reported outcomes to generate comprehensive data with feedback on varied survey instruments. With the pH-buffering barrier, patients experienced positive outcomes as evidenced by reduced DET and peristomal pain scores while presenting a potential financial benefit through increased wear time and decreased ostomy accessory and topical peristomal skin medication use.
One unique finding we noted was that peristomal skin pain, while often unaccounted for, is a prominent issue for patients with a stoma. Use of the pH-buffering barrier correlated with decreased pain. Furthermore, skin health improved across multiple skin ailments in our user evaluation population. These results may be informative for stoma care nurses treating patients with specific PSCs or seeking to prevent PSCs. Choosing an ostomy barrier addressing skin pH may contribute to skin health and improve patient wellbeing.
Acknowledgements
The authors wish to thank Gary Inglese, RN, MBA, of Hollister Incorporated, Libertyville, IL, for his invaluable input regarding the manuscript. Medical writing services were provided by Sabiha Runa, PhD, of Oxford PharmaGenesis, Incorporated, Newtown, PA, and funded by Hollister Incorporated, Libertyville, IL.
Declaration of interest
This research was sponsored by Hollister Incorporated, Libertyville, IL, USA. David Fischer, Jimena Goldstine and George Skountrianos are employees of Hollister Incorporated. Louise Hannan was an employee of Dansac A/S, Fredensborg, Denmark at the time of the research. Scarlett Summa receives personal fees and non-financial support from Lectures, Erlangen, Germany and ICEF consulting, Bonn, Germany. Lastly, 44% (81 of 184) of the UK clinicians who participated in this evaluation were employed or sponsored by Dansac A/S; no incentives were provided to any participating clinicians.
Una prueba de fuego para la innovación: una evaluación en el mundo real de una barrera de ostomía de amortiguación del pH
Scarlett Summa, George Skountrianos, Jimena V Goldstine, Louise Hannan and David Fischer
DOI: https://doi.org/10.33235/wcet.41.3.14-21
Resumen
Antecedentes Preservar el manto ácido de la piel puede ayudar a reducir la formación de complicaciones de la piel periestomal (PSCs). Los productos de ostomía deben esforzarse por abordar este desafío permanente.
Objetivo Se evaluaron los resultados clínicos y el uso de suministros de ostomía asociados al uso de una barrera diseñada con tecnología de amortiguación del pH.
Métodos Esta evaluación observacional de usuarios en el mundo real reclutó a 440 clínicos de 11 países para completar una evaluación de 975 ostomizados antes y después del uso de una barrera de amortiguación del pH. Las evaluaciones incluyeron una herramienta validada de evaluación de la decoloración, la erosión y el sobrecrecimiento (DET) tisular de la piel periestomal, una escala de dolor de la piel periestomal y escalas de satisfacción y probabilidad de recomendar el producto. También se registró la utilización de recursos de ostomía.
Resultados Las puntuaciones medias (SD) del DET (n=797) y del dolor de la piel periestomal (n=392) disminuyeron significativamente en 1,9 (3,0, p<0.001) y 1,8 (2,6, p<0.001) puntos respectivamente, después de utilizar la barrera de amortiguación del pH. La proporción de pacientes que no necesitaron accesorios de ostomía aumentó en un 40,2%; la mitad de los pacientes (n=52) que tomaban medicamentos tópicos para la piel periestomal redujeron su uso. Los tiempos de desgaste aumentaron en el 38,0% de los pacientes (n=900). La mayoría de los encuestados estaban satisfechos o muy satisfechos con la barrera (88,2%, n=952) y era probable o muy probable que la recomendaran (86,4%, n=960).
Conclusiones La salud de la piel periestomal y los niveles de dolor mejoraron significativamente, el tiempo de uso de la barrera aumentó, y la medicación tópica para la piel periestomal y el uso de accesorios disminuyeron después de utilizar la barrera de amortiguación del pH. Estos resultados sobre la utilización de recursos sanitarios sugieren que la barrera de amortiguación del pH proporciona beneficios más allá de abordar la carga clínica de una ostomía.
Introduccion
Mantener la salud de la piel y evitar complicaciones cutáneas sigue siendo un reto para las personas que viven con un estoma abdominal1,2. La piel sana tiene un estrato córneo ácido; este manto ácido es esencial para mantener la microflora natural y reducir el riesgo de infecciones bacterianas y por hongos3. Los factores intrínsecos, como la edad, la predisposición genética, el sebo y la humedad de la piel, y los factores externos, como los irritantes de la piel y los apósitos, afectan al nivel de pH del manto ácido4. Otra variable que afecta al manto ácido es la fuga estomática, una preocupación común entre los ostomizados y los enfermeros de heridas, ostomía y continencia (WOC)5-7. Si no se contienen adecuadamente, las enzimas que se encuentran en el efluente del estoma pueden filtrarse a la piel para crear un entorno alcalino, alterar el manto ácido y aumentar el riesgo de complicaciones de la piel periestomal (PSCs)8-10. Por ejemplo, la ureasa de la orina aumenta los niveles de pH de la piel y puede provocar una dermatitis asociada a la incontinencia8, y la filtración de enzimas fecales con mayor actividad en el nivel de pH alcalino se asocia a la irritación de la piel9.
Otros orígenes de las PSC son la descamación de la piel por los repetidos cambios de barrera y la irritación por las aplicaciones y los apósitos1,11. La dermatitis de contacto irritante, una PSC común en los ostomizados, puede desarrollarse a partir de fugas o daños relacionados con el adhesivo1. Los daños mecánicos derivados de la aplicación y retirada repetida de apósitos también pueden contribuir a las lesiones cutáneas relacionadas con los adhesivos médicos11.
La incidencia de la PSC tras una ostomía, según informes recientes, sigue siendo tan alta como el 73%12–14. Además, los individuos con un estoma han informado de dolor, incomodidad, disminución de la confianza en sí mismos y un cambio negativo en la imagen corporal15. Estos factores pueden tener un gran peso en el funcionamiento social, el bienestar y la calidad de vida relacionada con la salud (HRQoL) del paciente15,16.
Además de las cargas humanísticas y clínicas que suponen las PSCs, no se puede ignorar la carga económica. Se han asociado tasas de reingreso más altas en pacientes con PSCs que en pacientes sin PSCs, lo que conlleva mayores costes sanitarios2. El tratamiento de las PSCs también requiere una atención especializada y recursos sanitarios adicionales, como medicamentos tópicos17,18.
Por lo tanto, es necesario invertir en la innovación de las barreras de ostomía, con el apoyo de evidencias sólidas, para que los clínicos tomen decisiones informadas sobre el cuidado de sus pacientes con el fin de maximizar la HRQoL del paciente a través de mejores resultados clínicos y económicos. Aunque se han producido mejoras en las barreras de la ostomía para adaptarse mejor a las necesidades del individuo, las tasas de PSC siguen siendo muy elevadas. Una barrera ideal reduciría las PSCs, simplificaría el manejo del estoma y proporcionaría un beneficio económico al mantener la salud de la piel periestomal y reducir la necesidad de accesorios y medicamentos. Esta evaluación de usuarios analizó la salud de la piel periestomal y la utilización de recursos sanitarios de los pacientes antes y después de utilizar una barrera de amortiguación del pH. Hasta donde saben los autores, esta barrera de amortiguación del pH es la única barrera disponible en el mercado que tiene una capacidad de amortiguación del pH sostenida para preservar el manto ácido de la piel periestomal. Se utilizaron varias medidas de encuesta para determinar los resultados del uso de la barrera de amortiguación del pH, incluido el efecto sobre la salud de la piel periestomal, el bienestar del paciente y los niveles de satisfacción del médico.
Metodos
En esta evaluación de usuarios multinacional, en el mundo real, se recopilaron comentarios escritos de las experiencias de los clínicos al prescribir la barrera de amortiguación del pH a personas con un estoma. Entre marzo de 2018 y febrero de 2020, se recogieron las respuestas de 440 clínicos, que representaban a 975 pacientes, utilizando un formulario de evaluación en papel de dos partes. Los clínicos procedían de hospitales y centros clínicos de 11 países de Europa y la región de Asia-Pacífico. Los formularios de evaluación se tradujeron a cada idioma local.
La selección de los pacientes para su inclusión se basó en la recomendación profesional del clínico y en la voluntad del paciente de probar el producto. No se ofrecieron incentivos a los clínicos ni a los pacientes participantes. Se animó a los clínicos a rellenar la parte 1 (preevaluación) del cuestionario para cada paciente antes y la parte 2 (postevaluación) después de incorporar la barrera de amortiguación del pH en el plan de cuidados de la ostomía del paciente. Tras la recogida, las respuestas se tradujeron al inglés tras su digitalización ex post facto.
La distribución de la evaluación, la recogida de respuestas y los análisis de datos no se sometieron a una revisión ética por parte de un comité de revisión independiente. Se utilizaron formularios de autorización para obtener el permiso de los clínicos y los pacientes para publicar, reproducir y distribuir cualquier dato o hallazgo relacionado con la evaluación. Para garantizar la privacidad del paciente, no se recogieron datos de identificación (por ejemplo, nombre del paciente, número de identificación del hospital) ni imágenes. La participación del clínico y del paciente fue totalmente voluntaria, y el paciente podría haber interrumpido la evaluación en cualquier momento sin penalización.
Los clínicos midieron el daño de la piel periestomal utilizando la escala validada DET (Ostomy Skin Tool) que evalúa la decoloración, la erosión y el sobrecrecimiento tisular19. La puntuación combinada de la DET oscila entre 0 para una piel periestomal normal e intacta y 15 para una piel periestomal gravemente dañada. El dolor de la piel periestomal se calificó en una escala de calificación numérica (NRS-11) de 0 ("ningún dolor") a 10 ("el peor dolor imaginable")20.
Para calcular la utilización de la bolsa de ostomía, los tiempos de uso antes y después de la evaluación se convirtieron en utilización diaria de la bolsa. El uso diario se calculó dividiendo una barrera de amortiguación del pH por el número de días que se llevaba la bolsa (por ejemplo, un tiempo de uso de 2 días denotaba el uso de media barrera al día). Se asumió que los pacientes que cambiaban sus bolsas más de una vez al día utilizaban dos bolsas al día. Se asumió que los pacientes que cambiaban sus bolsas cada 7 días o más tenían un tiempo de uso de 10 días (es decir, uso de 1/10 de barrera al día). Como paso final para facilitar la interpretación, el uso diario se convirtió en uso mensual (asumiendo 30 días por mes).
El análisis de los formularios de los 975 pacientes se realizó con SAS v9.4 (SAS Institute, Cary, NC, EE. UU.) y Microsoft Excel (Redmond, WA, EE.UU.). Las estadísticas se calcularon sobre la base del recuento total de respuestas no fallidas. Las pruebas estadísticas se realizaron cuando el tamaño de la muestra era de al menos 30 pacientes.
Resultados
Datos demográficos de los pacientes y características clínicas al inicio
La edad media de los pacientes era de 63 años (rango 16-96 años, n=963). Al desglosar las respuestas por países, la mayoría (n=406) se recibieron del Reino Unido. El tiempo medio transcurrido entre la realización de las preevaluaciones y las postevaluaciones fue de 18 días (rango 1-354 días). La mitad de las evaluaciones se completaron en un plazo de 12 días, y el 90% en 42 días. Al inicio, 231 (23,7%) de los 973 pacientes ya utilizaban la barrera de amortiguación del pH.
Las características estomales recogidas al inicio se describen en la Tabla 1. El 95% de los pacientes se sometieron a una colostomía o a una ileostomía (n=974). La duración media del estoma (n=898) fue de 22,1 meses, con una mediana de 1,9 meses. Tres cuartas partes de los encuestados llevaban menos de 12 meses viviendo con su estoma. Menos de la mitad de la población agrupada indicó una comorbilidad o una PSC. Más de la mitad, es decir, 567 (60,9%) de los 931 pacientes, no presentaban comorbilidades que pusieran en riesgo su piel periestomal, y 486 (51,1%) de los 951 pacientes declararon no tener PSC al inicio. En el caso de los que declararon una PSC al inicio, la más común fue la dermatitis irritante aguda (24,5%, n=233), seguida de la maceración (12,3%, n=117) y la dermatitis irritante crónica (6,9%, n=66).
Tabla 1. Datos demográficos de los pacientes y características clínicas al inicio
DET y resultados de la puntuación del dolor en la piel periestomal
Un total de 797 pacientes cumplieron los criterios de inclusión y tenían datos válidos para las puntuaciones de la DET. La mejora de la piel, indicada por la disminución de las puntuaciones de la DET, mostró una mejora significativa después de utilizar la barrera de amortiguación del pH (Figura 1A). La puntuación media de la DET antes de la evaluación (SD) fue de 3,21 (3,39) puntos, y la puntuación media de la DET después de la evaluación (SD) fue de 1,36 (2,40) puntos. Para toda la población de usuarios evaluados, el cambio medio en la DET (SD) fue significativo, disminuyendo en 1,85 (3,01) puntos (p<0,001) (Tabla 2).
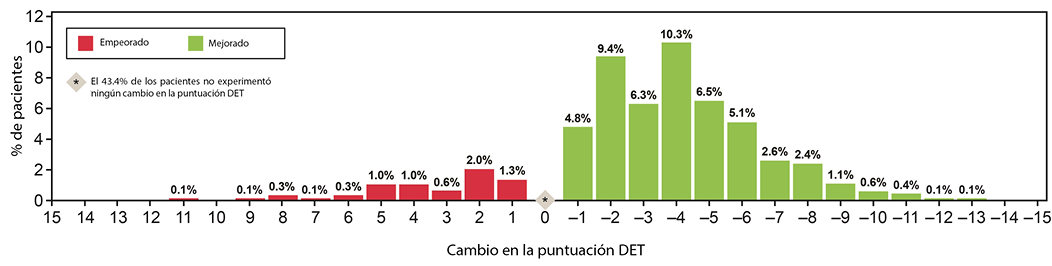
Figura 1A. Cambio en la puntuación DET
Tabla 2. Cambio en las puntuaciones medias de la DET y del dolor
La puntuación media de la DET para los pacientes que habían estado utilizando la barrera antes de comenzar la evaluación disminuyó de 0,79 a 0,52 puntos; este cambio no fue estadísticamente significativo. Por el contrario, los pacientes a los que se les introdujo la barrera en la preevaluación tuvieron una reducción media en la puntuación de la DET de 2,35 puntos (de 3,98 a 1,63, p<0,001).
Tras observar la salud de la piel periestomal de la población general, estratificamos los datos por tipos de PSC. A partir de las 635 PSCs documentados de 465 pacientes, los cambios en las puntuaciones de la DET se subcategorizaron según la condición de la piel (Figura 2). Las puntuaciones de la DET disminuyeron en todas las condiciones de la piel. Para las afecciones sometidas a pruebas de significación estadística (es decir, aquellas con n≥30), la mayor disminución significativa de las puntuaciones de la DET se observó en la subpoblación con maceración (3,9), seguida de la dermatitis irritante aguda (3,5), la sensibilidad al producto (2,8) y la dermatitis irritante crónica (2,3), mientras que la menor disminución (0,6 puntos) se encontró en los pacientes sin PSC al inicio (p<0,001).
Figura 2. Cambio en las puntuaciones de la DET y dolor según la PSC
Al igual que las puntuaciones de la DET, las puntuaciones del dolor en la piel periestomal mostraron una reducción estadísticamente significativa en toda la cohorte muestreada. Las puntuaciones de dolor disminuyeron en 208 (53,1%) de los 392 pacientes, mientras que 165 no notaron ningún cambio y 19 tuvieron un aumento de las puntuaciones de dolor (Figura 1B). En los 392 pacientes que informaron de las puntuaciones, la media (SD) de las puntuaciones de dolor se redujo en 1,8 (2,6) puntos (p<0,001) (Tabla 2). Al estratificar por tipo de PSC, las puntuaciones de dolor periestomal disminuyeron en todas las afecciones cutáneas (Figura 2). En el caso de las afecciones sometidas a pruebas de significación estadística (n≥30, p<0,001), las puntuaciones disminuyeron significativamente en todas las categorías analizadas: dermatitis irritante aguda (3,4), dermatitis irritante crónica (2,2) y maceración (3,3). Además, se observó una reducción estadísticamente significativa de la puntuación del dolor en los pacientes que no tenían una PSC al inicio (0,7, p<0,001).
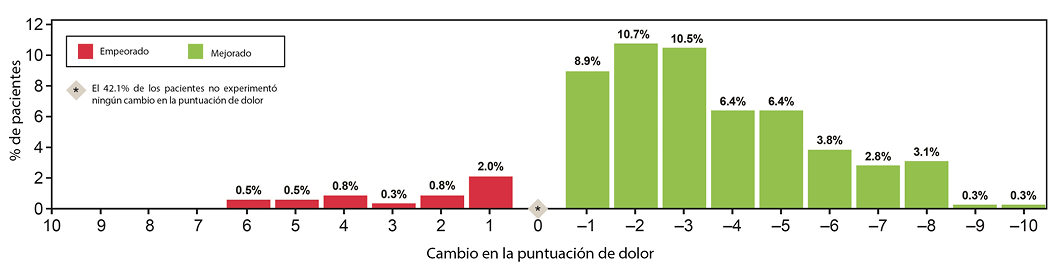
Figura 1B. Cambio en la puntuación del dolor
Observando esta tendencia, encontramos una correlación estadísticamente significativa entre las puntuaciones de la DET y del dolor tanto antes como después de la evaluación. El coeficiente de correlación (rho) entre las puntuaciones de la DET y del dolor fue de 0,77 (antes de la evaluación) y de 0,53 (después de la evaluación) (p<0,001 para ambas). También se observó una correlación entre el cambio en la DET y las puntuaciones de dolor (0,73) (Figura 1C). En conjunto, estos resultados sugieren una estrecha alineación de los dos aspectos, independientemente del uso de la barrera de amortiguación del pH. Aunque estas correlaciones pueden ser intuitivas para los clínicos, esta es la primera evaluación de usuarios que informa definitivamente de esta tendencia.
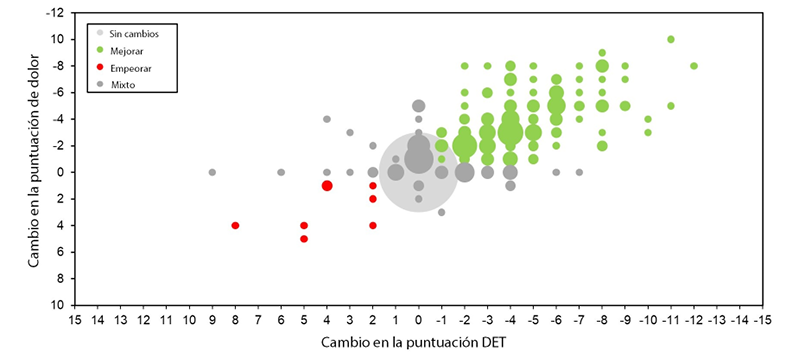
Figura 1C Cambio en las puntuaciones DET y del dolor
Utilización de los recursos sanitarios
A partir de nuestros resultados de utilización de recursos, la barrera tiene el potencial de reducir los costes de los cuidados de ostomía al proporcionar un mayor tiempo de uso y un menor uso de accesorios de ostomía asociados y de medicación tópica periestomal. El tiempo de uso se prolongó en 342 (38,0%) de los 900 pacientes mientras se utilizaba la barrera de amortiguación del pH. Hubo una disminución del 55% en el número de pacientes que cambiaban su bolsa más de una vez al día. Además, hubo un aumento del 34% en el número de pacientes que lograron tiempos de uso de 2 días o más. Estas mejoras en el tiempo de uso se tradujeron en un menor número de bolsas al mes, de 31,2 (20,0) bolsas antes de la evaluación a 23,7 (16,3) bolsas después de la evaluación.
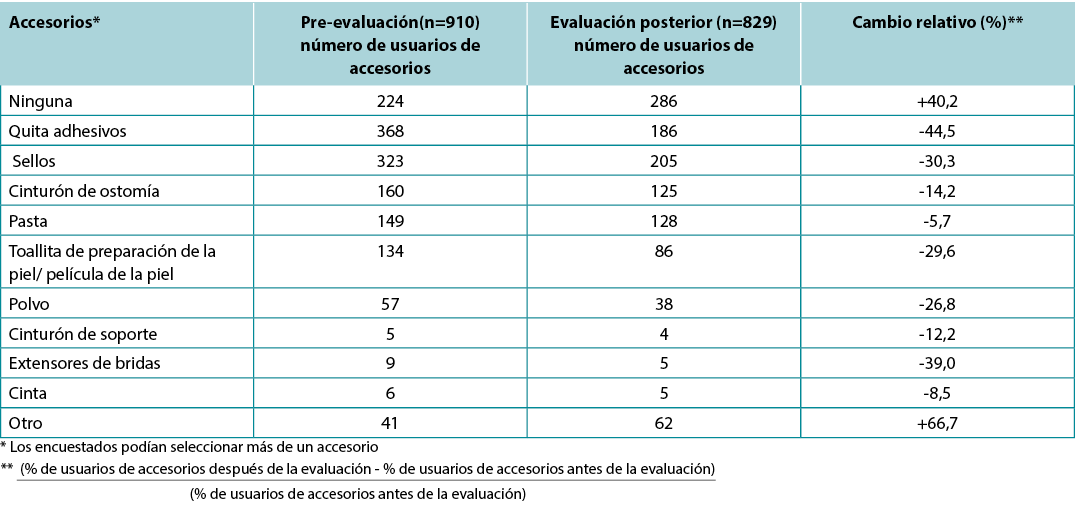
Nuestra evaluación también recogió información sobre los accesorios relacionados con la ostomía utilizados por cada paciente. El accesorio más utilizado antes de la evaluación fue el quita adhesivos, seguido de los sellos, los cinturones de ostomía y la pasta. Los porcentajes de uso por parte de los pacientes de las pastas, los sellos, el quita adhesivos, los preparados para la piel, el polvo, los cinturones de ostomía, los cinturones de soporte, los extensores de bridas y la cinta adhesiva disminuyeron en las evaluaciones posteriores (Tabla 3). El porcentaje de pacientes que no necesitaron ningún accesorio aumentó del 24,6% al 34,5% (p<0,001), un cambio relativo del +40,2%. Un total de 52 pacientes utilizaron medicamentos tópicos para la piel periestomal durante la duración de la evaluación; 26 (50%) pacientes observaron una disminución en el uso de medicamentos en la post-evaluación, y siete informaron de un aumento en el uso.
Tabla 3. Uso de accesorios de ostomía registrado en los puntos de tiempo previos y posteriores a la evaluación
Satisfacción y experiencia de los clínicos con la barrera de amortiguación del pH
A continuación, se trató de registrar la satisfacción de los clínicos con la barrera de amortiguación del pH en varias dimensiones, y la gran mayoría se declaró "satisfecha" o "muy satisfecha" con todos los atributos examinados (Figura 3). Los cuatro atributos reconocidos en el diseño de la barrera de amortiguación del pH -facilidad de uso, adherencia a la piel periestomal, facilidad de retirada y capacidad de absorción de la humedad- recibieron una satisfacción positiva de al menos el 86% de los clínicos. Los altos niveles de satisfacción resultantes sugieren que los clínicos perciben que estas barreras y la tecnología son de gran valor para su práctica y sus pacientes.
Las respuestas de satisfacción se correlacionaron positivamente con la probabilidad de que los clínicos recomendaran la barrera de amortiguación del pH (Figura 3). Un total de 829 (86%) de los 960 clínicos se mostraron "muy a favor" o "a favor" de recomendar el producto como parte del plan de cuidados de la ostomía para el paciente evaluado. Cuando se les hizo la misma pregunta a todos los pacientes, 567 (83%) de 681 se mostraron "muy a favor" o "a favor” de recomendar el producto. No es de extrañar que los resultados de las respuestas de satisfacción y la probabilidad de recomendar la barrera de amortiguación del pH se alineen con los resultados positivos de la piel.
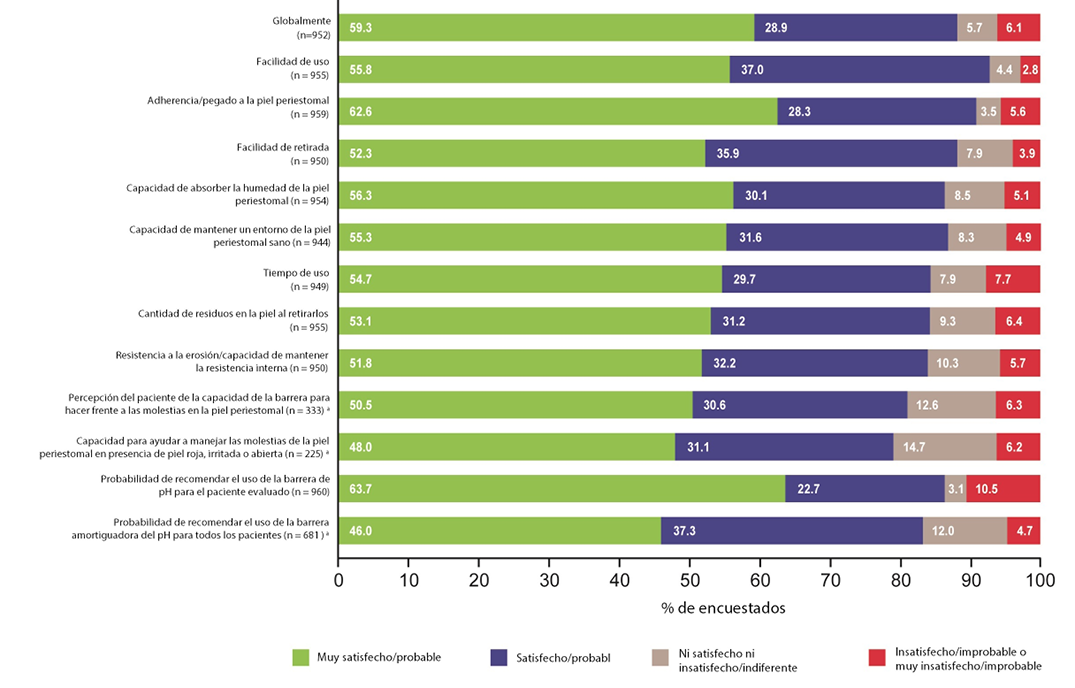
Figura 3. Satisfacción de los encuestados con la barrera de amortiguación del pH en varias dimensiones
Discusion
La barrera amortiguadora del pH se desarrolló para mantener el manto ácido de la piel en todas las condiciones de exposición a los fluidos. Las evaluaciones in vitro demostraron que la barrera de amortiguación del pH se mantiene en el rango de pH saludable para la piel después de la exposición a la solución salina alcalina, con un pH similar al del efluente que puede filtrarse bajo la barrera21. Estas cualidades pueden ser deseadas por el personal de enfermería especializado en estomas, que desea ofrecer a sus pacientes la mejor experiencia posible desde el principio de la cirugía estomática, cuando son especialmente frecuentes la alta producción estomática y las deposiciones agresivas22. Nuestros resultados sugieren que la salud de la piel mejora con el uso de la barrera de amortiguación del pH, como indican las disminuciones estadísticamente significativas en las puntuaciones de la DET y del dolor de la piel periestomal. Aproximadamente el 24% de los participantes utilizaban la barrera de amortiguación del pH antes de la preevaluación. Como se esperaba, los resultados no indican cambios estadísticamente significativos en la puntuación de la DET antes y después de la evaluación. Por el contrario, los participantes que cambiaron a la barrera de amortiguación del pH en la preevaluación experimentaron una disminución estadísticamente significativa en la puntuación de la DET después de utilizar la barrera de amortiguación del pH. Estos dos hallazgos sugieren un sesgo mínimo en la evaluación, ya que cabría esperar que un paciente que ya tuviera la barrera de amortiguación del pH (antes de la preevaluación) no tuviera cambios sustanciales en la puntuación de la DET.
Investigaciones anteriores han evaluado el dolor como una consecuencia adversa de vivir con un estoma23. Sin embargo, según el conocimiento de los autores, el presente análisis es la primera evaluación publicada de la asociación entre el dolor de la piel periestomal y las puntuaciones de la DET. El dolor ha sido un tema recurrente que han señalado los clínicos, y los efectos sobre la HRQoL pueden ser debilitantes. Los resultados de un estudio de Kini et al. muestran que el paciente medio con dolor crónico tenía una puntuación de utilidad de los síntomas de 0,7724. En otras palabras, los pacientes estaban dispuestos a cambiar el 23% de su esperanza de vida para evitar el dolor. Nuestros hallazgos sugieren que el uso de la barrera se correlaciona con una disminución significativa del dolor cutáneo periestomal reportado por los pacientes. Creemos que se trata de una evidencia sólida que el personal de enfermería especializado en estomas debe tener en cuenta a la hora de identificar el dolor de los pacientes y ofrecer soluciones informadas. Además, encontramos una correlación positiva entre el cambio en el daño de la piel (medido cuantitativamente a través de las puntuaciones de la DET) y el dolor, lo que sugiere una relación no explorada previamente.
El fracaso de la bolsa y el dolor tienen efectos psicológicos negativos en los pacientes. Evidencias han demostrado que las puntuaciones de la HRQoL son más altas en los pacientes con piel periestomal sana que en los que tienen la piel periestomal irritada16,25. Además, las fugas y la falta de seguridad de la bolsa contribuyen al retraimiento de la actividad del paciente y pueden provocar diversos mecanismos de afrontamiento sociales y físicos.26 En nuestra evaluación, se produjo una mejora en las puntuaciones de la DET y dolor periestomal en todas las categorías de las PSC, y los cambios fueron estadísticamente significativos para la dermatitis irritante aguda, la dermatitis irritante crónica y la maceración. Estos hallazgos sugieren que la barrera de amortiguación del pH mitigó los efectos de la fuga en la barrera para reducir la gravedad y la incidencia de las PSCs y mejorar las puntuaciones de dolor. Por lo tanto, la barrera de amortiguación del pH tiene el potencial de mejorar la HRQoL a través de la reducción o prevención de las PSCs.
Con la barrera de amortiguación del pH, los pacientes experimentaron un mayor tiempo de uso y un menor uso de accesorios de ostomía y medicamentos tópicos para la piel. Estos resultados favorables pueden dar lugar a planes de atención a la ostomía más simplificados, desprovistos de múltiples prescripciones y de pasos que requieren mucho tiempo. La reducción de la necesidad de costosos recursos relacionados con la ostomía también sugiere posibles beneficios económicos de la barrera de amortiguación del pH. Serían necesarios análisis adicionales para afirmar la traducción de nuestros hallazgos en un potencial ahorro de costes.
Paralelamente a los resultados clínicos, observamos altas tasas de satisfacción y probabilidad de recomendación de la barrera de amortiguación del pH entre los clínicos, así como satisfacción con la facilidad de uso y retirada de la barrera, la adherencia a la piel periestomal y el tiempo de uso. Aunque no se encuestó la satisfacción de los pacientes, se constató la satisfacción reportada por los clínicos en cuanto a la percepción del paciente de la capacidad de la barrera de amortiguación del pH para resolver las molestias.
En conjunto, las evaluaciones proporcionan evidencias en el mundo real del impacto de la tecnología de amortiguación del pH en los resultados de la salud de la piel periestomal. Se empleó un diseño dentro de los sujetos para minimizar el sesgo de selección y garantizar una potencia estadística adecuada para estimar los efectos de la barrera de amortiguación del pH en los resultados. La evaluación no dictó ningún cambio en el estándar de atención de cada clínico, reflejando así las prácticas del mundo real. Además, se utilizaron instrumentos de encuesta específicos, que son herramientas de evaluación validadas y fiables que permiten comparar los resultados de diferentes estudios.
Los límites
Debido a la naturaleza observacional de esta investigación, sólo se puede establecer una asociación (no una causalidad) a partir de los resultados. El tiempo transcurrido entre la realización de la preevaluación y la postevaluación varió de un paciente a otro, lo que puede haber causado un sesgo de dirección desconocida en las respuestas. En cuanto a las puntuaciones de la DET, el análisis de sensibilidad demostró que la cantidad de tiempo transcurrido no afectaba a la significación estadística en el cambio de la puntuación de la DET. Para esta evaluación de usuarios, no se proporcionó formación formal sobre el uso de las escalas de la DET o de dolor a los clínicos participantes; por lo tanto, las propias evaluaciones pueden variar según la experiencia del clínico. También fue necesario revisar el formulario de evaluación para garantizar su conformidad con el Reglamento General de Protección de Datos de la Unión Europea. En total, se distribuyeron tres versiones. Por lo tanto, algunas respuestas de la encuesta no estaban disponibles para todos los pacientes.
Aunque creemos que nuestra población multinacional de médicos y pacientes es un punto fuerte, no tuvimos en cuenta las diferencias en el estándar de atención en cada país o los patrones típicos de práctica de los pacientes o los clínicos en el cuidado de la ostomía. El tiempo total que un individuo vivía con su estoma no se tuvo en cuenta en los análisis de datos. Además, nuestra investigación no fue una evaluación comparativa, por lo que no pudimos separar el efecto de la barrera amortiguación dell pH de otros factores.
Conclusiones
Las barreras cutáneas deben ser seguras, fiables, económicamente viables y mantener la piel periestomal sana. Nuestras valoraciones, basadas en evaluaciones ricas en información, demuestran los resultados en el mundo real de un producto que aborda un aspecto fundamental del mantenimiento de la piel periestomal. El objetivo de esta investigación es ayudar a los pacientes y a los profesionales sanitarios a tomar decisiones informadas sobre el cuidado de su estoma y de la piel periestomal. Utilizó los resultados informados por los clínicos y los pacientes para generar datos completos con información sobre diversos instrumentos de encuesta. Con la barrera de amortiguación del pH, los pacientes experimentaron resultados positivos, como lo evidencian la reducción de las puntuaciones de la DET y del dolor periestomal, a la vez que presentaban un posible beneficio económico gracias a un mayor tiempo de uso y un menor uso de accesorios de ostomía y de medicación tópica para la piel periestomal.
Un hallazgo único que observamos fue que el dolor de la piel periestomal, aunque a menudo no se tiene en cuenta, es un problema importante para los pacientes con un estoma. El uso de la barrera de amortiguación del pH se correlaciona con la disminución del dolor. Además, la salud de la piel mejoró en múltiples dolencias cutáneas en nuestra población de usuarios evaluados. Estos resultados pueden ser informativos para el personal de enfermería especializado en estomas que trate a pacientes con PSCs específicos o que busque prevenirlos. La elección de una barrera de ostomía que tenga en cuenta el pH de la piel puede contribuir a la salud de la misma y mejorar el bienestar del paciente.
Agradecimientos
Los autores desean agradecer a Gary Inglese, RN, MBA, de Hollister Incorporated, Libertyville, IL, su inestimable aportación al manuscrito. Los servicios de redacción médica fueron proporcionados por Sabiha Runa, PhD, de Oxford PharmaGenesis, Incorporated, Newtown, PA, y financiados por Hollister Incorporated, Libertyville, IL.
Declaracion de interes
Esta investigación fue patrocinada por Hollister Incorporated, Libertyville, IL, USA. David Fischer, Jimena Goldstine y George Skountrianos son empleados de Hollister Incorporated. Louise Hannan era empleada de Dansac A/S, Fredensborg, Dinamarca, en el momento de la investigación. Scarlett Summa recibe honorarios personales y apoyo no financiero de Lectures, Erlangen, Alemania y de ICEF consulting, Bonn, Alemania. Por último, el 44% (81 de 184) de los clínicos del Reino Unido que participaron en esta evaluación estaban empleados o patrocinados por Dansac A/S; no se proporcionaron incentivos a ningún clínico participante.
Author(s)
Scarlett Summa
Wound, Ostomy and Continence Nurse
University Hospital, Erlangen, Chirurgische Klinik, Stomatherapie, Krankenhausstr. 12, 91054 Erlangen, Germany
George Skountrianos
Statistician, Global Clinical Affairs
Hollister Incorporated, 2000 Hollister Drive, Libertyville, IL 60048, USA
Jimena V Goldstine*
Director, Value and Evidence Strategy
Hollister Incorporated, 2000 Hollister Drive, Libertyville, IL 60048, USA
Email: Jimena.goldstine@hollister.com
Louise Hannan**
Global Marketing Manager
Dansac A/S, Lille Kongevej 304, 3480 Fredensborg, Denmark
David Fischer
Global Market Insights Manager
Hollister Incorporated, 2000 Hollister Drive, Libertyville, IL 60048, USA
* Corresponding author
** Affiliation at the time of the research
References
- Almutairi D, LeBlanc K, Alavi A. Peristomal skin complications: what dermatologists need to know. Int J Dermat 2018;57(3):257–264.
- Taneja C, Netsch D, Rolstad BS, Inglese G, Eaves D, Oster G. Risk and economic burden of peristomal skin complications following ostomy surgery. J Wound Ostomy Continence Nurs 2019.
- Fluhr JW, Elias PM. Stratum corneum pH: formation and function of the ‘acid mantle’. Exog Dermatol 2002;1:163–175.
- Yosipovitch G MH. Skin surface pH: a protective acid mantle. Cosmet Toilet 1996;111(12):101–102.
- Erwin-Toth P, Thompson SJ, Davis JS. Factors impacting the quality of life of people with an ostomy in North America: results from the Dialogue Study. J Wound Ostomy Continence Nurs 2012;39(4):417–422.
- Fellows J, Forest Lalande L, Martins L, Steen A, Størling ZM. Differences in ostomy pouch seal leakage occurrences between North American and European residents. J Wound Ostomy Continence Nurs 2017;44(2):155–159.
- Formijne Jonkers HA, Draaisma WA, Roskott AM, van Overbeeke AJ, Broeders IA, Consten EC. Early complications after stoma formation: a prospective cohort study in 100 patients with 1-year follow-up. Int J Colorectal Dis 2012;27(8):1095–1099.
- Wilson M. Incontinence-associated dermatitis from a urinary incontinence perspective. Br J Nurs 2018;27(9):S4–S17.
- Andersen PH, Bucher AP, Saeed I, Lee PC, Davis JA, Maibach HI. Faecal enzymes: in vivo human skin irritation. Contact Dermatitis 1994;30(3):152–158.
- Metcalf C. Managing moisture-associated skin damage in stoma care. Br J Nurs 2018;27(22):S6–s14.
- Kelly-O’Flynn S, Mohamud L, Copson D. Medical adhesive-related skin injury. Br J Nurs 2020;29(6):S20–S26.
- Colwell JC, Pittman J, Raizman R, Salvadalena G. A randomized controlled trial determining variances in ostomy skin conditions and the economic impact (ADVOCATE trial). J Wound Ostomy Continence Nurs 2018;45(1):37–42.
- Voegeli D, Karlsmark T, Eddes EH, et al. Factors influencing the incidence of peristomal skin complications: evidence from a multinational survey on living with a stoma. Gastrointest Nurs 2020;18(Sup4):S31–S38.
- Colwell JC, McNichol L, Boarini J. North America wound, ostomy, and continence and enterostomal therapy nurses current ostomy care practice related to peristomal skin issues. J Wound Ostomy Continence Nurs 2017;44(3):257–261.
- Hubbard G, Taylor C, Beeken B, et al. Research priorities about stoma-related quality of life from the perspective of people with a stoma: a pilot survey. Health Expect 2017;20(6):1421–1427.
- Nichols T. Health utility, social interactivity, and peristomal skin status: a cross-sectional study. J Wound Ostomy Continence Nurs 2018;45(5):438–443.
- Martins L, Tavernelli K, Sansom W, et al. Strategies to reduce treatment costs of peristomal skin complications. Br J Nurs 2012;21(22):1312–1315.
- Meisner S, Lehur PA, Moran B, Martins L, Jemec GB. Peristomal skin complications are common, expensive, and difficult to manage: a population based cost modeling study. PloS One 2012;7(5):e37813.
- Martins L, Ayello E, Claessens I, et al. The Ostomy Skin Tool: tracking peristomal skin changes. Br J Nurs 2010;19:932–964.
- McCaffery M, Beebe A. Pain: clinical manual for nursing practice. St. Louis, MO: Mosby; 1989.
- Taylor M PG, Skountrianos G. Comparative laboratory testing of ostomy seal products. Paper presented at Association for Stoma Care Nurses 2018; UK.
- Baker ML, Williams RN, Nightingale JM. Causes and management of a high-output stoma. Colorectal Dis 2011;13(2):191–197.
- Pittman J, Bakas T, Ellett M, Sloan R, Rawl SM. Psychometric evaluation of the ostomy complication severity index. J Wound Ostomy Continence Nurs 2014;41(2):147–157.
- Kini SP, DeLong LK, Veledar E, McKenzie-Brown AM, Schaufele M, Chen SC. The impact of pruritus on quality of life: the skin equivalent of pain. Arch Dermatol 2011;147(10):1153–1156.
- Goldstine J, van Hees R, van de Vorst D, Skountrianos G, Nichols T. Factors influencing health-related quality of life of those in the Netherlands living with an ostomy. Br J Nurs 2019;28(22):S10–S17.
- Colwell JC, Bain KA, Hansen AS, Droste W, Vendelbo G, James-Reid S. International consensus results: development of practice guidelines for assessment of peristomal body and stoma profiles, patient engagement, and patient follow-up. J Wound Ostomy Continence Nurs 2019;46(6):497–504.



