Volume 42 Number 3
WHAM evidence summary: topical turmeric for wound healing
Emily Haesler
Keywords wounds, wound healing, turmeric, curcumin, curcuma longa
For referencing Haesler E. WHAM evidence summary: topical turmeric for wound healing. WCET® Journal 2022;42(3):38-41
DOI https://doi.org/10.33235/wcet.42.3.38-41
Clinical question
What is the best available evidence for topically applied turmeric products for promoting healing in wounds?
Summary
Turmeric (Curcuma longa) is a spice harvested in India and other Asian countries that has traditionally been used to treat many ailments, including skin conditions. Although it is recognised as having anti-inflammatory, antioxidant and antiseptic effects that are beneficial to the processes of wound healing, to date, the scientific evidence on its use as a topical wound treatment is limited1–3. Level 2 evidence4 suggested turmeric washes are associated with faster healing of postpartum perineal wounds compared with management with oral antibiotic and nutritional supplements. Level 2 evidence5 also suggested that a turmeric-containing herbal oil was as effective as povidone-iodine in achieving improvements in the wound bed (including size and depth). Level 4 evidence6–9 reported use of a turmeric paste to reduce signs and symptoms in fungating wounds7, a novel turmeric-impregnated dressing to heal acute and chronic wounds6, and application of turmeric with a goal of amplifying the benefits of phototherapy for hard-to-heal wounds8,9. All these studies were small and had methodological limitations, providing insufficient support for a graded recommendation.
Clinical practice recommendations
All recommendations should be applied with consideration to the wound, the person, the health professional and the clinical context.
|
There is insufficient evidence on the effectiveness of topically applied turmeric products to make a graded recommendation on their use for promoting healing in wounds. |
Sources of evidence: search and appraisal
This summary was conducted using methods published by the Joanna Briggs Institute10–12. The summary is based on a systematic literature search combining search terms related to turmeric/curcumin/curcuma longa and wounds/wound healing. Studies reporting turmeric for management of non-wound skin conditions (e.g. psoriasis and dermatitis) were excluded. Searches were conducted in the CINAHL, PubMed® and Hinari databases and in the Cochrane Library for evidence conducted in human wounds published up to April 2022 in English. Levels of evidence for intervention studies are reported in Table 1.
Table 1. Levels of evidence for clinical studies

Background
Turmeric (C. longa) is a spice prepared from a rhizome, with curcumin being the active chemical substance3,13. It is described as having anti-inflammatory, antioxidant, antiseptic and anti-cancer effects1–3. It has been used traditionally to treat skin conditions including psoriasis, redness, erythema and pain and burning from lesions14. Laboratory studies have demonstrated the ability of curcumin to enhance wound healing by inhibiting the production of cytokines and influencing free radical behaviour, thereby reducing oxidative stress and inflammatory responses2,3,13. In animal studies, curcumin has been associated with an increase in fibroblast migration, leading to enhanced granulation tissue formation, as well as increased collagen deposition and neovascularisation. In these ways, curcumin appears to influence wound healing at the inflammatory, proliferation and remodelling stages3,13.
As a traditional treatment for wounds in India and other Asian countries, turmeric is prepared for application as a paste or wash. In Asia it has been marketed as an additive in sticking plaster15. There is an extensive body of animal-based research exploring its use to enhance the performance of wound dressings, including chitosan, alginate, collagen and polymeric experimental products2,3. However, turmeric is observed to have poor water solubility, low penetration of skin, and the active ingredients degrade rapidly, which have thus far limited its commercialisation14.
Clinical Evidence
The evidence on turmeric products applied topically to human wounds is summarised in Table 2.
Table 2. Summary of the evidence
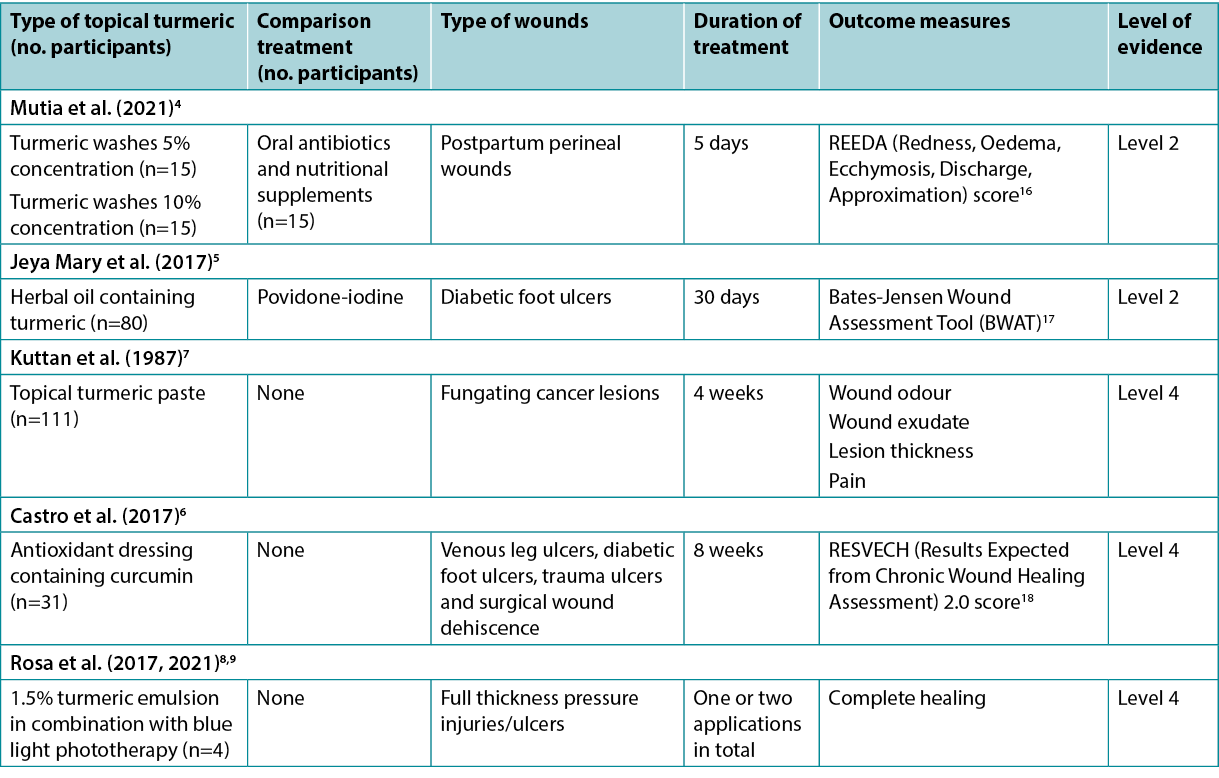
Topical turmeric washes for promoting wound healing
One quasi-experiment4 at moderate risk of bias reported the use of topical turmeric as a cleansing wash for promoting healing of perineal wounds. Postpartum women with Grade II perineal wounds were assigned to one of three intervention groups (n=15 in each group) – 5% concentration turmeric perineal washes twice daily, 10% concentration turmeric perineal washes twice daily or a control group receiving oral antibiotics and nutritional supplements. The treatment duration was 5 days for all groups. At day 5 and day 7, the turmeric perineal wash groups achieved superior outcomes compared with the control group for measures of perineal healing (redness, oedema, ecchymosis, discharge and approximation using the previously validated REEDA scale). The 5% concentration turmeric wash group had a faster rate of healing on average (5 days postpartum versus 7 days for the 10% concentration turmeric wash group versus >7 days for the control group, p<0.05)4 (Level 2).
Turmeric paste/oil preparations for promoting wound healing
A prospective study5 (n=160) at high risk of bias investigated treatment of diabetic foot ulcers over 30 days. Participants received a povidone-iodine dressing or a herbal oil dressing that contained curcumin, neem and coconut oil (prepared by heating the leaves and oils together and then straining and cooling). Evaluation was conducted at baseline, day 15 and day 30 using the Bates-Jensen Wound Assessment Tool (BWAT). Both groups showed statistically significantly better scores on all variables on the BWAT. There was minimal between-group comparison and it was unclear how many ulcers healed during the study,5 but the herbal oil was reported to be cost effective (Level 2).
One case series7 at high risk of bias explored topical application of turmeric paste to fungating cancerous lesions (n=111) of the face, breast, skin and miscellaneous anatomical locations. A 0.5% concentration curcumin paste was applied three times daily and no concomitant therapy was used. After 4 weeks of treatment, 90% of lesions exhibited reduction in malodour, 50% were less painful, 70% had a reduction in exudate, and 10% showed reduction in lesion “thickness”. One participant experienced severe adverse allergic reaction7 (Level 4).
Turmeric wound dressings for promoting wound healing
Despite the literature search identifying a large volume of research exploring experimental wound dressings utilising turmeric, only one study was identified that reported clinical outcomes for a turmeric dressing applied to human wounds. In this case series6, which was at low risk of bias, outcomes were reported for lower limb acute (n=9) and hard-to-heal (n=22) wounds treated with an antioxidant, galactomannan-based matrix dressing containing curcumin [REOXCARE by Histocell, study conducted in Spain] that was applied every 3 days. The wounds were assessed as infection-free at baseline; however, the participants had significant co-morbidities (e.g., diabetes and venous insufficiency). At 8-week follow-up, 32% of the hard-to-heal wounds and 9% of the acute wounds completely healed. Only 52% of participants completed the treatment period, but withdrawals were not related to the wound dressing6 (Level 4).
Topical turmeric in conjunction with light therapy for promoting wound healing
The literature search identified several case studies8,9 at high risk of bias that reported use of topical turmeric with the goal of amplifying the absorption of blue light applied to hard-to-heal wounds. The curcumin-enhanced phototherapy treatment was combined with low level laser therapy and a cellulose dressing. Turmeric is reported to be photosensitive, and in these case studies it was applied as an emulsion across the surface of the wound immediately prior to phototherapy to increase the efficacy of the light therapy. In one case study9 an association between curcumin-enhanced phototherapy and reduction in microorganisms in a Category/Grade 3 pressure injury/ulcer, as well as total healing in 30 days, were reported. In other case studies8 in which the same combination therapy was used, five full thickness pressure injuries/ulcers healed in 20–30 weeks (excepting one that was not healed by 45 weeks of treatment) (Level 4).
Conflicts of interest
The author declares no conflicts of interest in accordance with International Committee of Medical Journal Editors (ICMJE) standards.
About wham collaborative evidence summaries
The WHAM Collaborative evidence summaries are consistent with methodology published in Munn, Lockwood and Moola19.
Methods are outlined in resources published by the Joanna Briggs Institute10–12 and on the WHAM Collaborative website: http://WHAMwounds.com. WHAM evidence summaries undergo peer review by an international, multidisciplinary Expert Reference Group. WHAM evidence summaries provide a summary of the best available evidence on specific topics and make suggestions that can be used to inform clinical practice. Evidence contained within this summary should be evaluated by appropriately trained professionals with expertise in wound prevention and management, and the evidence should be considered in the context of the individual, the professional, the clinical setting and other relevant clinical information.
Copyright ©2021 Wound Healing and Management Collaboration, Curtin Health Innovations Research Institute, Curtin University, WA, Australia.
Resumen de evidencias de la WHAM: cúrcuma tópica para la curación de heridas
Emily Haesler
DOI: https://doi.org/10.33235/wcet.42.3.38-41
Pregunta clinica
¿Cuál es la mejor evidencia disponible sobre los productos de cúrcuma aplicados tópicamente para promover la curación de las heridas?
Resumen
La cúrcuma (Curcuma longa) es una especia cosechada en la India y otros países asiáticos que se ha utilizado tradicionalmente para tratar muchas dolencias, incluidas las de la piel. Aunque se le reconocen efectos antiinflamatorios, antioxidantes y antisépticos que son beneficiosos para los procesos de cicatrización de heridas, hasta la fecha, la evidencia científica sobre su uso como tratamiento tópico de heridas es limitada1–3. Las evidencias de nivel 24, sugieren que los lavados con cúrcuma se asocian a una curación más rápida de las heridas perineales posparto en comparación con el tratamiento con antibióticos orales y suplementos nutricionales. Las evidencias de nivel 25, también sugirieron que un aceite de hierbas que contenía cúrcuma era tan eficaz como la povidona yodada para conseguir mejoras en el lecho de la herida (incluidos el tamaño y la profundidad). Las evidencias de nivel 46–9, informaron del uso de una pasta de cúrcuma para reducir los signos y síntomas en las heridas con hongos7, un novedoso apósito impregnado de cúrcuma para curar heridas agudas y crónicas6, y la aplicación de cúrcuma con el objetivo de amplificar los beneficios de la fototerapia para las heridas de difícil curación8,9. Todos estos estudios eran pequeños y presentaban limitaciones metodológicas, por lo que no ofrecen suficiente apoyo para una recomendación graduada.
Recomendaciones para la practica clinica
Todas las recomendaciones deben aplicarse teniendo en cuenta la herida, la persona, el profesional sanitario y el contexto clínico.
|
No hay evidencias suficientes sobre la eficacia de los productos de cúrcuma aplicados tópicamente para hacer una recomendación graduada sobre su uso para promover la curación de las heridas. |
Fuentes de evidencias: busqueda y evaluacion
Este resumen se realizó utilizando los métodos publicados por el Instituto Joanna Briggs10–12. El resumen se basa en una búsqueda bibliográfica sistemática que combina términos de búsqueda relacionados con la cúrcuma/curcumina/curcuma longa y la curación de heridas. Se excluyeron los estudios que informaban sobre la cúrcuma para el tratamiento de afecciones cutáneas no relacionadas con las heridas (por ejemplo, psoriasis y dermatitis). Se realizaron búsquedas en las bases de datos CINAHL, PubMed® e Hinari y en la Biblioteca Cochrane de evidencias realizadas en heridas humanas publicadas hasta abril de 2022 en inglés. Los niveles de evidencia para los estudios de intervención se reportan en la Tabla 1.
Tabla 1. Niveles de evidencia de los estudios clínicos

Antecedentes
La cúrcuma (C. longa) es una especia preparada a partir de un rizoma, cuya sustancia química activa es la curcumina3,13. Se le atribuyen efectos antiinflamatorios, antioxidantes, antisépticos y anticancerígenos1–3. Se ha utilizado tradicionalmente para tratar afecciones cutáneas como la psoriasis, el enrojecimiento, el eritema y el dolor y el ardor de las lesiones14. Los estudios de laboratorio han demostrado la capacidad de la curcumina para mejorar la cicatrización de las heridas al inhibir la producción de citoquinas e influir en el comportamiento de los radicales libres, reduciendo así el estrés oxidativo y las respuestas inflamatorias2,3,13. En estudios con animales, la curcumina se ha asociado a un aumento de la migración de los fibroblastos, lo que conduce a una mayor formación de tejido de granulación, así como a un mayor depósito de colágeno y neovascularización. De este modo, la curcumina parece influir en la cicatrización de las heridas en las fases de inflamación, proliferación y remodelación3,13.
Como tratamiento tradicional para las heridas en la India y otros países asiáticos, la cúrcuma se prepara para su aplicación en forma de pasta o lavado. En Asia se ha comercializado como aditivo en el yeso adhesivo15. Existe un amplio conjunto de investigaciones basadas en animales que exploran su uso para mejorar el rendimiento de los apósitos para heridas, incluidos el quitosano, el alginato, el colágeno y los productos experimentales poliméricos2,3. Sin embargo, se ha observado que la cúrcuma es poco soluble en agua, penetra poco en la piel y sus principios activos se degradan rápidamente, lo que ha limitado hasta ahora su comercialización14.
Evidencia clinica
La evidencia sobre los productos de cúrcuma aplicados tópicamente a las heridas humanas se resume en la Tabla 2.
Tabla 2. Resumen de las evidencias
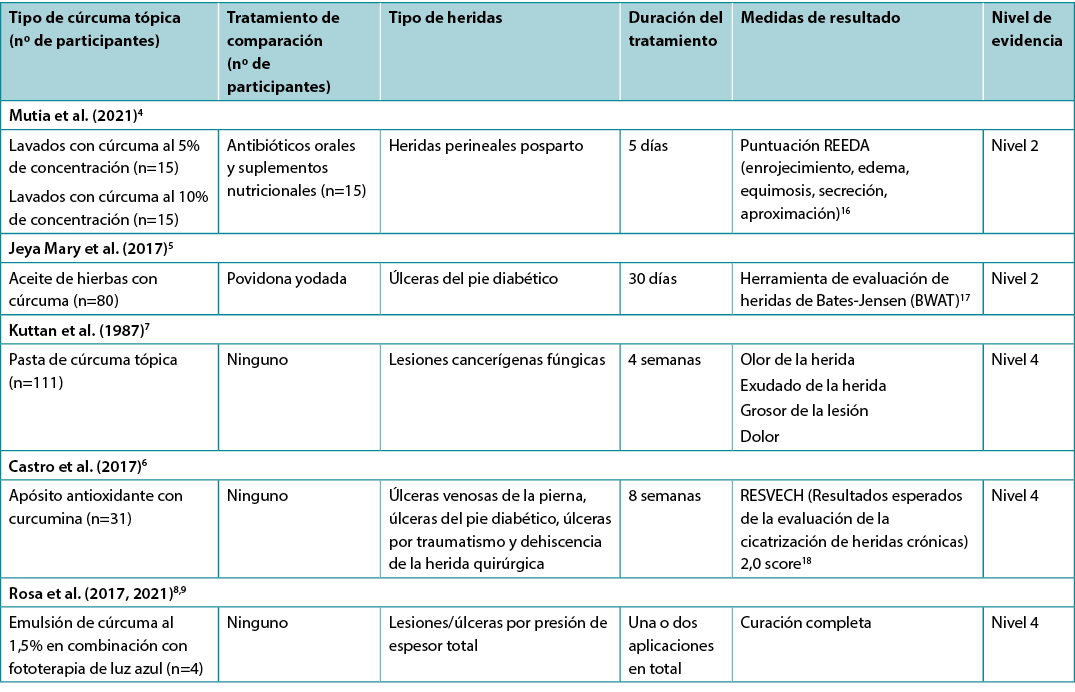
Lavados tópicos con cúrcuma para favorecer la cicatrización de las heridas
Un cuasiexperimento4 con riesgo de sesgo moderado informó del uso de la cúrcuma tópica como lavado de limpieza para promover la curación de las heridas perineales. Las mujeres posparto con heridas perineales de Grado II fueron asignadas a uno de los tres grupos de intervención (n=15 en cada grupo): lavados perineales con cúrcuma de concentración al 5% dos veces al día, lavados perineales con cúrcuma de concentración al 10% dos veces al día o un grupo de control que recibió antibióticos orales y suplementos nutricionales. La duración del tratamiento fue de 5 días para todos los grupos. En los días 5 y 7, los grupos de lavado perineal con cúrcuma obtuvieron resultados superiores a los del grupo de control en cuanto a las medidas de cicatrización perineal (enrojecimiento, edema, equimosis, secreción y aproximación mediante la escala REEDA previamente validada). El grupo de lavado con cúrcuma al 5% tuvo una tasa de curación más rápida en promedio (5 días postparto frente a 7 días para el grupo de lavado con cúrcuma al 10% frente a >7 días para el grupo de control, p<0,05)4 (Nivel 2).
Preparados de pasta/aceite de cúrcuma para favorecer la cicatrización de las heridas
Un estudio prospectivo5 (n=160) con alto riesgo de sesgo investigó el tratamiento de las úlceras del pie diabético durante 30 días. Los participantes recibieron un apósito de povidona yodada o un apósito de aceite de hierbas que contenía curcumina, neem y aceite de coco (preparado calentando las hojas y los aceites juntos y luego colando y enfriando). La evaluación se llevó a cabo en la línea de base, en el día 15 y en el día 30 utilizando la Herramienta de Evaluación de Heridas de Bates-Jensen (BWAT). Ambos grupos mostraron puntuaciones estadísticamente significativas en todas las variables del BWAT. La comparación entre grupos fue mínima y no quedó claro cuántas úlceras se curaron durante el estudio,5 pero se informó de que el aceite de hierbas era rentable (nivel 2).
Una serie de casos7 con alto riesgo de sesgo exploró la aplicación tópica de pasta de cúrcuma en lesiones cancerosas fungiformes (n=111) de la cara, la mama, la piel y diversas localizaciones anatómicas. Se aplicó una pasta de curcumina con una concentración del 0,5% tres veces al día y no se utilizó ninguna terapia concomitante. Después de 4 semanas de tratamiento, el 90% de las lesiones presentaban una reducción del mal olor, el 50% eran menos dolorosas, el 70% tenían una reducción del exudado y el 10% mostraban una reducción del "grosor" de la lesión. Un participante experimentó una reacción alérgica adversa grave7(Nivel 4).
Apósitos de cúrcuma para favorecer la cicatrización de las heridas
A pesar de que la búsqueda bibliográfica identificó un gran volumen de investigaciones que exploraban apósitos experimentales para heridas utilizando cúrcuma, sólo se identificó un estudio que informaba de los resultados clínicos de un apósito de cúrcuma aplicado a heridas humanas. En esta serie de casos6, con bajo riesgo de sesgo, se comunicaron los resultados de las heridas agudas de las extremidades inferiores (n=9) y de difícil cicatrización (n=22) tratadas con un apósito de matriz antioxidante a base de galactomanano que contenía curcumina [REOXCARE de Histocell, estudio realizado en España] que se aplicaba cada 3 días. Las heridas fueron evaluadas como libres de infección al inicio; sin embargo, los participantes tenían comorbilidades significativas (por ejemplo, diabetes e insuficiencia venosa). A las 8 semanas de seguimiento, el 32% de las heridas difíciles de curar y el 9% de las heridas agudas estaban completamente curadas. Sólo el 52% de los participantes completó el período de tratamiento, pero los abandonos no estaban relacionados con el vendaje de la herida6 (Nivel 4).
Cúrcuma tópica junto con terapia de luz para promover la curación de heridas
La búsqueda bibliográfica identificó varios estudios de casos8,9 con alto riesgo de sesgo que informaban del uso de la cúrcuma tópica con el objetivo de amplificar la absorción de la luz azul aplicada a las heridas de difícil curación. El tratamiento de fototerapia con curcumina se combinó con la terapia de láser de baja intensidad y un apósito de celulosa. Se ha informado de que la cúrcuma es fotosensible, y en estos estudios de casos se aplicó en forma de emulsión sobre la superficie de la herida inmediatamente antes de la fototerapia para aumentar la eficacia de ésta. En un estudio de caso9 se informó de una asociación entre la fototerapia potenciada con curcumina y la reducción de microorganismos en una lesión/úlcera por presión de Categoría/Grado 3, así como la curación total en 30 días. En otros estudios de casos8 en los que se utilizó la misma terapia combinada, cinco lesiones/úlceras por presión de espesor total se curaron en 20-30 semanas (excepto una que no se curó a las 45 semanas de tratamiento) (Nivel 4).
Conflictos de intereses
Los autores declaran no tener conflictos de intereses de acuerdo con las normas del Comité Internacional de Editores de Revistas Médicas (ICMJE).
Sobre los resumenes de evidencias en colaboracion de WHAM
Los resúmenes de evidencia en Colaboración WHAM son consistentes con la metodología publicada en Munn, Lockwood y Moola19.
Los métodos se describen en los recursos publicados por el Instituto Joanna Briggs10–12 y en el sitio web de la Colaboración WHAM: http://WHAMwounds.com. Los resúmenes de evidencia de la WHAM son revisados por un Grupo de Referencia de Expertos internacional y multidisciplinar. Los resúmenes de evidencia de la WHAM proporcionan un resumen de la mejor evidencia disponible sobre temas específicos y hacen sugerencias que pueden ser utilizadas para informar la práctica clínica. La evidencia contenida en este resumen debe ser evaluada por profesionales debidamente formados y con experiencia en la prevención y el tratamiento de heridas, y la evidencia debe considerarse en el contexto del individuo, el profesional, el entorno clínico y otra información clínica relevante.
Copyright ©2021 Wound Healing and Management Collaboration, Instituto de Investigación de Innovación Sanitaria de Curtin, Universidad de Curtin, WA Australia.
Author(s)
Emily Haesler
PhD Post Grad Dip Adv Nurs (Gerontics) BNurs Fellow Wounds Australia
Adjunct Professor Wound Healing and Management Collaborative, Curtin Health Innovation Research Institute, Curtin University, WA
References
- Maheshwari RK, Singh AK, Gaddipati J, Srimal RC. Multiple biological activities of curcumin: a short review. Life Sci (1973) 2006;78(18):2081–7.
- Ahangari N, Kargozar S, Ghayour-Mobarhan M, Baino F, Pasdar A, Sahebkar A, Ferns GAA, Kim HW, Mozafari M. Curcumin in tissue engineering: a traditional remedy for modern medicine. Biofactor 2019;45(2):135–51.
- Mohanty C, Sahoo SK. Curcumin and its topical formulations for wound healing applications. Drug Discov Today 2017;22(10):1582–92.
- Mutia WON, Usman AN, Jaqin N, Prihantono, Rahman L, Ahmad M. Potency of complemeter therapy to the healing process of perineal wound; turmeric (Curcuma longa Linn) Infusa. Gaceta Sanitaria 2021;35 Suppl 2:S322-S6.
- Jeya Mary A, Vaithiyanathan R, Vijayaragavan R. Effectiveness of conventional and herbal treatment on diabetic foot ulcer using Bates-Jensen Wound Assessment Tool. Int J Nurs Ed 2017;9(4):53–7.
- Castro B, Bastida FD, Segovia T, Lopez Casanova P, Soldevilla JJ, Verdu-Soriano J. The use of an antioxidant dressing on hard-to-heal wounds: a multicentre, prospective case series. J Wound Care 2017;26(12):742–50.
- Kuttan R, Sudheeran PC, Josph CD. Turmeric and curcumin as topical agents in cancer therapy. Tumori J 1987;73(1):29–31.
- Rosa LP, Silva FCD, Luz SCL, Vieira RL, Tanajura BR, Silva Gusmão AGD, de Oliveira JM, Jesus Nascimento F, Dos Santos NAC, Inada NM, Blanco KC, Carbinatto FM, Bagnato VS. Follow-up of pressure ulcer treatment with photodynamic therapy, low level laser therapy and cellulose membrane. J Wound Care 2021;30(4):304–10.
- Rosa LP, da Silva FC, Vieira RL, Tanajura BR, da Silva Gusmao AG, de Oliveira JM, Dos Santos NAC, Bagnato VS. Application of photodynamic therapy, laser therapy, and a cellulose membrane for calcaneal pressure ulcer treatment in a diabetic patient: a case report. Photodiagnosis Photodyn Ther 2017;19:235–8.
- Aromataris E, Munn Z, editors. Joanna Briggs Institute reviewer’s manual; 2017. Available from: https://reviewersmanual.joannabriggs.org/The Joanna Briggs Institute.
- Joanna Briggs Institute Levels of Evidence and Grades of Recommendation Working Party. New JBI grades of recommendation. Adelaide: Joanna Briggs Institute; 2013.
- The Joanna Briggs Institute Levels of Evidence and Grades of Recommendation Working Party. Supporting document for the Joanna Briggs Institute levels of evidence and grades of recommendation. The Joanna Briggs Institute; 2014. Available from: www.joannabriggs.org
- Akbik D, Ghadiri M, Chrzanowski W, Rohanizadeh R. Curcumin as a wound healing agent. Life Sci (1973) 2014;116(1):1–7.
- Barbalho SM, de Sousa Gonzaga HF, de Souza GA, de Alvares Goulart R, de Sousa Gonzaga ML, de Alvarez Rezende B. Dermatological effects of Curcuma species: a systematic review. Clin Exp Dermatol 2021;46(5):825–33.
- Marketing Practice. Band-aid: continuous care; 2006 Nov 28. Available from: http://marketingpractice.blogspot.com.au/2006/11/band-aid-brand-becoming-generic.html
- Alvarenga MB, Francisco AA, de Oliveira SMJV, da Silva FMB, Shimoda GT, Damiani LP. Episiotomy healing assessment: Redness, Oedema, Ecchymosis, Discharge, Approximation (REEDA) scale reliability. Rev Lat Am Enfermagem 2015;23(1):162–8.
- Bates-Jensen BM, McCreath HE, Harputlu D, Patlan A. Reliability of the Bates-Jensen wound assessment tool for pressure injury assessment: the pressure ulcer detection study. Wound Repair Regen 2019;27(4):386–95.
- Domingues EAR, Carvalho MRF, Kaizer UAO. Cross-cultural adaptation of a wound assessment instrument. Cogitare Enferm 2018;23(3):e54927.
- Munn Z, Lockwood C, Moola S. The development and use of evidence summaries for point of care information systems: a streamlined rapid review approach. Worldview Evid Based Nurs 2015;12(3):131–8.




