Volume 43 Number 4
Prevention of kinking in percutaneous tubes
Sivagame Maniya, Ma V Gonzalves, Nurashiqin B Saadan
Keywords tube care, catheter care, tube protector, percutaneous
For referencing Maniya S, Gonzalves MV & Saadan NB. Prevention of kinking in percutaneous tubes. WCET® Journal 2023; 43(4):27-31.
DOI
10.33235/wcet.43.4.27-31
Submitted 19 January 2023
Accepted 27 November 2023
Abstract
Introduction Percutaneous tubes (PTs) allow permanent or temporary drainage or relieve obstruction caused by blockages or abnormal narrowing of openings or ducts. There is risk of PT kinking due to rotation and bending of the soft tube at the distal end during movement. Despite anchoring and dressing, indentation of the tubing occurrence results in impeded flow of fluid that may lead to infection risk. Aside to discomfort and pain, patients will likely require medical intervention and longer hospital admission. An average of 9–10 cases per month of PT damage were reported in our department.
Aims To explore solutions to minimise the incidence of PT damage and reduce the occurrence of PT kinking.
Methods A quality improvement (QI) team conducted root cause analysis to identify causes for the prevention and management of PT kinking. A modified fishbone framework identified root causes and possible interventions. The number of kinking in PTs was monitored.
Results Lack of training in staff to manage PT, the absence of standardised way of dressing, and the soft material-based tube were three major causes identified. Intensive education with a training video for the nurses and a standardised method of dressing application reference guide over the PT were initiated. A non skin-irritant conformable gadget was applied to protect the PT. The incidence of PT kinking dropped within the first month of implementation of the solution.
Conclusion Patients with long-term PTs/catheters can benefit from the use of an inexpensive efficacious protector to prevent damage to their PTs.
Introduction
Percutaneous tube (PT) insertion is a minimally invasive well-established procedure in which a catheter is inserted through a skin puncture into an organ such as the kidney or liver for diagnostic and therapeutic purposes1 to allow permanent or temporary drainage of urine, bile or abscess. PT insertion also relieves obstruction caused by blockage or abnormal narrowing of the ureter or bile duct and is used to drain abscesses2. This procedure reportedly reduces morbidity and mortality compared to open surgical drainage procedures, especially in critical ill or high surgical risk patients3. Although procedural complications are uncommon, the management of PT drainage-related complications can have adverse consequences that lead to increased length of stay and associated raised healthcare costs3.
Lorenz and Thomas4 have discussed procedure-related complications and strategies to prevent or reduce these occurrences. Aside from procedural-related complications, blockage and slippage of PTs are commonly reported PT complications5,6. Further, while the soft material of the PT facilitates patient comfort, there is the risk of kinking. Rotation and bending of the PT at the distal end are most common observations on drainage PTs. Sdrales and Benumof7 defined kinking of a PT as the touching of diametrically opposite sides of the plastic catheter alone at a point of sharp curvature, observed visually. This twisting and bending of the PT may cause temporary kinking and/or permanent indentation of the tubing, resulting in the flow of fluid in the PT being impeded. PT kinking can lead to increased risk of infection and septicaemia that may require high dependency or intensive care admission. With total catheter failure, patients will require reinsertion of a new PT and treatment of potential or actual infection. Aside from experiencing additional discomfort and pain, those patients who require further medical intervention will endure a longer hospital admission.
The patency of nephrostomy PTs should be always maintained to ensure adequate flow and drainage of urine. Although care of nephrostomy PTs often focuses on proper anchoring and dressing, the PT may still twist and bend during patient movement and positioning. Complications such as kinking and prevention of PT fractures are rarely discussed or reported as being observed. Turo et al.8 reported the incidence of nephrostomy PT-related complications such as fracturing, kinking and blockage was 6.1% in 66 patients in their study. Figure 1 shows the types of kinking which are most likely to occur at the distal end of the catheter. Kinking results in twisting and bending of the PT, which will eventually fracture, tear and leak and become a portal for infection.
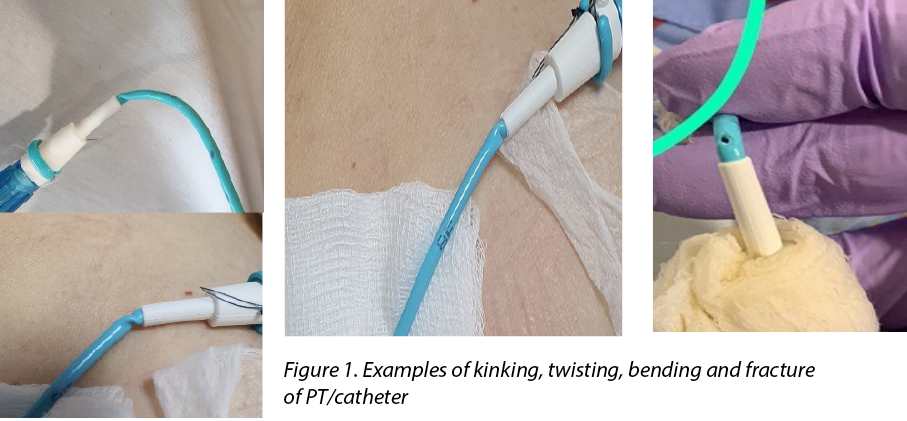
The care of the PT is a fundamental aspect of surgical nursing. Martin and Baker9 emphasised, in addition to suturing the PT in position on the skin, the importance of dressings over the exit site of nephrostomy PTs in consideration of patient comfort and prevention of infection. As the exit site for drainage can be inserted at a challenged anatomical site, body movements or positions may cause discomfort and dislodgement. Commercialised drain-specific dressings or simple gauze-tape methods can support the PT to prevent unintentional tugging and secures it over the patient’s skin9,10.
The SKATER™ drainage catheters are designed for easy insertion and patient comfort, while ensuring effective drainage flow. Within our hospital, these PTs inserted by an interventional radiologist (IR) for drainage procedures are small in diameter and flexible. Post-insertion, the ward nursing staff would keep and monitor the IR-placed dressing. Dressings over the exit sites were changed every 3 days or as per required when soaked or stained.
Although the manufacturing company claims a kink-resistance quality to the SKATER™ drainage tube, the nature of the PT’s soft material may be another contributing factor to potential twisting. An observation of PT kinking/twisting incidence over the distal end of the PT and the hub connection resulting in PT fracture, was noted in our department (Figure 2). An average of 9–10 cases per month in nephrostomy PTs, biliary and abscess drains were reported over a 3-month period. However, the authors found limited literature discussing strategies regarding the prevention of kinking in PTs.
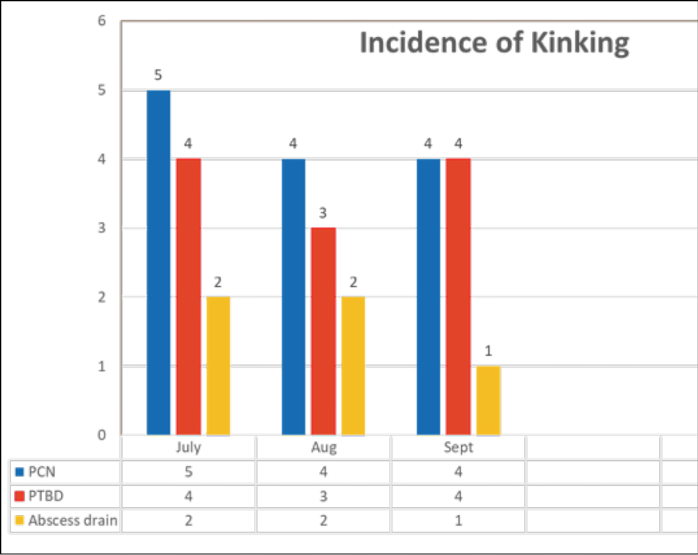
Figure 2. Incidence of kinking in PTs/catheters
A quality improvement (QI) project was embarked upon, aiming to explore solutions to minimise the incidence of PT damage and to reduce the occurrence of PT kinking in our patient population in general surgical wards of our hospital within a 6-month period.
Methods
The nursing team was formed to brainstorm possible causes and solutions. The team brainstormed the problem using a fishbone concept to identify the root causes of PT kinking. The fishbone concept or Ishikawa diagram11 is an effective authenticated framework to brainstorm potential causes of problems, narrow the root causes, mind-mapping the quality issues to focus on problem solving. As this was a QI study with no invasive patient interventions, separate ethical clearance from our hospital ethics committee was not required.
In the root cause analysis (Figure 3), the members identified three major causes of PT kinking: the lack of training and knowledge in managing PTs among staff; the absence of a standardised way of applying a protective/anchoring dressing and; the likelihood that the soft material used in PT manufacture will kink with body movement.
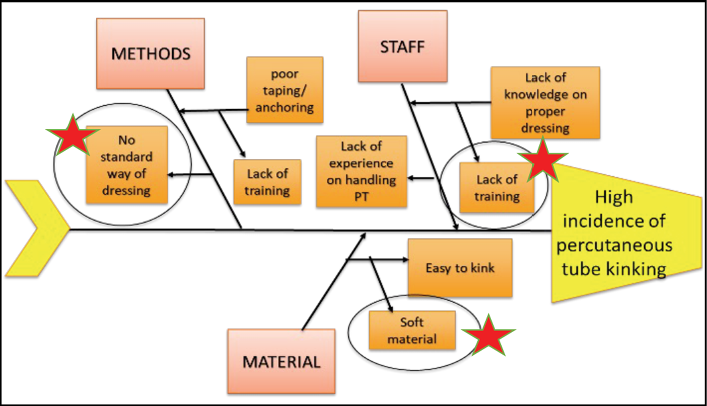
Figure 3. Root cause analysis
The pilot project was implemented in five general surgical wards over a period of 6 months. Each of the three causative problems were addressed using brainstorming strategies.
Staff lack of training in managing PTs
Proposed intervention: A training video on PT dressing steps was disseminated to the ward nurses. Following comprehensive in-service and dissemination of the training video, the nurses were surveyed on their knowledge of managing PTs (Figure 4). Responses from survey were analysed: 83.3% (n=60) answered they were still not confident in managing PTs, particularly dressing and anchoring.

Figure 4. Nurses’ survey
The QI team also developed a quick reference guide (Figure 5) as a resource for the nurses to resolve this. However, kinking of PTs was still observed.
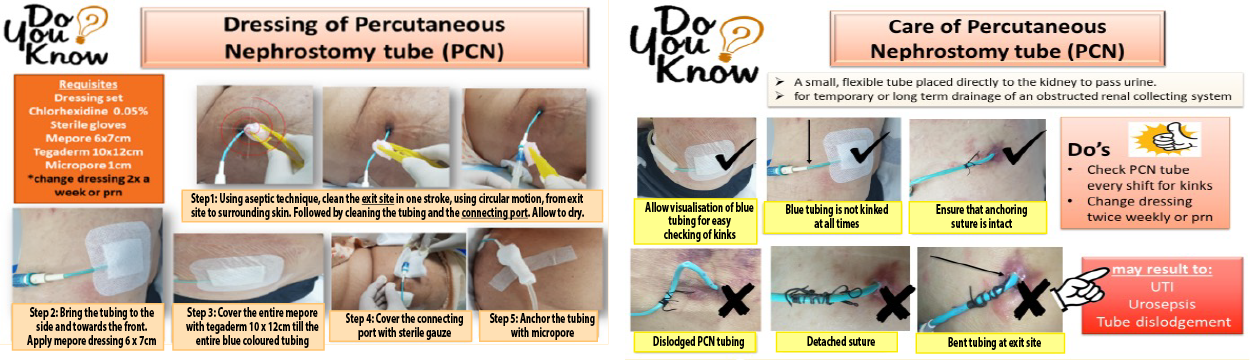
Figure 5. Nurses’ resource guide
Lack of standardised way of dressing application over the PT
Proposed intervention: different methods of dressing and anchoring were explored (Figure 6). A non-adherent island over the exit site and film dressing over the tubing (a) was applied. The second method was a large non-adherent island dressing (b) that covered both the exit site and the tubing; this was considered to stabilise the tubing. The third method was to use the commercial Grip-Lok securement device (c), which is commonly to secure urine catheters. This was applied in addition to the conventional dressing over the exit site in order to stabilise the area prone to kinking.
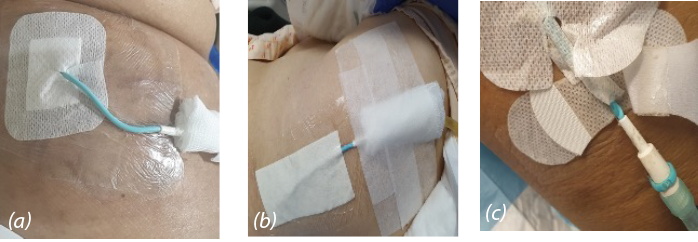
Figure 6. Dressing for anchoring
a) Non-adherent island and film dressing
b) Non-adherent island dressing
c) Grip-Lok securement device
Although the non-adherent island and film dressing were readily available, kinking of the PT persisted at the distal end of the tubing. Likewise, despite the use of the Grip-Lok securement device, twisting of the tubing was still observed. The additional cost of the Grip-Lok securement device at S$3.00 was another disadvantage to consider.
Likelihood of soft material kinking with body movement
Proposed intervention: the team proposed a PT stabiliser, an idea inspired from cable protectors that could protect the soft material tubing from kinking and twisting. The PT-protector (PTP) (Figure 7) was made with non skin-irritant thermoplastic polyurethane material; it was flexible yet durable. The conformable PTP could be removed for cleaning and reapplied. The cost of the protector is minimal at 16 cents. The infection control department was consulted to discuss options of disinfection vs sterilisation. Aligned with the Spaulding classification12, alcohol 70% can be used to disinfect the PTP before application and during each dressing change, or as deemed necessary.

Figure 7. Tube protector
Utilising the three interventions of staff training, improved standardised dressing application and PTP in conjunction with one another further education and training was conducted demonstrating the improved dressing method of management and the PTP application. The quick reference guide was revised and uploaded to the hospital education website for nurses to easily access. The effectiveness of PTP with a standardised dressing (Figure 8) in preventing kinking of PT was monitored.
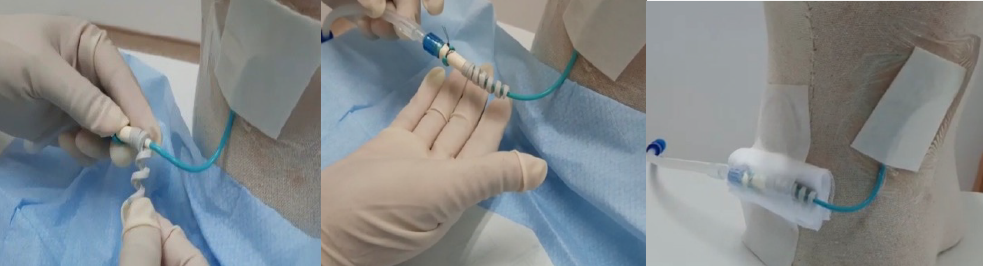
Figure 8. PTP application with standardised gauze dressing
Results
The interventions were implemented on 100 patients with PTs or drains in five surgical wards. The incidence of PT kinking in nephrostomy PTs, biliary and abscess drains significantly dropped within the first month of implementation (Figure 9). One incident of PT bending was reported on the 3rd month post-implementation which was attributed to an improper anchoring technique. Subsequently, nil numbers of kinking/ bending/twisting were observed in the next 3-month period of monitoring. The PTP device was effective in stabilising PT to prevent kinking. This initiative of PTP, together with proper anchoring and regular staff compliance audits, resulted in zero incidence of PT kinking from the month of implementation to date. At the 3-month follow-up, no primary PT infection was reported nor was any secondary infection as a result of the use of the PTP.
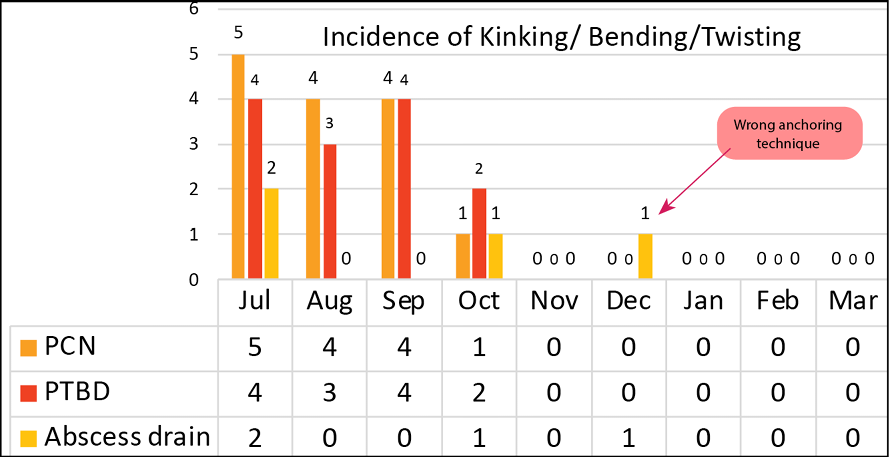
Figure 9. Effectiveness of PTP
Discussion and implications for practice
Although most of the literature2–6,8 combined major and minor complications from PT placement or procedures related such as injury to adjacent structures, severe bleeding or severe infection, we found limited publications discussing the incidence or complications arising from PT kinking as result of care of PTs. However, PT kinking can impede drainage or result in fractures or tears, leading to leakage of contents13. As these PTs are placed for a period of duration and managed in the home care environment, correct care of the PT is imperative. Furthermore, while a soft material-based tubing is ideal for patient comfort, the pliability may have a disadvantageous potential for kinking with patient movement or positioning.
Our team believe that this is a great milestone for maintaining the target of zero-harm for patients with PT. It is recommended that staff should perform regular checks for kinking over the PT site once every shift. Nurses need to be knowledgeable on what to look out for and monitor when handling patients with PTs. Nurses play a vital role in ensuring that all patients with a PT in our facility have had a PTP device and the standardised dressing applied to prevent the incidence of PT kinking. We also recommended judicious change of the PTP weekly and cleansing of the device with alcohol 70% routinely as per the Spaulding classification process.
A reference guide for nurses was also useful to elaborate the steps of applying the PTP, with the aim of reinforcing the practice. This simple guide with illustrations was used to educate and train nurses for better understanding and compliance. A copy of the reference guide was available to the nurses on the institution’s intranet. Compliance with the use of the PTP device and the standardised dressing application was also reviewed through adhoc audits and reinforcement training.
It is proposed that the incidence of PTP-related PT exit site infection can be monitored as a follow-up study to evaluate the safety and efficacy of PTP. The following potential outcomes for patients that could be measured are decreased length of stay, the need for antibiotics use, re-insertion of PTs, and avoidance of readmissions of patients discharged with PTs.
The success of this project was shared with the surgeons at the hospital’s department meeting platform. The PTP concept was subsequently considered for other types of soft material-based drainage PTs or catheters. Project outcomes were also shared at the local healthcare QI conference platform with other hospitals. The project team are also considering developing an educational video on the care of drainage catheters.
Conclusion
Subsequent follow-up monitoring of data post-implementation of the PTP device and standardisation of dressings to secure the PT reported no incidence of PT kinking or damage. This QI project benefited patients with long-term drainage PTs/catheters; the use of this inexpensive and efficacious method prevents damage to PTs or catheters that potentially leads to complications and increased duration of hospitalisation. Further, it can be assumed that there were facility and cost efficiencies from fewer infections, dressing procedures and replacements of PTs from kinking.
Conflict of Interest
The authors declare no conflicts of interest.
Funding
The authors received no funding for this study.
Prevención de dobleces de los tubos percutáneos
Sivagame Maniya, Ma V Gonzalves, Nurashiqin B Saadan
DOI: 10.33235/wcet.43.4.27-31
Resumen
Introducción Los tubos percutáneos (PT) permiten el drenaje permanente o temporal o alivian la obstrucción causada por bloqueos o estrechamientos anormales de aberturas o conductos. Existe riesgo de dobleces del PT debido a la rotación y flexión del tubo blando en el extremo distal durante el movimiento. A pesar del anclaje y el vendaje, la indentación del tubo impide el flujo de fluido, lo que puede provocar un riesgo de infección. Aparte de las molestias y el dolor, es probable que los pacientes requieran intervención médica y un ingreso hospitalario más prolongado. En nuestro departamento se notificó una media de 9-10 casos al mes de daños de PT.
Objetivos Explorar soluciones para minimizar la incidencia de daños en los PT y reducir la aparición de dobleces en los PT.
Métodos Un equipo de mejora de la calidad (QI) llevó a cabo un análisis de causa raíz para identificar las causas de la prevención y el tratamiento de dobleces del PT. Un marco de espina de pescado modificado identificó las causas profundas y las posibles intervenciones. Se controló el número de dobleces en los PT.
Resultados La falta de formación del personal para manejar los PT, la ausencia de una forma estandarizada de vendaje y la sonda basada en material blando fueron tres de las principales causas identificadas. Se inició una formación intensiva con un vídeo de formación para el personal de enfermería y una guía de referencia sobre el método estandarizado de aplicación de vendajes en el PT. Se aplicó un artilugio conformable no irritante para la piel para proteger el PT. La incidencia de dobleces en el PT disminuyó en el primer mes de aplicación de la solución.
Conclusión Los pacientes con PT/catéteres de larga duración pueden beneficiarse del uso de un protector eficaz y barato para prevenir daños en sus PT.
Introducción
La inserción de tubos percutáneos (PT) es un procedimiento mínimamente invasivo y bien establecido en el que se inserta un catéter a través de una punción cutánea en un órgano como el riñón o el hígado con fines diagnósticos y terapéuticos1 para permitir el drenaje permanente o temporal de orina, bilis o abscesos. La inserción de PT también alivia la obstrucción causada por el bloqueo o el estrechamiento anormal del uréter o el conducto biliar y se utiliza para drenar abscesos2. Según los informes, este procedimiento reduce la morbilidad y la mortalidad en comparación con los procedimientos de drenaje quirúrgico abierto, especialmente en pacientes críticos o de alto riesgo quirúrgico3. Aunque las complicaciones del procedimiento son infrecuentes, el tratamiento de las complicaciones relacionadas con el drenaje del PT puede tener consecuencias adversas que conlleven un aumento de la duración de la estancia y de los costes sanitarios asociados3.
Lorenz y Thomas4 han analizado las complicaciones relacionadas con los procedimientos y las estrategias para prevenirlas o reducirlas. Aparte de las complicaciones relacionadas con el procedimiento, la obstrucción y el deslizamiento de los PT son complicaciones de los PT notificadas con frecuencia5,6. Además, aunque el material blando del PT facilita la comodidad del paciente, existe el riesgo de dobleces. La rotación y la flexión del PT en el extremo distal son las observaciones más comunes en los PT de drenaje. Sdrales y Benumof7 definieron los dobleces de un PT como el contacto de lados diametralmente opuestos del catéter de plástico solo en un punto de curvatura pronunciada, observado visualmente. Esta torsión y curvatura del PT puede causar dobleces temporales y/o una hendidura permanente del tubo, lo que impide el flujo de fluido en el PT. Los dobleces del PT pueden provocar un mayor riesgo de infección y septicemia que puede requerir un ingreso en cuidados intensivos o de alta dependencia. Con el fracaso total del catéter, los pacientes requerirán la reinserción de un nuevo PT y el tratamiento de la infección potencial o real. Además de experimentar molestias y dolores adicionales, aquellos pacientes que requieran una intervención médica adicional soportarán un ingreso hospitalario más prolongado.
La permeabilidad de los PT de nefrostomía debe mantenerse siempre para garantizar un flujo y un drenaje adecuados de la orina. Aunque el cuidado de los PT de nefrostomía suele centrarse en un anclaje y vendaje adecuados, el PT puede torcerse y doblarse durante el movimiento y la colocación del paciente. Las complicaciones como el dobleces y la prevención de fracturas del PT rara vez se discuten o se informa de que se hayan observado. Turo et al.8 informaron de que la incidencia de complicaciones relacionadas con los PT de nefrostomía, como fracturas, dobleces y obstrucciones, fue del 6,1% en 66 pacientes de su estudio. La figura 1 muestra los tipos de dobleces más probables en el extremo distal del catéter. Los dobleces provocan la torsión y la flexión del PT, que acabará fracturándose, desgarrándose y goteando, convirtiéndose en un portal de infección.
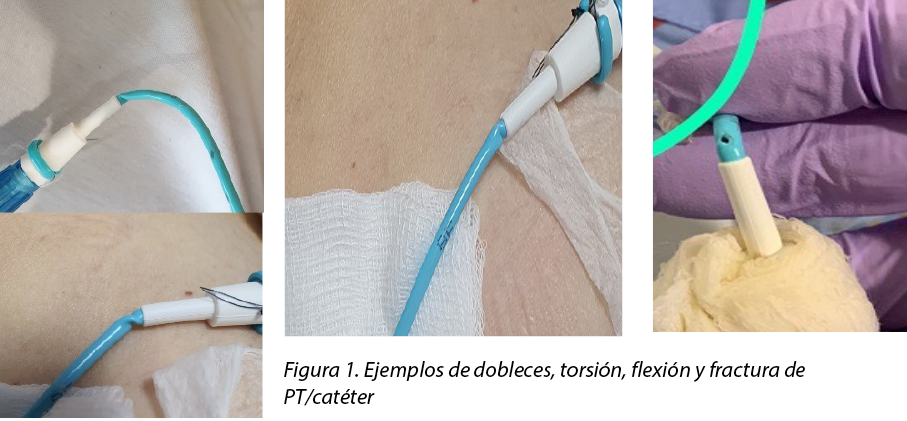
El cuidado del PT es un aspecto fundamental de la enfermería quirúrgica. Martin y Baker9 destacaron, además de la sutura del PT en posición sobre la piel, la importancia de los vendajes sobre el lugar de salida de los PT de nefrostomía en consideración a la comodidad del paciente y la prevención de infecciones. Dado que el sitio de salida para el drenaje puede insertarse en un lugar anatómico difícil, los movimientos o posiciones del cuerpo pueden causar incomodidad y desprendimiento. Los vendajes específicos para drenajes comercializados o los métodos sencillos de gasa-cinta pueden servir de apoyo al PT para evitar tirones involuntarios y asegurarlo sobre la piel del paciente9,10.
Los catéteres de drenaje SKATER™ están diseñados para facilitar la inserción y la comodidad del paciente, al tiempo que garantizan un flujo de drenaje eficaz. En nuestro hospital, estos PT insertados por un radiólogo intervencionista (IR) para procedimientos de drenaje son de pequeño diámetro y flexibles. Tras la inserción, el personal de enfermería de la sala mantendría y supervisaría el vendaje colocado por el IR. Los vendajes de los orificios de salida se cambiaron cada 3 días o según fuera necesario si estaban empapados o manchados.
Aunque la empresa fabricante afirma que el tubo de drenaje SKATER™ es resistente al dobleces, la naturaleza del material blando del PT puede ser otro factor que contribuya a la posible torsión. En nuestro departamento se observó una incidencia de dobleces/torsión del PT en el extremo distal del PT y la conexión del cubo que provocó la fractura del PT (Figura 2). Se notificó una media de 9-10 casos al mes en PT de nefrostomía, drenajes biliares y de abscesos durante un periodo de 3 meses. Sin embargo, los autores encontraron escasa bibliografía sobre estrategias de prevención de dobleces en los PT.

Figura 2. Incidencia de dobleces en PT/catéteres
Se puso en marcha un proyecto de mejora de la calidad (QI) con el objetivo de explorar soluciones para minimizar la incidencia de daños en los PT y reducir la aparición de dobleces en los PT en nuestra población de pacientes de las salas de cirugía general de nuestro hospital en un periodo de 6 meses.
Métodos
Se formó un equipo de enfermería para reflexionar sobre las posibles causas y soluciones. El equipo reflexionó sobre el problema utilizando el concepto de espina de pescado para identificar las causas fundamentales de dobleces de los PT. El concepto de espina de pescado o diagrama de Ishikawa11 es un marco eficaz y contrastado para reflexionar sobre las posibles causas de los problemas, reducir las causas subyacentes y trazar un mapa mental de las cuestiones de calidad para centrarse en la resolución de problemas. Al tratarse de un estudio de QI sin intervenciones invasivas en los pacientes, no fue necesaria la autorización del comité de ética de nuestro hospital.
En el análisis de las causas subyacentes (Figura 3), los miembros identificaron tres causas principales de dobleces de los PT: la falta de formación y conocimientos del personal en el manejo de los PT; la ausencia de una forma normalizada de aplicar un vendaje protector/de anclaje y; la probabilidad de que el material blando utilizado en la fabricación de los PT se acode con el movimiento del cuerpo.

Figura 3. Análisis de las causas
El proyecto piloto se aplicó en cinco salas de cirugía general durante un periodo de 6 meses. Cada uno de los tres problemas causantes se abordó mediante estrategias de reflexión.
Falta de formación del personal en la gestión de los PT
Intervención propuesta: Se difundió entre las enfermeras de planta un vídeo de formación sobre los pasos del vendaje PT. Tras la formación exhaustiva y la difusión del vídeo de formación, se encuestó al personal de enfermería sobre sus conocimientos en el manejo de los PT (Figura 4). Se analizaron las respuestas de la encuesta: el 83,3% (n=60) respondieron que aún no se sentían seguros en el manejo de los PT, sobre todo en el vendaje y el anclaje.

Figura 4. Encuesta a enfermeras
El equipo de QI también elaboró una guía de referencia rápida (Figura 5) como recurso para que las enfermeras pudieran resolver este problema. Sin embargo, aún se observaban dobleces en los PT.

Figura 5. Guía de recursos para enfermeras
Falta de estandarización en la aplicación de vendajes en los PT
Intervención propuesta: se exploraron diferentes métodos de vendaje y anclaje (Figura 6). Se aplicó una isla no adherente sobre el lugar de salida y un vendaje de película sobre el tubo (a). El segundo método consistía en colocar un vendaje no adherente de gran tamaño en forma de isla (b) que cubría tanto el orificio de salida como la sonda; se consideró que así se estabilizaba la sonda. El tercer método consistió en utilizar el dispositivo comercial de sujeción Grip-Lok (c), que se utiliza habitualmente para sujetar los catéteres vesicales. Esto se aplicó además del vendaje convencional sobre el lugar de salida para estabilizar la zona propensa al dobleces.

Figura 6. Vendaje para el anclaje
a) Isla no adherente y vendaje de película
b) Vendaje isla no adherente
c) Dispositivo de sujeción Grip-Lok
Aunque la isla no adherente y el vendaje de película estaban fácilmente disponibles, los dobleces del PT persistía en el extremo distal del tubo. Asimismo, a pesar del uso del dispositivo de sujeción Grip-Lok, se observó torsión del tubo. El coste adicional del dispositivo de sujeción Grip-Lok, de 3,00 dólares , fue otra desventaja a tener en cuenta.
Probabilidad de que el material blando se doble con el movimiento del cuerpo
Intervención propuesta: el equipo propuso un estabilizador PT, una idea inspirada en los protectores de cables que podrían proteger los tubos de material blando de dobleces y torsiones. El protector PT- (PTP) (Figura 7) estaba fabricado con material de poliuretano termoplástico no irritante para la piel; era flexible pero duradero. El conformable PTP podía retirarse para limpiarlo y volver a aplicarse. El coste del protector es mínimo: 16 céntimos. Se consultó al departamento de control de infecciones para discutir las opciones de desinfección frente a esterilización. De acuerdo con la clasificación de Spaulding12, puede utilizarse alcohol al 70% para desinfectar el PTP antes de su aplicación y durante cada cambio de vendaje, o cuando se considere necesario.

Figura 7. Protector de tubo
Utilizando las tres intervenciones de formación del personal, mejora de la aplicación de vendajes estandarizados y PTP conjuntamente, se impartió más educación y formación demostrando la mejora La guía de referencia rápida se revisó y se subió al sitio web de educación del hospital para que las enfermeras pudieran acceder fácilmente a ella. Se supervisó la eficacia del PTP con un vendaje estandarizado (Figura 8) para prevenir los dobleces del PT.

Figura 8. Aplicación de PTP con vendaje de gasa normalizado
Resultados
Las intervenciones se aplicaron a 100 pacientes con PT o drenajes en cinco salas quirúrgicas. La incidencia de dobleces de PT en PT de nefrostomía, drenajes biliares y de abscesos disminuyó significativamente durante el primer mes de aplicación (Figura 9). Se notificó un incidente de flexión del PT en el tercer mes posterior a la implantación, que se atribuyó a una técnica de anclaje inadecuada. Posteriormente, en el siguiente periodo de control de 3 meses no se observó ningún número de dobleces/curvaturas/torsiones. El dispositivo PTP fue eficaz para estabilizar el PT y evitar que se doblara. Esta iniciativa de PTP, junto con un anclaje adecuado y auditorías periódicas de cumplimiento por parte del personal, dio como resultado una incidencia nula de dobleces de PT desde el mes de implantación hasta la fecha. A los 3 meses de seguimiento, no se registró ninguna infección primaria por PT ni ninguna infección secundaria como consecuencia del uso del PTP.

Figura 9. Eficacia del PTP
Debate e implicaciones para la práctica
Aunque la mayor parte de la bibliografía2-6,8 combinaba las complicaciones mayores y menores derivadas de la colocación del PT o de procedimientos relacionados, como la lesión de estructuras adyacentes, la hemorragia grave o la infección grave, encontramos publicaciones limitadas en las que se hablaba de la incidencia o las complicaciones derivadas del dobleces del PT como resultado de la atención de los PT. Sin embargo, los dobleces de los PT pueden impedir el drenaje o provocar fracturas o desgarros, con la consiguiente fuga del contenido13. Dado que estos PT se colocan por un periodo de duración y se gestionan en el entorno de la atención domiciliaria, es imprescindible que reciban una atención correcta. Además, aunque un tubo de material blando es ideal para la comodidad del paciente, su flexibilidad puede tener el inconveniente de que se doble con el movimiento o la posición del paciente.
Nuestro equipo cree que se trata de un gran hito para mantener el objetivo de cero daños para los pacientes con PT. Se recomienda que el personal realice comprobaciones periódicas para ver si hay dobleces en el lugar del PT una vez cada turno. El personal de enfermería debe saber a qué atenerse y qué vigilar cuando trata a pacientes con PT. El personal de enfermería desempeña un papel fundamental a la hora de garantizar que todos los pacientes con PT en nuestro centro tengan un dispositivo PTP y se les aplique el vendaje estandarizado para evitar la incidencia de dobleces del PT. También recomendamos un cambio juicioso del PTP semanalmente y la limpieza del dispositivo con alcohol al 70% de forma rutinaria según el proceso de clasificación de Spaulding.
También resultó útil una guía de referencia para enfermeras en la que se explicaban los pasos de la aplicación del PTP, con el fin de reforzar la práctica. Esta sencilla guía con ilustraciones se utilizó para educar y formar al personal de enfermería para una mejor comprensión y cumplimiento. Las enfermeras tenían a su disposición un ejemplar de la guía de referencia en la intranet de la institución. El cumplimiento del uso del dispositivo PTP y de la aplicación estandarizada de vendajes también se revisó mediante auditorías ad hoc y formación de refuerzo.
Se propone que la incidencia de la infección del sitio de salida del PT relacionada con el PTP pueda controlarse como un estudio de seguimiento para evaluar la seguridad y la eficacia del PTP. Los siguientes resultados potenciales para los pacientes que podrían medirse son la disminución de la duración de la estancia, la necesidad de uso de antibióticos, la reinserción de PT y evitar reingresos de pacientes dados de alta con PT.
El éxito de este proyecto se compartió con los cirujanos en la plataforma de reuniones del departamento del hospital. El concepto de PTP se consideró posteriormente para otros tipos de PT o catéteres de drenaje basados en materiales blandos. Los resultados del proyecto también se compartieron con otros hospitales en la plataforma local de conferencias sobre QI de la asistencia sanitaria. El equipo del proyecto también está considerando la posibilidad de elaborar un vídeo educativo sobre el cuidado de los catéteres de drenaje.
Conclusión
El seguimiento posterior de los datos tras la implantación del dispositivo PTP y la estandarización de los vendajes para asegurar el PT no informaron de ninguna incidencia de dobleces o daños en el PT. Este proyecto QI benefició a los pacientes con PT/catéteres de drenaje a largo plazo; el uso de este método barato y eficaz evita daños en los PT o catéteres que pueden provocar complicaciones y una mayor duración de la hospitalización. Además, es de suponer que se produjeron eficiencias en las instalaciones y en los costes gracias al menor número de infecciones, procedimientos de vendaje y sustituciones de PT por dobleces.
Conflicto de intereses
Los autores declaran no tener conflictos de intereses.
Financiación
Los autores no recibieron financiación por este estudio.
Author(s)
Sivagame Maniya*
RN MN IIWCC WOCN DNP
Advanced Practice Nurse
SengKang General Hospital, Singapore
Email sivagame.maniya@skh.com.sg
Ma V Gonzalves
RN
Nurse Clinician
SengKang General Hospital, Singapore
Nurashiqin B Saadan
RN
Senior Staff Nurse
SengKang General Hospital, Singapore
* Corresponding author
References
- Wallace MJ, Chin KW, Fletcher TB, Bakal CW, Cardella JF, et al. Quality improvement guidelines for percutaneous drainage/aspiration of abscess and fluid collections. J Vasc Intervent Radiol 2010;21:431–435.
- Dagli M, Ramchandani P. Percutaneous nephrostomy: technical aspects and indications. Semin Intervent Radiol 2011;28(4):424–437. doi:10.1055/s-0031-1296085.
- Huang SY, Engstrom BI, Lungren MP, Kim CY. Management of dysfunctional catheters and tubes inserted by interventional radiology. Semin Intervent Radiol 2015;32(2):67–77. doi:10.1055/s-0035-1549371.
- Lorenz J, Thomas JL. Complications of percutaneous drainage. Semin Intervent Radiol 2006;23(2):194–204. doi:10.1055/s-2006-941450.
- Elamin EWM, Taha SM, Ahmed MEIM, Mansour MO, Mustafa G, Gismalla MDA, Elhassan MMA. Outcome and complications of percutaneous nephrostomy: single center experience. Sudan Med J 2017;53(2):69–75.
- Robert B, Yzet T, Regimbeau JM. Radiologic drainage of post-operative collections and abscesses. J Visc Surg 2013;S11–S18. doi:10.1016/j.jviscsurg.2013.05.005
- Sdrales L, Benumof JL. Prevention of kinking of a percutaneous transtracheal intravenous catheter. Anesthesiol 1995;82:288–291.
- Turo R, Horsu S, Broome J, Das S, Gulur DM. Complications of percutaneous nephrostomy in a district general hospital. Turk J Urol 2018;44(6):478–483.
- Martin R, Baker H. Nursing care and management of patients with a nephrostomy. Nurs Times 2019;115(11):40–43.
- Urology Nursing Working Group. Management of patients with nephrostomy tubes: clinical guideline and patient information templates. Chatswood, Australia: Agency for Clinical Innovation; 2013 [cited 2022 Dec 16]. Available from: http://www.aci.health.nsw.gov.au/_data/assets/pdf_file/0005/191066/ACI_Nephrostomy_Jan13.pdf
- Skrabec Jr QR. Using the Ishikawa process classification diagram for improved process control. Qual Eng 2007;3(4):517–528. doi:10.1080/08982119108918880
- Rowan NJ, Kremer T, McDonnell G. A review of Spaulding’s classification system for effective cleaning, disinfection and sterilization of reusable medical devices: viewed through a modern-day lens that will inform and enable future sustainability. Sci Total Environ 2023;878:162976. doi:10.1016/j.scitotenv.2023.162976.
- Molina H, Chan MM, Lewandowski RJ, Gab A, Riaz A. Complications of percutaneous biliary procedures. Semin Intervent Radiol 2021;38(3):364–372. doi:10.1055/s-0041-1731375



