Volume 43 Number 2
Sternal wound management in pediatric cardiac surgical patients: implementation of wound care pathways incorporating principles of wound bed preparation paradigm and early-advanced therapy
Neerod Kumar, Muhammad Shafique, Raisy Thomas, Salvacion Pangilinan Cruz, Gulnaz Tariq, Laszlo Kiraly
Keywords cardiac, Wound care, Infection, surgery, management, pediatric, interprofessional, sternum
For referencing Kumar N et al. Sternal wound management in pediatric cardiac surgical patients: implementation of wound care pathways incorporating principles of wound bed preparation paradigm and early-advanced therapy. WCET® Journal 2023;43(2): 13-23
DOI
https://doi.org/10.33235/wcet.43.2.13-23
Submitted 6 June 2022
Accepted 9 August 2022
Abstract
Objective The information on sternal wound management in children after cardiac surgery is limited. The authors formulated a pediatric sternal wound care schematic incorporating concepts of interprofessional wound care and the wound bed preparation paradigm including negative-pressure wound therapy (NPWT) and surgical techniques to expedite and streamline wound care in children.
Methods Authors assessed knowledge about sternal wound care among nurses, surgeons, intensivists, and physicians in a pediatric cardiac surgical unit regarding the latest concepts such as wound bed preparation, NERDS and STONEES criteria for wound infection, and early use of NPWT or surgery. Management pathways for superficial and deep sternal wounds and a wound progress chart were prepared and introduced in practice after education and training.
Results The cardiac surgical unit team members demonstrated a lack of knowledge about the current concepts of wound care, although this improved after education. The newly proposed management pathway/algorithm for superficial and deep sternal wounds and a wound progress assessment chart was introduced into practice. Results in 16 observed patients were encouraging, leading to complete healing and no mortality.
Conclusions Managing pediatric sternal wounds after cardiac surgery can be streamlined through incorporation of evidence-based current wound care concepts. In addition, the early introduction of advanced care techniques with appropriate surgical closure further improves outcomes. A management pathway for pediatric sternal wounds is beneficial.
Introduction
Open heart surgery is usually done through the median sternotomy. The incision is associated with exposure of the thoracic soft tissues and the sternal bone. Pediatric patients are vulnerable to postoperative incision site dehiscence or infection (deep sternal infection 0.4% to 5.1%).1,2 The risk factors are prematurity, low weight, nutrition deficiencies, low resistance, comorbid conditions, genetic abnormalities, compromise of tissue vascularity, damage related to the surgical procedure, use of cardiopulmonary bypass, and perfusion issues. In addition, complexity of the procedures, repeat surgeries, and prolonged ventilation may delay wound healing. Wound dehiscence, infection (superficial or deep), and other related issues lead to a prolonged hospital stay, frequent dressing changes, a high cost of management, and high morbidity (50%).1,3 Moreover, this may bring adverse psychological impact on patients and their families. Because the wounds do not always follow the expected course of healing, an early detection and aggressive management of treatable issues is the key to success.
So far, literature on post-surgical sternal wounds have described sternal wound issues mainly in adult populations.1,3 However, in view of the lack of standardised guidelines for the management of such complications an individualised surgical approach and institutional preference is guiding the wound management.4 The issue is complicated when surgical site infection is confused with sternal dehiscence. Dehiscence may not always be associated with infection and therefore application of concepts of wound bed preparation, NERDS (Non-healing, Exudate, Red friable tissues, Debris, Smell) and STONEES (Size increasing, Temperature, Os [probes to bone], New breakdown, Edema/erythema, Exudate, Smell) criteria and interprofessional wound care in patients with sternal wound may need to be considered.5,6 The pediatric population with sternal wounds is a vulnerable group and therefore there is need to explore possibilities of effective and standardised wound care in children. The wound bed paradigm was described in nonsurgical adult patients but authors have attempted here to utilise the information for pediatric surgical population.
Methods
Problem Identification
The authors’ institution is a tertiary referral facility performing approximately 300 heart surgeries each year. The authors explored the available sternal wounds management guidelines and pathways in the pediatric population through a literature search. This also included assessment of local practice and knowledge of the wound care among the treating teams.
The team felt that there is a need for a wound care strategy based on the latest evidence-based information that includes components of wound care paradigm, patient centered concerns and incorporation of latest techniques that provides clear guidelines and streamline sternal wound care, uniformly.
Planning and Implementation
The planning required discussion with the surgical, nursing, and intensive care team to devise a universal pathway and management protocol so that the practice of sternal wound management could be standardised. Based on the review of literature, experience, established practices in other international centers and learning from the International Interprofessional Wound Care Course (IIWCC), the authors proposed wound assessment chart (Table 1) and two enablers depicting algorithms/pathways (Figures 1 and 2). The authors believed that the sternal wound healing process can be streamlined using algorithmic treatment method for early detection of infection, assessing depth of wound and the sternal stability in combination with early use of negative-pressure wound therapy (NPWT) and surgical intervention for a favorable outcome.
Table 1. Wound progress chart: cardiac surgery
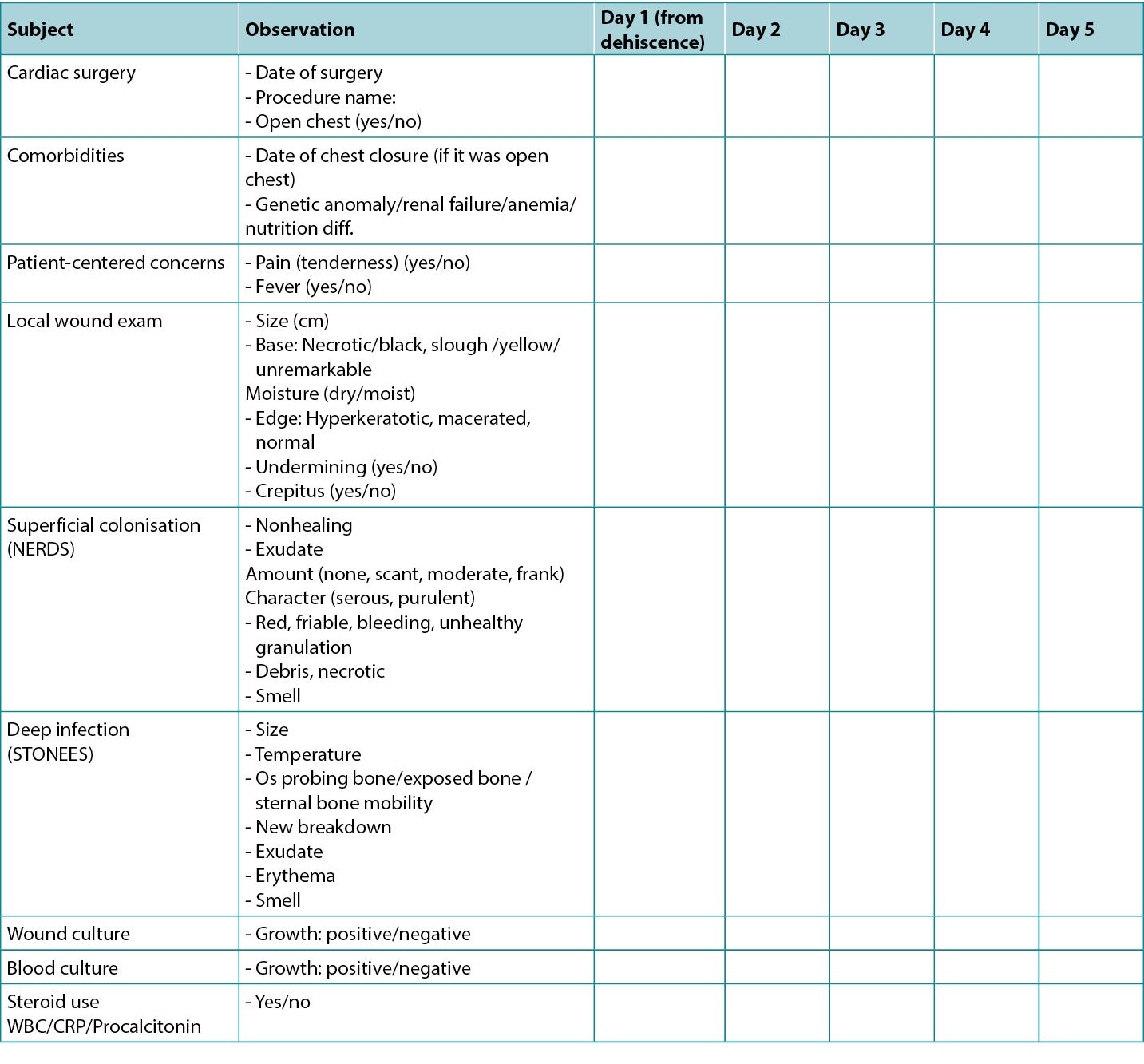
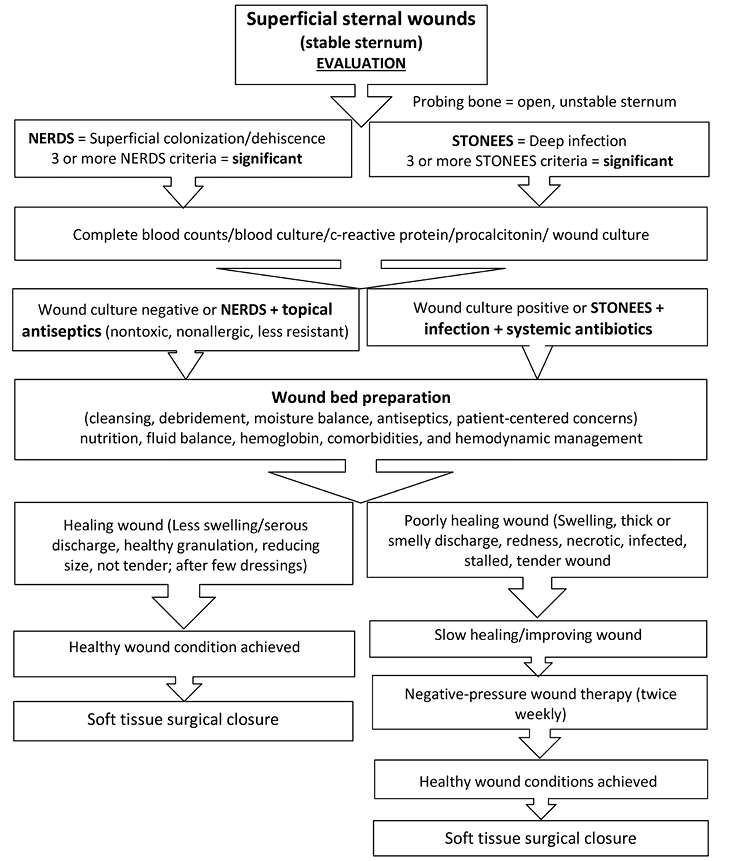
Figure 1. Superficial sternal wound management pathway
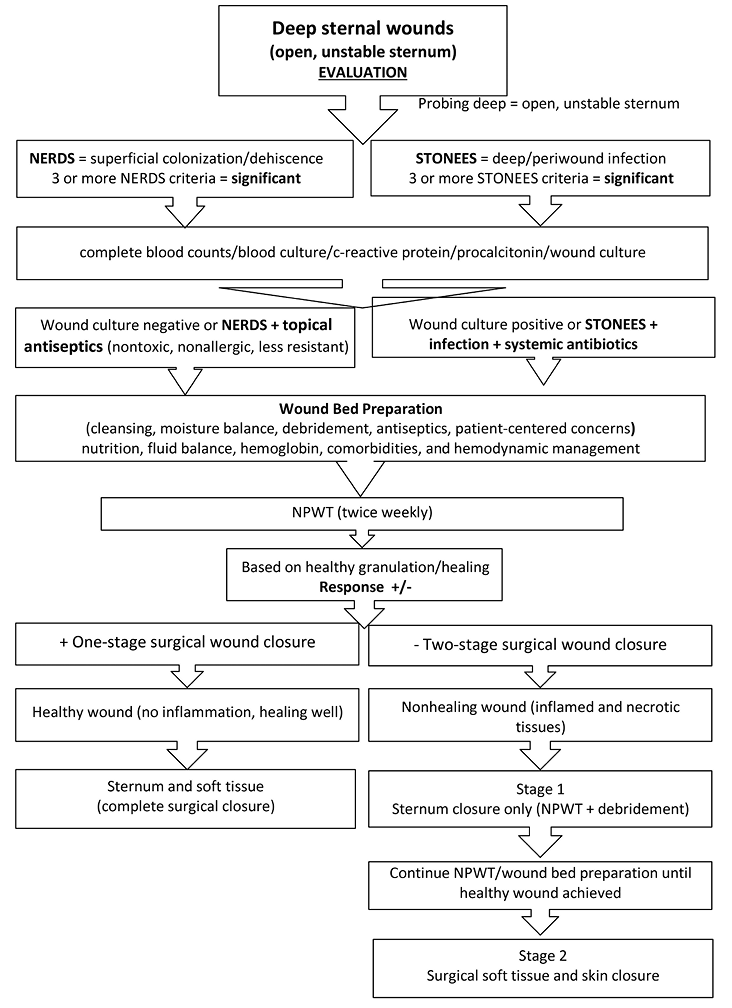
Figure 2. Deep sternal wound management pathway
Abbreviation: NPWT, negative-pressure wound therapy
Materials and Resources
Human Resources. Each member was assigned clear roles and responsibilities emphasising strong collaboration amongst each other. As per the plan, the patients were primarily assessed by the wound care nurse. The surgeon examined the patient for debridement, NPWT or closure of the wounds. The physician was responsible for comprehensive assessment of medical comorbidities. In addition, a plan of wound care, choice of dressing, antiseptics, need for antibiotics were decided by the physician and the wound care nurse. Intensive, postoperative, and critical care was provided by the intensive care staff. The primary cardiac anomaly or issues were treated by the pediatric cardiologists. Further, a dietitian managed nutrition status. Finally, any multisystemic comorbidity was managed by the respective medical or surgical discipline as and when required.
Tools Utilised
- Wound progress assessment chart (Table 1) and two enablers showing algorithms/pathways for wound management (Figures 1 and 2).
- Education: presentations/discussions within the group
- Existing medications/materials for wound care.
- Surgical procedures/equipment.
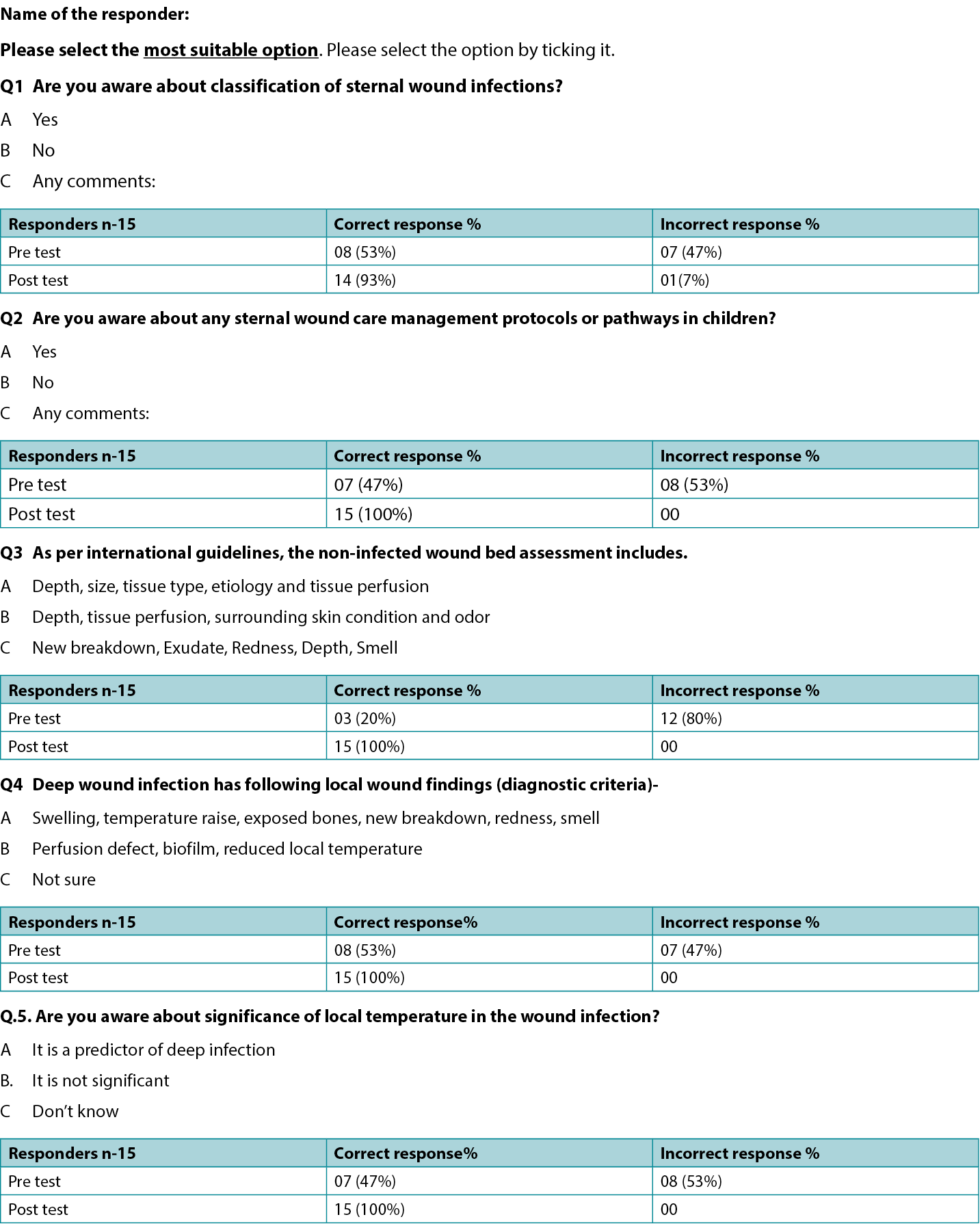
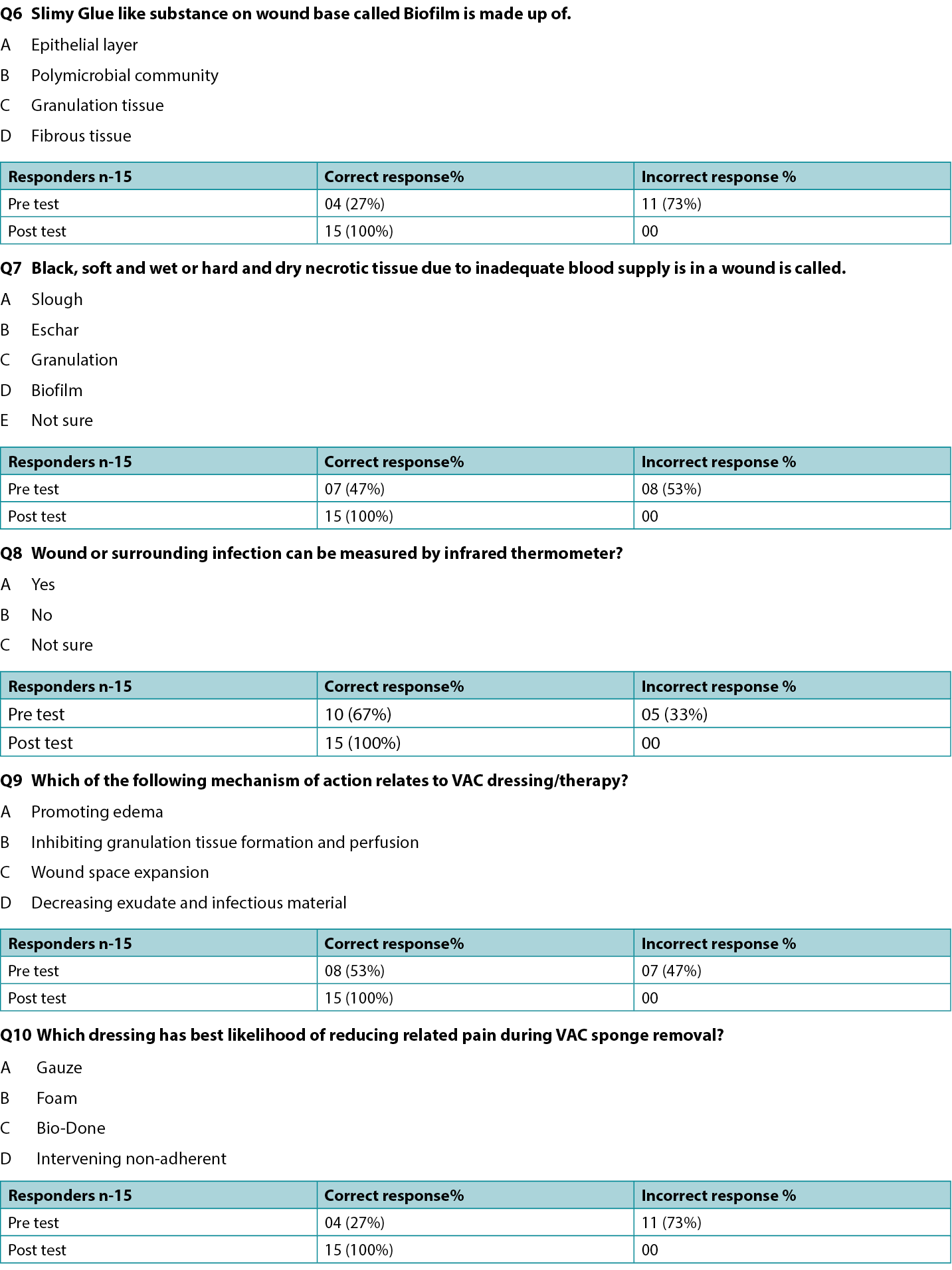
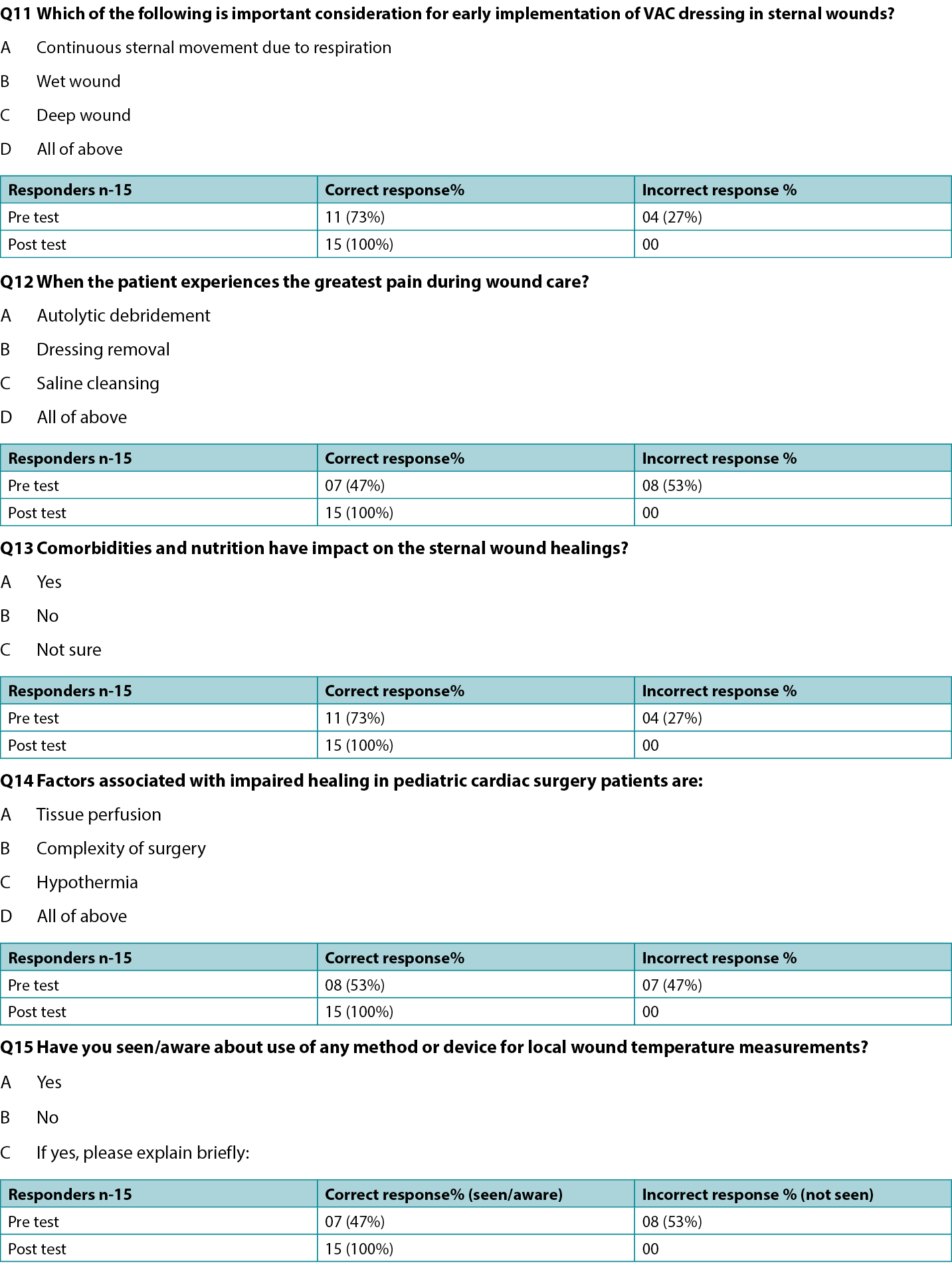
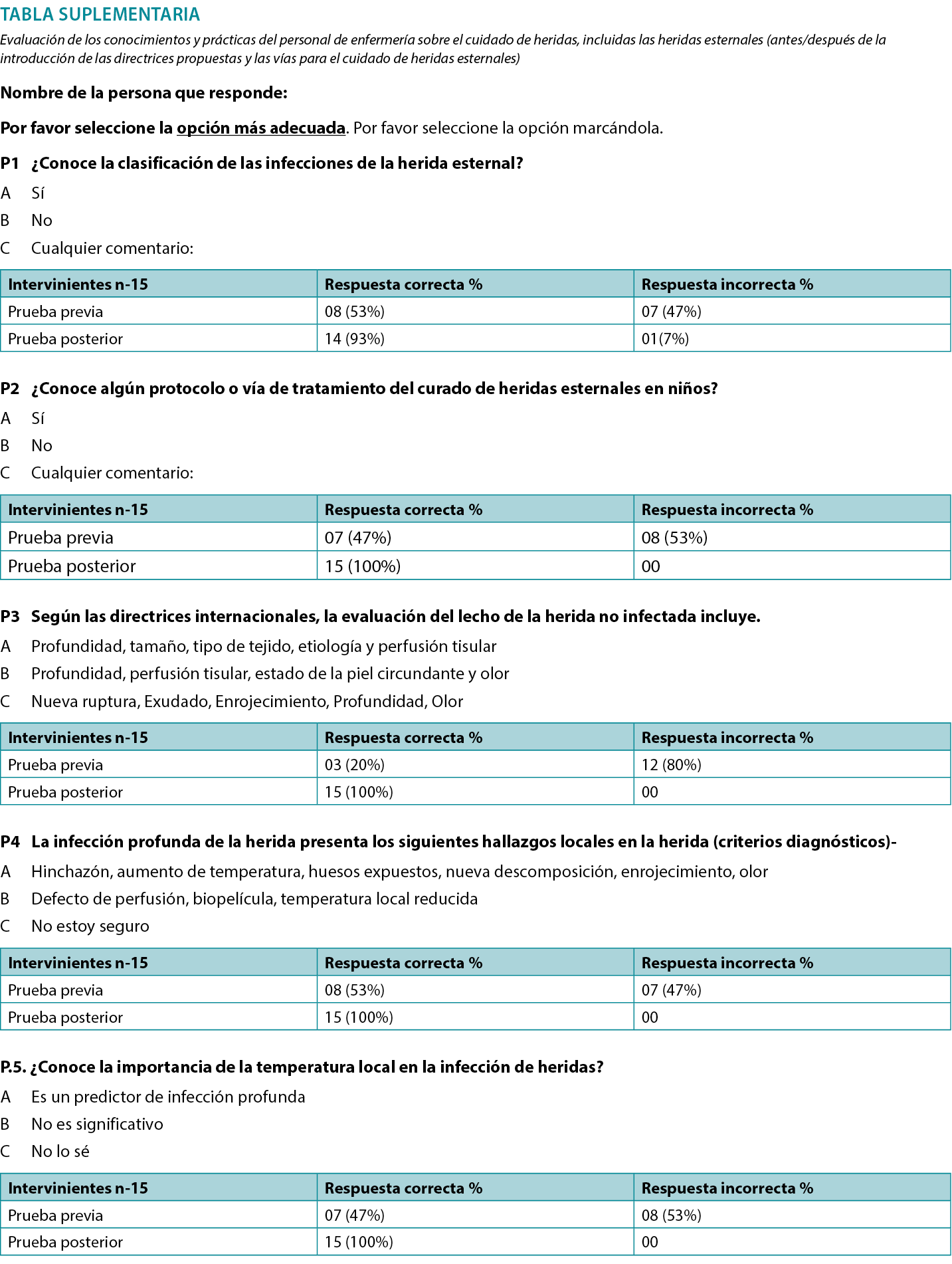
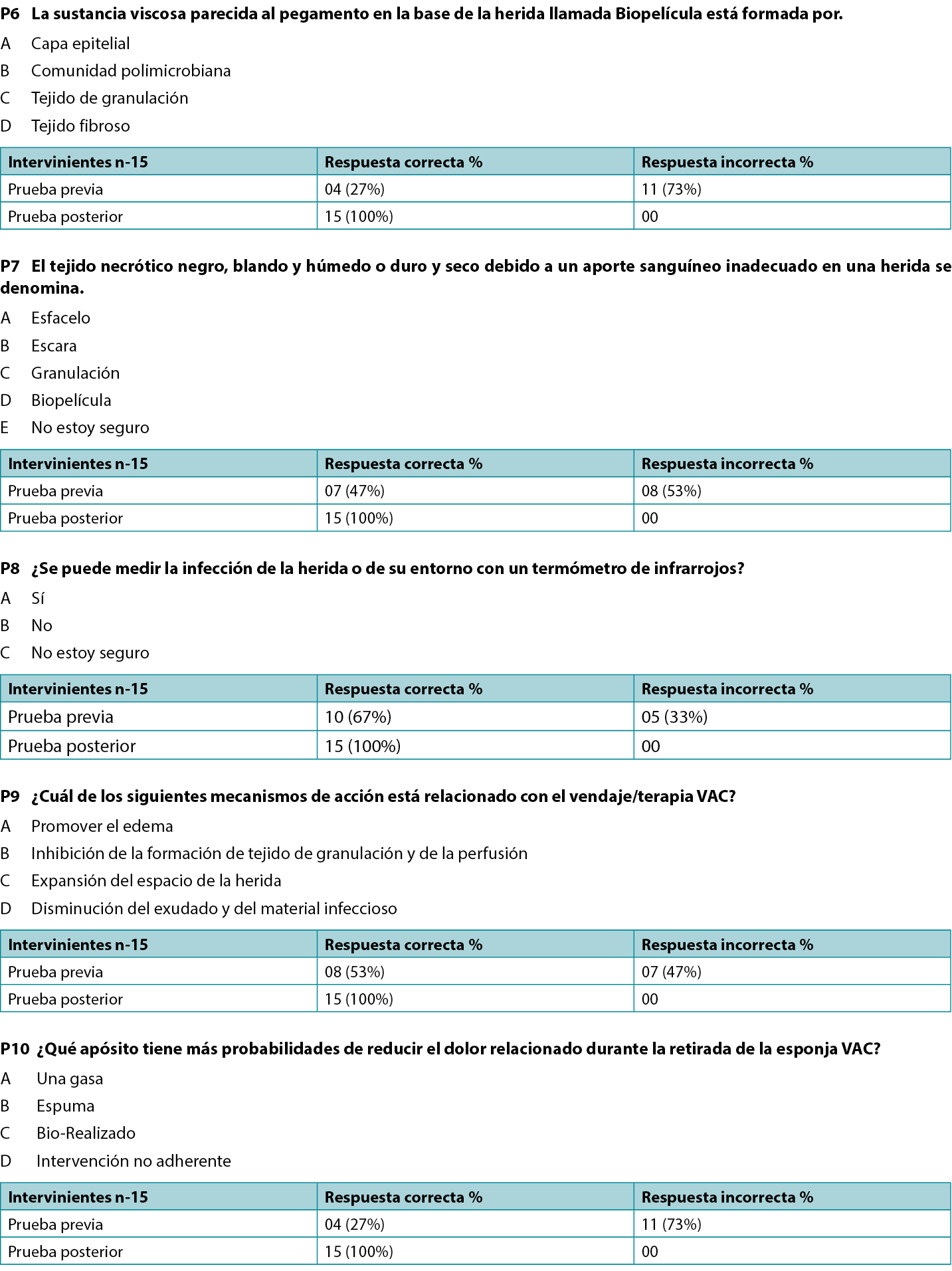
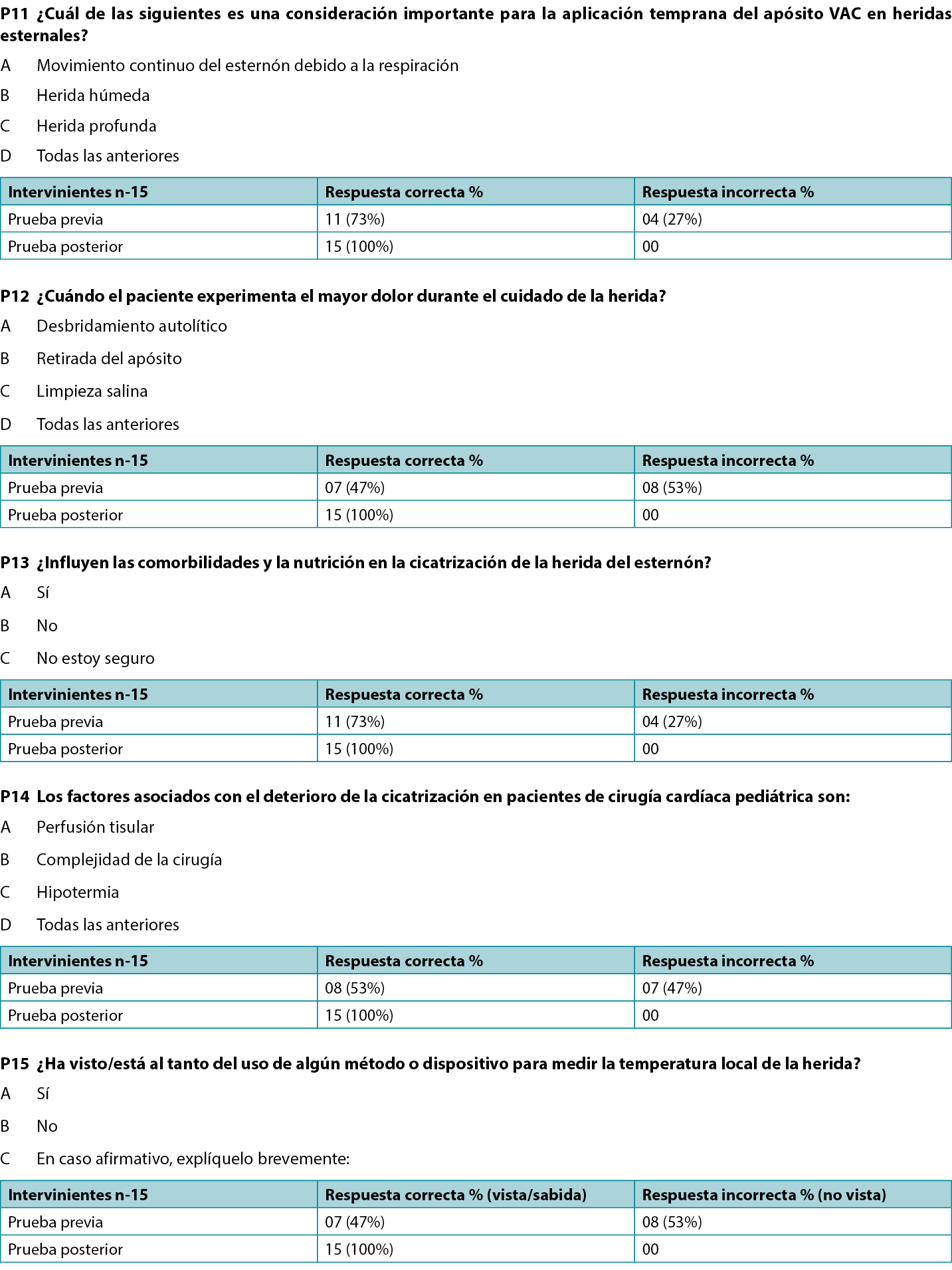
- Results of pre and post-implementation survey of the participating staff through questionnaire on existing and improved knowledge following education through lectures and group discussions (Supplemental Table, http://links.lww.com/NSW/A##).
Ethical Considerations
A written ethical approval of the study proposal was obtained from the Chief of the Pediatric Cardiac Surgery Department on behalf of the facility’s institutional review board. In addition, each patient’s parents were asked to provide written informed consents for treatment, photography, and the use of data for research and publication purposes by signing the institutional consent form, which has been kept in each patient’s file as per the hospital policy for confidentiality.
Implementation
During the IIWCC first-residential education session, the authors realised that there is often a difference in the knowledge of a specialised wound care professional and a nonspecialised cardiac surgery unit personnel. The authors realised the gap in their unit’s wound care practice resulted in inconsistent planning and decision making for the management of complex pediatric sternal wounds. Therefore, need for devising local standardised wound care guidelines based on latest evidence was strongly felt.
After discussions, it was decided to go ahead to print the final proposed pathways as an official document to be included for reference and practice. A review of literature on the sternal wound management was done in order to find an evidence-based practice to be implemented in the unit with special emphasis on wound bed preparation paradigm and NERDS/STONEES criteria for superficial colonisation and deep/periwound infection along with advanced wound care strategies.5,6 Usually, the sternal wounds are classified as per the nature of infection, depth of the wound or the time of onset from the surgery.7,8 The investigators defined the wound as superficial, if the extent of dehiscence or infection was limited to the skin or subcutaneous layer or a deep wound, where the muscle or bone was involved including mobile (unstable) sternal segments.7,8 In the authors’ opinion, the surgical management of sternal wound can be planned and managed efficiently, if the depth and the mobility of the sternum is taken into consideration early and addressed accordingly.
The wound assessment chart (Table 1) and two pathways (Figures 1 and 2) for sternal wound management were prepared. The Os (probing bone) criteria of the mnemonic STONEES was replaced by “unstable/mobile” or “completely exposed sternum” in this study. The treating unit members were assessed using a questionnaire on their existing knowledge about the wound bed preparation and pediatric sternal wound care. Education to the existing staff was provided with an emphasis on components of the wound care paradigm. A post education survey was conducted using a questionnaire to verify effectiveness and understanding of proposed wound care concepts within the team (Supplemental Table). The group started to work on the project by implementing the proposed strategies daily. Patient clinical data was recorded regularly.
Results
Process Evaluation
Our project did not require many resources because all logistics and patients were in one unit. An infrared handheld thermometer was introduced into practice, which is proven to be a cheap, easy to use, and cost effective means of detecting periwound temperature. With the available resources, it was appropriate to design a wound care assessment chart (Table 1) that incorporated NERDS/STONEES and specific clinical wound characteristics that indicate sternal wound healing progress in children.
The authors educated relevant staff about the importance of sternal wound screening as per prepared wound assessment chart and to follow the proposed superficial and deep sternal wound management pathways. With further practice and education, the whole team started following the proposed practice uniformly. A pre-implementation evaluation of existing wound care knowledge and practice was performed through a questionnaire. After education sessions, a post-implementation evaluation was performed. The evaluation results showed that majority of participants have acquired the necessary knowledge and understanding.
Once a wound dehiscence, discharge, or infection was suspected, daily progress was recorded in the wound assessment chart until a decision was made regarding type of wound care and plan to be followed as per proposed wound care algorithm.
Qualitative Outcomes
- Feedback taken from the charge nurse wound care, staff nurses and wound care team including pre and postimplementation survey.
- All were satisfied with improvement in quality of wound care. However, it would require further data to show the impact of these pathways and protocol on sternal wound management over the long term.
- Patient data related to the wound management as an example from respective group of patients in the form of photograph.
Quantitative Outcomes
The authors recruited patients from June 2020 to December 2020; a total of 16 patients were evaluated for postcardiac surgical wound issues (Table 2). Of these, four had simple wound dehiscence during the first week after surgery. Wound bed preparation was started and these superficial wounds were managed with cleansing, debridement, and dressings. The soft tissue closure was achieved in all the patients by day 12 (average). There was no mortality.
Table 2. Distribution of 16 observed cases: type of wounds and therapy
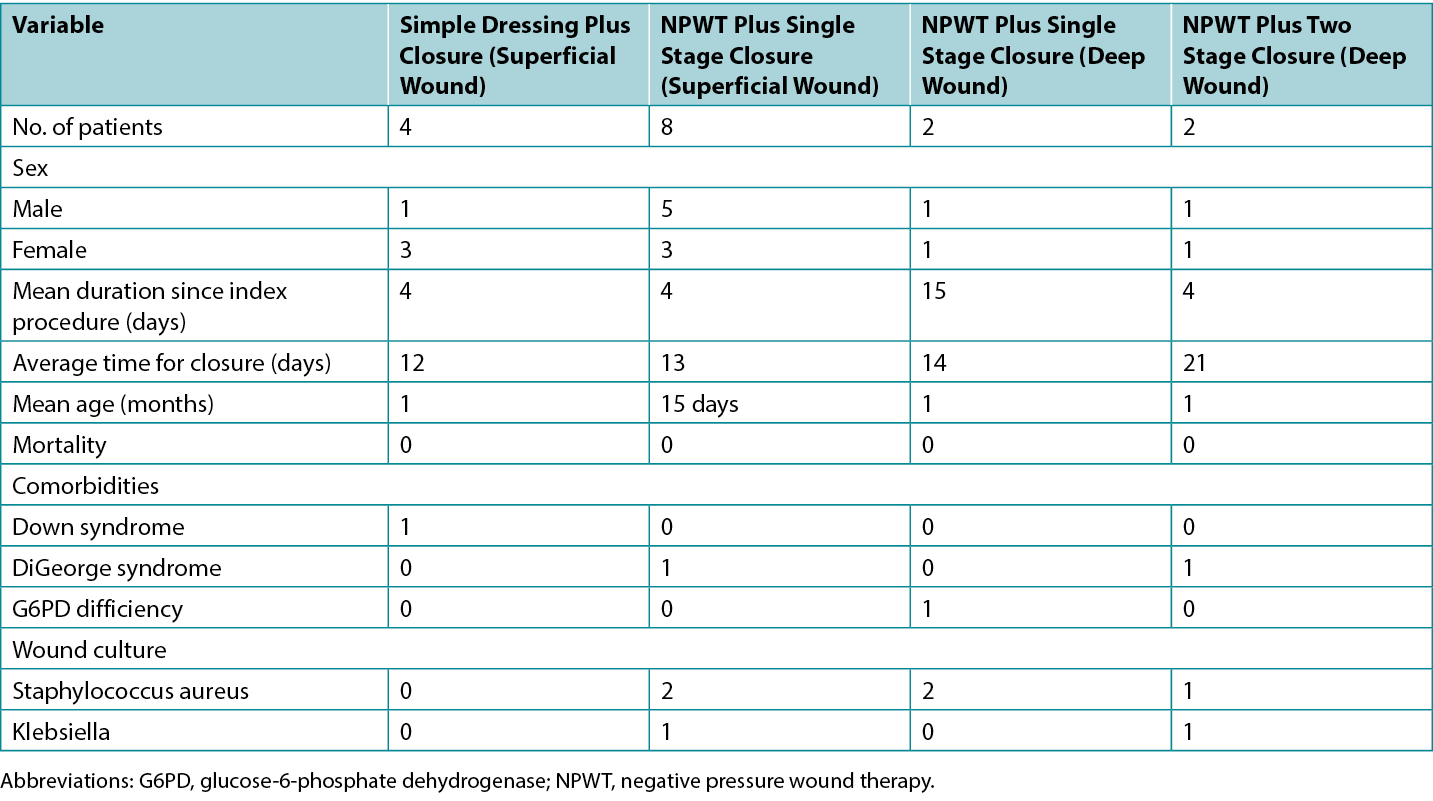
There were 8 patients with superficial wounds (stable sternum group) who developed wound gapping and seropurulent discharge 4 days after surgery (average). Wounds were explored and enlarged to clean, debride, and apply NPWT. The wound culture was positive for three patients (Staphylococcus aureus in two and Klebsiella species in one) who received antibiotics accordingly. The twice- weekly regimen of dressing change and debridement was applied resulting in single-stage closure of wound in all the patients on average 13 days from onset (Figure 3). There was no mortality.
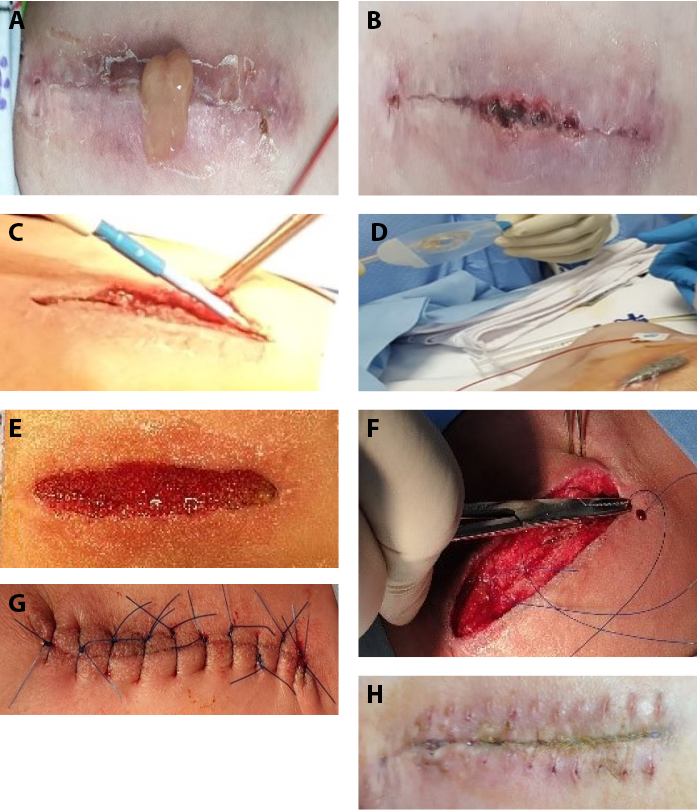
Figure 3. Superficial wound with negative-pressure wound therapy (npwt) and one-stage wound closure
A and B, 6-month-old girl with cyanotic heart disease 5 days after open heart surgery. Incision-site inflammation and abscess. C, Drainage and debridement of sterile superficial purulent collection. D, NPWT. E, Wound with healthy granulation at day 8 after NPWT. F and G, Soft-tissue closure at day 11 after NPWT. H, Day 10 after soft tissue closure and stitch removal.
Four patients were treated for deep sternal wounds where the sternum was unstable and mobile. Two patients developed sinus and swelling over the sternum 1 month after the initial operation. The remaining two developed deep infection and wound dehiscence within the first week of surgery. The wound cultures were positive for all the patients (Staphylococcus in three and Klebsiella pneumoniae in one). The wounds were explored, debrided, and after obtaining a sample for culture, NPWT was started immediately in addition to systemic antibiotics. A twice weekly regimen of dressing change with cleansing and debridement resulted in single-stage (sternum with soft tissue) closure of the wounds in two patients by the end of 2 weeks. However, two patients with deep sternal wounds (instable sternum) had poor wound healing that required sternal closure first at the end of 2 weeks and then soft tissue closure at second stage by the end of third week, after continuation of wound care with NWPT (figure 4). K pneumoniae was present in one patient. There was no mortality in this group either.
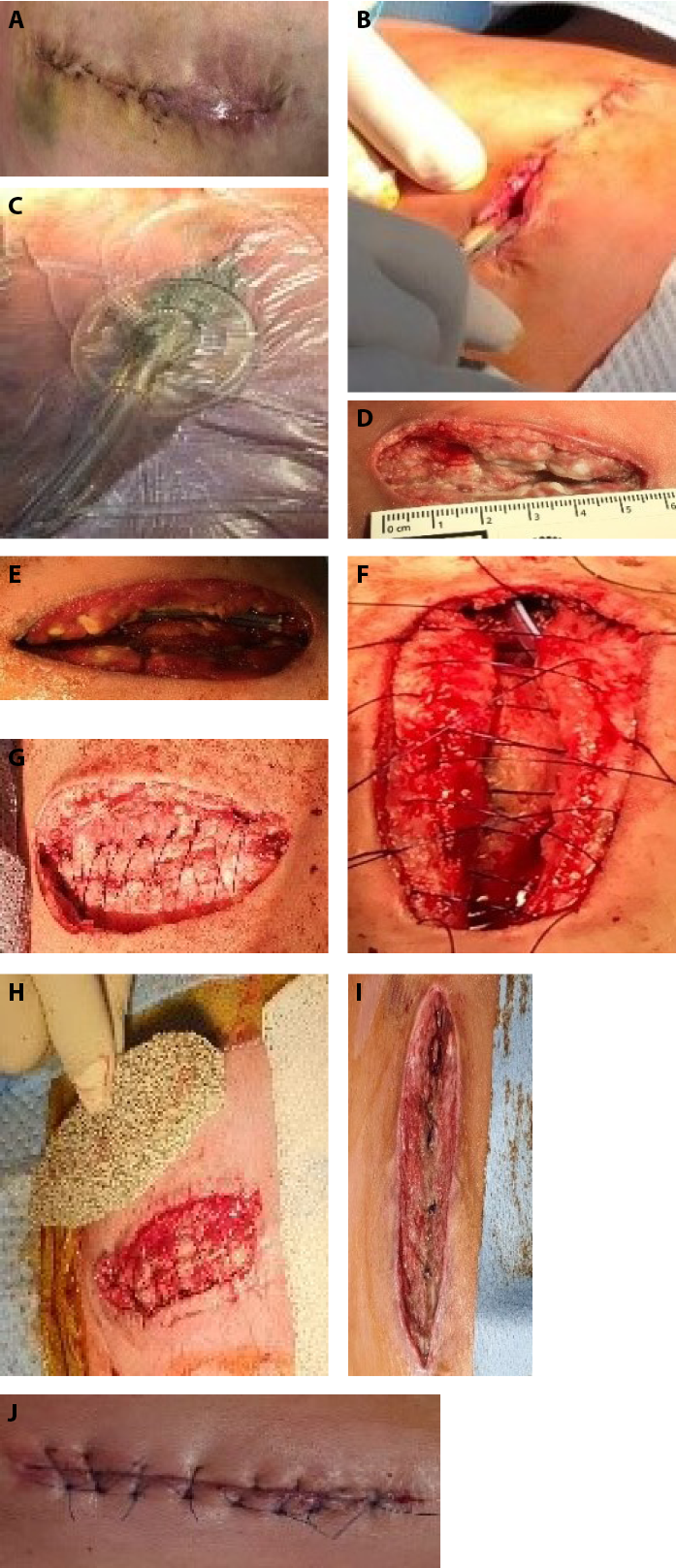
Figure 4. Deep sternal wound with two-stage closure after negative-pressure wound therapy (npwt)
A and B, Incision site inflammation/swelling and drainage and debridement on postoperative day 8. C, NPWT. D, Day 9 after debridement and NPWT. E, Day 15 after NPWT. F and G, Sternal closure (stage 1) on day 17 of NPWT. H, Continuation of NPWT on the superficial tissues. I, Healing with granulation on day 23 of NPWT. J, Stage 2 soft tissue closure.
All the patients were given pediatric intensive care treatment that includes daily fluid balance, care of comorbid conditions, anemia, nutrition and prevention of pressure injuries. In addition, they were given oxygen, analgesia, and general anesthesia during the surgical procedures. Families were educated and counselled at all crucial times.
Discussion
The best approach in dealing with sternal wound in children after cardiac surgery is prevention of infection and care of the patient as a whole, considering all clinical factors interfering with the patient care and outcomes.2 Typically, CDC guidelines are used to diagnose sternal wound infections.9 This includes duration of onset of the signs or symptoms after surgical procedure (within 30 days) and presence of pus or a positive microbial culture. In addition, presence of pain, tenderness, fever, or erythema is considered, if surgeon has to reopen the incision site due to a suspected infected swelling.9 Clinicians must be aware that in pediatric populations, initially there may be only a wound dehiscence but in due course it may be complicated by other conditions. Poor skin condition, age, prematurity, chromosomal anomalies, complex surgical procedures, repeat surgeries, and poor perfusion are some of the common causes of wound dehiscence. Therefore, an evidence-based systematic approach to wound care including the principles of wound bed preparation, advanced wound care therapy, and use of appropriate surgical techniques tailored to the patients for early recovery is ideal for vulnerable populations with a dehisced sternal wound.4
There is a lack of information in the available literature regarding optimal sternal wound management (infected or not) in the pediatric population, especially those who undergo complex cardiac surgical procedure.4 Therefore, these initial observations and proposed management strategy may be helpful in improving outcomes and encourage other surgical units to follow similar practice. In addition, in the absence of CDC criteria of surgical site infection, a wound assessment from the onset of tissue dehiscence as per validated NERDS and STONEES criteria will not only help in detecting local evidence of critical colonisation or deep infection early to halt the process by taking advantage of the methods applied in the wound bed preparation.
The most important factor in the management of sternal wounds is to prevent or identify infection. Infection is associated with high mortality, prolonged hospital stays, and high cost of the treatment.1,3,10 A cross-sectional validation study of using NERDS and STONEES to assess bacterial burden in the wounds in the adult general population concluded that any three criteria were found to provide sensitive and specific information about the amount of bacteria present in the wound when used by expert clinicians.5,6 The landmark study by Woo and Sibbald6 validated that by collating any three clinical signs exhibited in the assessed wounds, the sensitivity for NERDS increased to 73.3% (specificity 80.5) and to 90% (specificity 69.4) for STONEES. Therefore, a knowledge of NERDS and STONEES criteria is crucial during initial assessment of any sternal wound and may help in identifying critical colonisation or local infection. This component was incorporated in the proposed wound care pathways as first step to prevent or treat it at the earliest.
The authors found deficiencies in their unit regarding wound care knowledge. The systemic antibiotics were used when blood culture was positive or three STONEES criteria were present. In addition, many patients had comorbid conditions, congenital malformations, invasive procedures, or catheters during intensive care that required systemic antibiotics.
The next step included overall wound assessment considering wound bed preparation principles including patient-centered concerns. The incorporation of debridement, cleansing, and dressing materials as per the wound condition and correction of comorbidities such as pain management was addressed. This helped to stratify wounds, evaluate response to the treatment, and further plan wound management in terms of need and timing of appropriate advanced therapies.
In the last part of management pathway, the role of advanced techniques including surgical procedures was considered and implemented, which helped expedite wound healing.
The sternal area has little muscle or soft tissue cover, and so the area does not have a generous blood supply.1,2,4,9 In addition, the close proximity of bone to the skin facilitates entry of superficial infection to the deeper tissues. The area is under higher stress due to continuous respiratory movement.9 All of these factors not only make sternal wounds a difficult substrate to heal but justify the early use of advanced therapy or surgery.3 Among these strategies, NPWT has proven successful for use in pediatric cardiac surgical patients.11
Therefore, the proposed strategy recommends NPWT at an early stage to keep the area dry and relatively stable to promote healing. NPWT stimulates blood flow, granulation tissue and reduce inflammatory response. In addition, it maintains a moisture balance by countering the effect of friction and resultant inflammation. It also helps expedite rate of healing, reduces frequency of dressing, manpower and may affect hospitalisation time and cost.1,4,8,10,11 The twice weekly application of the NPWT was based on assumptions to keep the wound dry, evaluate the condition more frequently to intervene early debridement or closure and reduce the recovery time to achieve overall benefits related to the hospitalisation, cost, and logistics. In some situations, with deep infection or wet wounds, the need for dressing change may be variable and frequent.
In children, soft and friable tissues with future growth potential are limitations for implementation of invasive surgical options.1,2,4 Therefore, direct soft-tissue closure with a limited pectoralis major muscle advancement and staged sternal bone closure is recommended. The role of surgery in this decision-making was dependent upon the nature of the wound bed, presence of infection, sternal mobility, and depth of the wound. In deep wounds with an unstable sternum, the sternal closure was considered one-stage (all layers closed once healthy, healable tissue achieved). However, in case of more resistant wounds, a sternal closure was attempted as a first step to protect mediastinal tissues and provide stability. Once the superficial layer was found to be healthy, a second-stage soft tissue closure was done (two-stage closure). This staging helps to reduce wall tension and risk of further dehiscence.
In all of the patients, antibiotics were used according to the culture and sensitivity, or empirically when signs of local or systemic infection were seen. In addition, care of comorbid conditions, nutrition support, and parent counseling were also provided through an interprofessional approach.
Through proposed wound care pathways and education, the investigators not only improved the knowledge but also have introduced the wound care practice in a national center of excellence. The authors incorporated a strategy to educate and inform parents about prevention, care and management of issues related to cardiac surgery in children such as incisional pain, infection, wounds, rehabilitation, and psychological support that helps in holistic care of such patients.
Limitations
This project was limited to the introduction of wound care pathways and a change in the practice only as a first step. A small number of cases were recorded as observations or case studies. Ideally, these tools should be analysed in the long-term with larger patient populations. In addition, the role of infrared thermometry was introduced but was not used uniformly because it was a novel addition to the authors’ unit and it is difficult to compare two identical parts in the chest, unlike comparing limb temperatures. Therefore, authors compared the temperature over the sternal area and the abdominal wall as an alternative, but the reliability of these results was not evaluated.
Conclusions
The management of sternal wound after cardiac surgery in the pediatric population can be streamlined through incorporation of evidence-based guidelines and components of wound care paradigm through standardised management pathways based on interprofessional care concepts. This will help in avoiding individual preferences and practice in the treating units to compare the effectiveness and improvement in the long-term outcomes. In addition, early implementation of NPWT and appropriate use of surgical procedure expedite wound healing in children with postsurgical sternal wounds and that provide comprehensive benefit to the patient and the organisation. A long-term study is required to observe real impact of the proposed concepts and management pathways.
Acknowledgments
The authors thank Emadullah Raidullah, MD, Medical Practitioner, Internal Medicine; Atiq Ur Rehman, MD, Specialist, Internal Medicine; Ms Beji George, Staff Nurse; and the entire wound care team at their organisation for their help in patient management and preparation of the charts and manuscript. This study was conducted as a selective for the International Interprofessional Wound Care Course (IIWCC) Abu Dhabi 2021. The authors thank the faculty members of the IIWCC and their colleagues for their constructive advice, evaluation, and guidance. Supplemental digital content is available for this article. Direct URL citations appear in the printed text and are provided in the HTML and PDF versions of this article on the journal’s website (www.ASWCjournal.com).
Conflict of Interest
The authors declare no conflicts of interest.
Funding
The authors received no funding for this study.
Tratamiento de heridas esternales en pacientes pediátricos de cirugía cardiaca: aplicación de vías para el cuidado de heridas que incorporan principios del paradigma de preparación del lecho de la herida y terapia precoz-avanzada
Neerod Kumar, Muhammad Shafique, Raisy Thomas, Salvacion Pangilinan Cruz, Gulnaz Tariq, Laszlo Kiraly
DOI: https://doi.org/10.33235/wcet.43.2.13-23
Resumen
Objetivo La información sobre el tratamiento de la herida esternal en niños tras cirugía cardiaca es limitada. Los autores formularon un esquema de cuidado de heridas esternales pediátricas que incorpora conceptos de cuidado interprofesional de heridas y el paradigma de preparación del lecho de la herida, incluida la terapia de presión negativa para heridas (NPWT) y técnicas quirúrgicas para agilizar y racionalizar el cuidado de heridas en niños.
Métodos Los autores evaluaron los conocimientos sobre el cuidado de la herida esternal entre enfermeras, cirujanos, intensivistas y médicos de una unidad de cirugía cardíaca pediátrica en relación con los conceptos más recientes, como la preparación del lecho de la herida, los criterios NERDS y STONEES para la infección de la herida y el uso precoz de NPWT o cirugía. Se prepararon vías de tratamiento para las heridas superficiales y profundas del esternón y una tabla de evolución de las heridas, que se introdujeron en la práctica tras la formación.
Resultados Los miembros del equipo de la unidad de cirugía cardiaca demostraron una falta de conocimientos sobre los conceptos actuales del cuidado de heridas, aunque esto mejoró tras la formación. Se introdujo en la práctica la nueva vía/algoritmo de tratamiento propuesto para las heridas superficiales y profundas del esternón, así como una tabla de evaluación de la evolución de las heridas. Los resultados en 16 pacientes observados fueron alentadores, con curación completa y ausencia de mortalidad.
Conclusiones El tratamiento de las heridas esternales pediátricas tras una cirugía cardiaca puede agilizarse mediante la incorporación de conceptos actuales de cuidado de heridas basados en la evidencia. Además, la introducción temprana de técnicas de cuidados avanzados con un cierre quirúrgico adecuado mejora aún más los resultados. Es beneficioso disponer de una vía de tratamiento para las heridas esternales pediátricas.
Introducción
La cirugía a corazón abierto suele realizarse a través de la esternotomía media. La incisión se asocia a la exposición de los tejidos blandos torácicos y del esternón. Los pacientes pediátricos son vulnerables a la dehiscencia o infección postoperatoria del lugar de la incisión (infección esternal profunda del 0,4% al 5,1%).1,2 Los factores de riesgo son la prematuridad, el bajo peso, las deficiencias nutricionales, la baja resistencia, las afecciones comórbidas, las anomalías genéticas, el compromiso de la vascularidad tisular, los daños relacionados con el procedimiento quirúrgico, el uso de bypass cardiopulmonar y los problemas de perfusión. Además, la complejidad de los procedimientos, las cirugías repetidas y la ventilación prolongada pueden retrasar la cicatrización de las heridas. La dehiscencia de la herida, la infección (superficial o profunda) y otros problemas relacionados provocan una estancia hospitalaria prolongada, frecuentes cambios de apósito, un elevado coste de tratamiento y una alta morbilidad (50%).1,3 Además, esto puede acarrear un impacto psicológico adverso en los pacientes y sus familias. Dado que las heridas no siempre siguen el curso esperado de cicatrización, una detección precoz y una gestión agresiva de los problemas tratables son la clave del éxito.
Hasta ahora, la bibliografía sobre heridas esternales posquirúrgicas ha descrito problemas de heridas esternales principalmente en poblaciones adultas.1,3 Sin embargo, en vista de la falta de directrices estandarizadas para el tratamiento de dichas complicaciones, el tratamiento de las heridas se rige por un enfoque quirúrgico individualizado y por las preferencias institucionales.4 La cuestión se complica cuando la infección del sitio quirúrgico se confunde con la dehiscencia esternal. La dehiscencia puede no estar siempre asociada a infección y, por tanto, puede ser necesario considerar la aplicación de conceptos de preparación del lecho de la herida, criterios NERDS (No cicatriza, Exudado, Tejidos rojos friables, Residuos, Olor) y STONEES (Aumento de tamaño, Temperatura, Os [sondas al hueso], Nueva rotura, Edema/eritema, Exudado, Olor) y cuidados interprofesionales de heridas en pacientes con herida esternal.5,6 La población pediátrica con heridas esternales es un grupo vulnerable y, por tanto, es necesario explorar las posibilidades de un cuidado de heridas eficaz y estandarizado en niños. El paradigma del lecho de la herida se describió en pacientes adultos no quirúrgicos, pero los autores han intentado aquí utilizar la información para la población quirúrgica pediátrica.
Métodos
Identificación del problema
La institución de los autores es un centro de referencia terciario en el que se realizan unas 300 intervenciones cardíacas al año. Los autores exploraron las directrices y vías disponibles para el tratamiento de las heridas esternales en la población pediátrica mediante una búsqueda bibliográfica. Esto también incluía la evaluación de la práctica local y el conocimiento del cuidado de heridas entre los equipos tratantes.
El equipo consideró que es necesaria una estrategia de cuidado de heridas basada en la información más reciente basada en pruebas que incluyan componentes del paradigma de cuidado de heridas, preocupaciones centradas en el paciente e incorporación de las últimas técnicas que proporcionen directrices claras y racionalicen el cuidado de heridas esternales, de manera uniforme.
Planificación y ejecución
La planificación requirió un debate con el equipo quirúrgico, de enfermería y de cuidados intensivos para diseñar una vía universal y un protocolo de tratamiento que permitiera estandarizar la práctica del tratamiento de la herida esternal. Basándose en la revisión de la literatura, la experiencia, las prácticas establecidas en otros centros internacionales y lo aprendido en el Curso Internacional Interprofesional de Cuidados de Heridas (IIWCC), los autores propusieron una tabla de evaluación de heridas (Tabla 1) y dos facilitadores que representan algoritmos/vías (Figuras 1 y 2). Los autores creían que el proceso de cicatrización de la herida esternal puede agilizarse utilizando un método de tratamiento algorítmico para la detección precoz de la infección, la evaluación de la profundidad de la herida y la estabilidad esternal en combinación con el uso precoz de la terapia de presión negativa para heridas (NPWT) y la intervención quirúrgica para obtener un resultado favorable.
Tabla 1. Tabla de evolución de las heridas: cirugía cardíaca
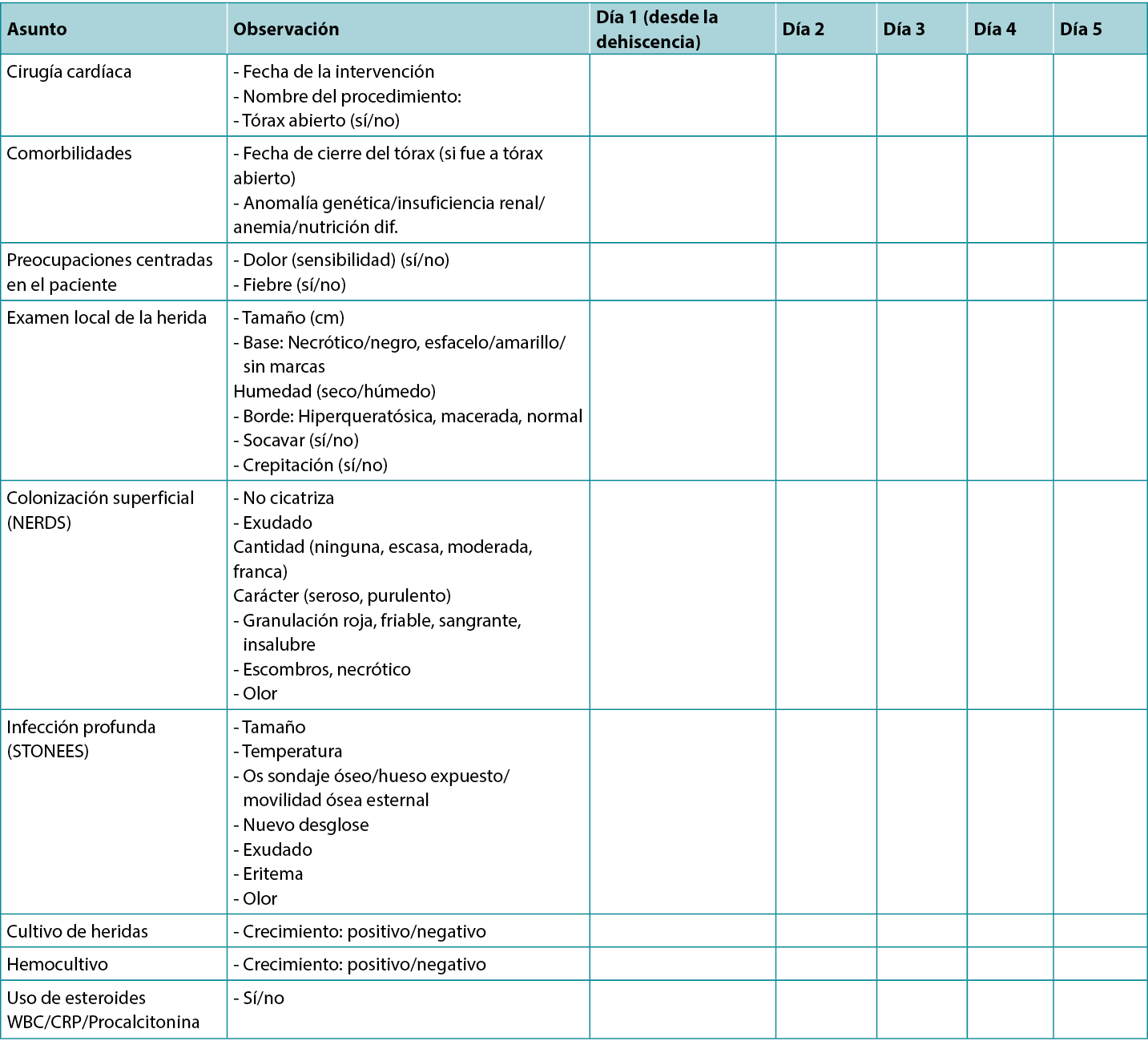
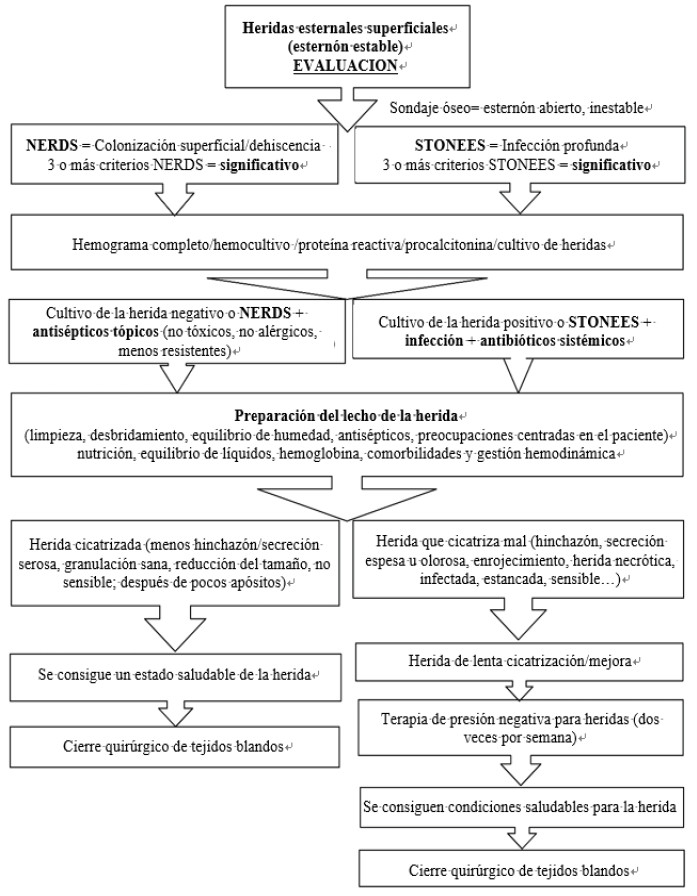
Figura 1. Vía de tratamiento de la herida esternal superficial
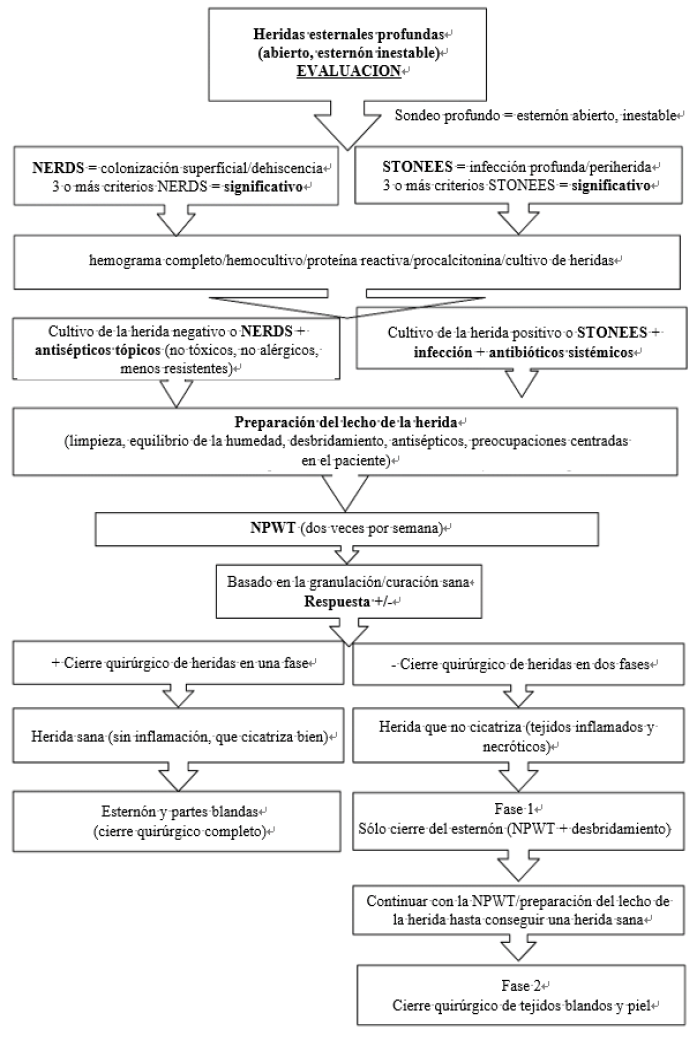
Figura 2. Vía de tratamiento de la herida esternal profunda
Abreviatura: NPWT, terapia de presión negativa para heridas
Materiales y recursos
Recursos Humanos. A cada miembro se le asignaron funciones y responsabilidades claras, haciendo hincapié en una estrecha colaboración entre todos. De acuerdo con el plan, los pacientes fueron evaluados principalmente por la enfermera especializada en cuidado de heridas. El cirujano examinó al paciente para realizar un desbridamiento, NPWT o cierre de las heridas. El médico era responsable de la evaluación exhaustiva de las comorbilidades médicas. Además, el plan de cuidado de la herida, la elección del apósito, los antisépticos y la necesidad de antibióticos fueron decididos por el médico y la enfermera de cuidado de heridas. Los cuidados intensivos, postoperatorios y críticos corrieron a cargo del personal de cuidados intensivos. Las anomalías o problemas cardíacos primarios fueron tratados por los cardiólogos pediátricos. Además, un dietista controlaba el estado nutricional. Por último, cualquier comorbilidad multisistémica fue tratada por la disciplina médica o quirúrgica respectiva según y cuando fuera necesario.
Herramientas utilizadas
- Tabla de evaluación de la evolución de las heridas (Tabla 1) y dos facilitadores que muestran algoritmos/vías para el tratamiento de heridas (Figuras 1 y 2).
- Educación: presentaciones/debates dentro del grupo
- Medicamentos/materiales existentes para el cuidado de heridas.
- Procedimientos quirúrgicos/equipos.
- Resultados de la encuesta previa y posterior a la aplicación realizada al personal participante mediante cuestionario sobre los conocimientos existentes y mejorados tras la formación a través de conferencias y debates en grupo (Tabla suplementaria, http://links.lww.com/NSW/A##).
Consideraciones éticas
Se obtuvo una aprobación ética por escrito de la propuesta de estudio por parte del jefe del Departamento de Cirugía Cardiaca Pediátrica en nombre de la junta de revisión institucional del centro. Además, se pidió a los padres de cada paciente que dieran su consentimiento informado por escrito para el tratamiento, la toma de fotografías y el uso de datos con fines de investigación y publicación firmando el formulario de consentimiento institucional, que se ha conservado en el expediente de cada paciente según la política de confidencialidad del hospital.
Aplicación
Durante la primera sesión educativa residencial del IIWCC, los autores se dieron cuenta de que a menudo existe una diferencia entre los conocimientos de un profesional especializado en el cuidado de heridas y los de un personal no especializado de una unidad de cirugía cardíaca. Los autores se dieron cuenta de que el vacío existente en la práctica de tratamiento de cuidado de heridas de su unidad se traducía en una planificación y toma de decisiones incoherentes para el tratamiento de heridas esternales pediátricas complejas. Por lo tanto, se hizo patente la necesidad de elaborar directrices locales estandarizadas para el cuidado de heridas basadas en las pruebas más recientes.
Tras los debates, se decidió seguir adelante e imprimir la propuesta final de vías como documento oficial que se incluirá como referencia y práctica. Se llevó a cabo una revisión de la literatura sobre el tratamiento de heridas esternales con el fin de encontrar una práctica basada en la evidencia que pudiera aplicarse en la unidad, haciendo especial hincapié en el paradigma de preparación del lecho de la herida y los criterios NERDS/STONEES para la colonización superficial y la infección profunda/periherida, junto con estrategias avanzadas de cuidado de heridas.5,6 Normalmente, las heridas esternales se clasifican según la naturaleza de la infección, la profundidad de la herida o el momento de aparición desde la cirugía.7,8 Los investigadores definieron la herida como superficial, si el grado de dehiscencia o infección se limitaba a la piel o a la capa subcutánea, o profunda, si afectaba al músculo o al hueso, incluidos los segmentos móviles (inestables) del esternón.7,8 En opinión de los autores, el tratamiento quirúrgico de la herida del esternón puede planificarse y gestionarse eficazmente si se tiene en cuenta la profundidad y la movilidad del esternón en una fase temprana y se aborda en consecuencia.
Se prepararon la tabla de evaluación de la herida (Tabla 1) y dos vías (Figuras 1 y 2) para el tratamiento de la herida esternal. El criterio Os (Sondaje óseo) de la nemotecnia STONEES se sustituyó por “inestable/móvil” o “esternón completamente expuesto” en este estudio. Los miembros de la unidad de tratamiento fueron evaluados mediante un cuestionario sobre sus conocimientos existentes acerca de la preparación del lecho de la herida y el cuidado de heridas esternales pediátricas. Se impartió formación al personal existente, haciendo hincapié en los componentes del paradigma del cuidado de heridas. Se realizó una encuesta posterior a la formación mediante un cuestionario para verificar la eficacia y la comprensión de los conceptos propuestos sobre el cuidado de heridas dentro del equipo (Tabla suplementaria). El grupo empezó a trabajar en el proyecto aplicando diariamente las estrategias propuestas. Los datos clínicos de los pacientes se registraron periódicamente.
Resultados
Evaluación del proceso
Nuestro proyecto no requería muchos recursos porque toda la logística y los pacientes estaban en una unidad. Se introdujo en la práctica un termómetro de mano por infrarrojos, que ha demostrado ser un medio barato, fácil de usar y rentable de detectar la temperatura peri-herida. Con los recursos disponibles, resultó apropiado diseñar una tabla de evaluación del cuidado de heridas (Tabla 1) que incorporara NERDS/STONEES y características clínicas específicas de las heridas que indican el progreso de la cicatrización de heridas esternales en niños.
Los autores instruyeron al personal pertinente sobre la importancia del cribado de heridas esternales según la tabla de evaluación de heridas preparada y de seguir las vías de tratamiento de heridas esternales superficiales y profundas propuestas. Con más práctica y formación, todo el equipo empezó a seguir uniformemente la práctica propuesta. Se realizó una evaluación previa a la aplicación de los conocimientos y prácticas existentes en materia de cuidado de heridas mediante un cuestionario. Tras las sesiones educativas, se realizó una evaluación posterior a la aplicación. Los resultados de la evaluación mostraron que la mayoría de los participantes habían adquirido los conocimientos y la comprensión necesarios.
Una vez que se sospechó una dehiscencia, secreción o infección de la herida, se registraron los progresos diarios en la tabla de evaluación de la herida hasta que se tomó una decisión sobre el tipo de cuidado de la herida y el plan a seguir según el algoritmo de cuidado de heridas propuesto.
Resultados cualitativos
- Comentarios de la enfermera responsable de cuidados de heridas, del personal de enfermería y del equipo de cuidados de heridas, incluida una encuesta previa y posterior a la implantación.
- Todos estaban satisfechos con la mejora de la calidad de los cuidados de las heridas. Sin embargo, se necesitarían más datos para demostrar el impacto de estas vías y protocolo en el tratamiento de la herida esternal a largo plazo.
- Datos del paciente relacionados con el tratamiento de la herida como ejemplo del grupo respectivo de pacientes en forma de fotografía.
Resultados cuantitativos
Los autores reclutaron pacientes desde junio de 2020 hasta diciembre de 2020; un total de 16 pacientes fueron evaluados por problemas de heridas quirúrgicas postcardiacas (Tabla 2). De ellos, cuatro presentaron dehiscencia simple de la herida durante la primera semana tras la intervención. Se inició la preparación del lecho de la herida y estas heridas superficiales se trataron con limpieza, desbridamiento y apósitos. El cierre de los tejidos blandos se consiguió en todos los pacientes en el día 12 (media). No hubo mortalidad.
Tabla 2. Distribución de los 16 casos observados: tipo de heridas y terapia
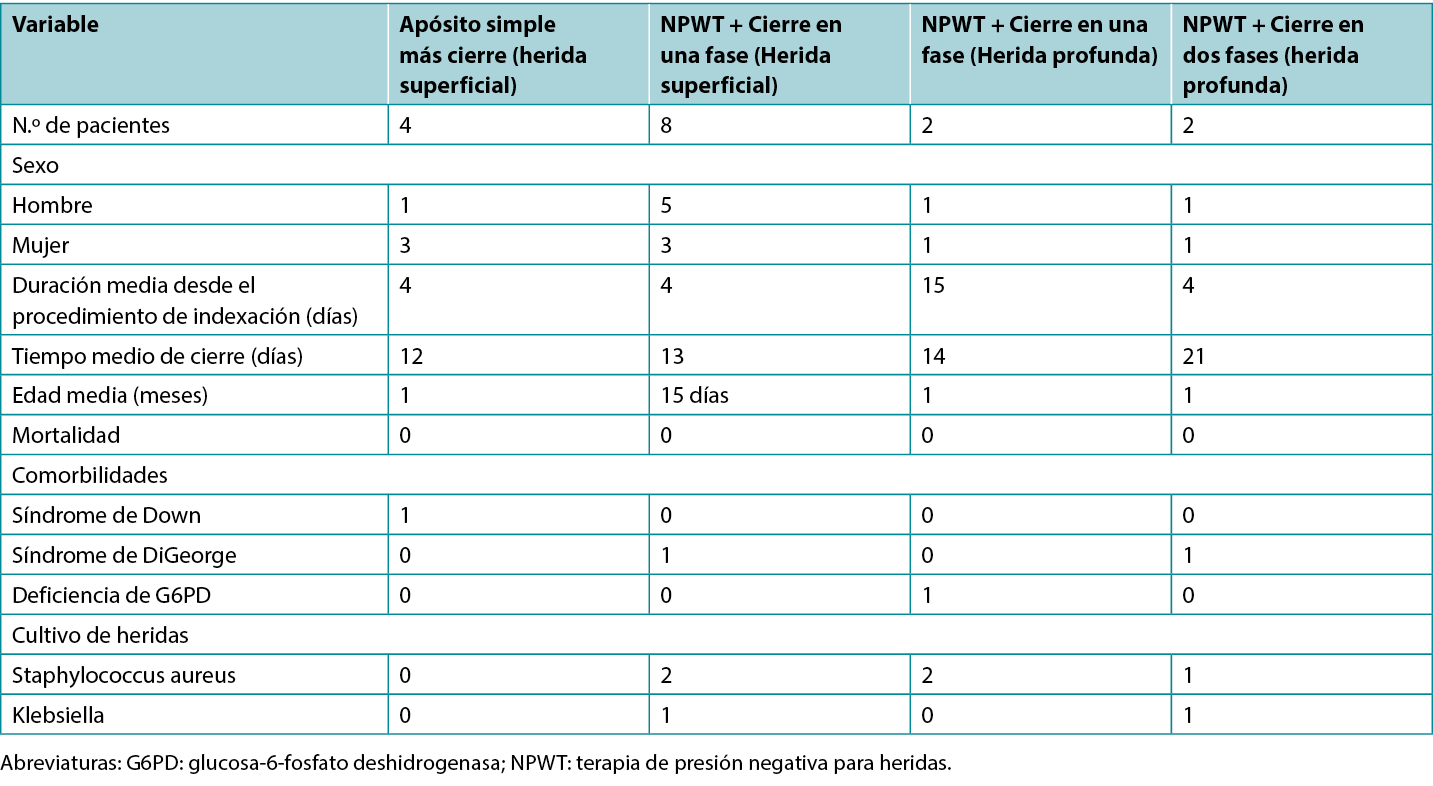
Hubo 8 pacientes con heridas superficiales (grupo del esternón estable) que desarrollaron lagunas en la herida y secreción seropurulenta 4 días después de la intervención (media). Se exploraron y ampliaron las heridas para limpiarlas, desbridarlas y aplicar NPWT. El cultivo de la herida fue positivo en tres pacientes (Staphylococcus aureus en dos y especies de Klebsiella en uno), que recibieron los antibióticos correspondientes. Se aplicó un régimen de cambio de apósito y desbridamiento dos veces por semana, que dio como resultado el cierre de la herida en una sola fase en todos los pacientes en una media de 13 días desde el inicio (Figura 3). No hubo mortalidad.

Figura 3. Herida superficial con terapia de presión negativa para heridas (NPWT) y cierre de la herida en una fase
A y B, niña de 6 meses con cardiopatía cianótica 5 días después de cirugía a corazón abierto. Inflamación y absceso en el lugar de la incisión. C, Drenaje y desbridamiento de colección purulenta superficial estéril. D, NPWT. E, Herida con granulación sana en el día 8 después de la NPWT. F y G, Cierre de los tejidos blandos el día 11 después de la NPWT. H, Día 10 tras el cierre de los tejidos blandos y la retirada de los puntos.
Cuatro pacientes fueron tratados por heridas esternales profundas en las que el esternón era inestable y móvil. Dos pacientes desarrollaron sinusitis e inflamación sobre el esternón 1 mes después de la operación inicial. Los dos restantes desarrollaron infección profunda y dehiscencia de la herida en la primera semana de la intervención. Los cultivos de la herida fueron positivos en todos los pacientes (Staphylococcus en tres y Klebsiella pneumoniae en uno). Se exploraron las heridas, se desbridaron y, tras obtener una muestra para cultivo, se inició inmediatamente la NPWT, además de antibióticos sistémicos. Un régimen de cambio de apósitos dos veces por semana con limpieza y desbridamiento dio como resultado el cierre en una sola fase (esternón con tejido blando) de las heridas en dos pacientes al cabo de 2 semanas. Sin embargo, dos pacientes con heridas esternales profundas (esternón inestable) tuvieron una mala cicatrización de la herida que requirió primero el cierre del esternón al cabo de 2 semanas y después el cierre del tejido blando en segunda fase al final de la tercera semana, tras continuar el cuidado de la herida con NWPT (figura 4). K pneumoniae estaba presente en un paciente. Tampoco hubo mortalidad en este grupo.

Figura 4. Herida esternal profunda con cierre en dos tiempos tras terapia de presión negativa para heridas (NPWT)
A y B, Inflamación/hinchazón de la zona de la incisión y drenaje y desbridamiento en el día postoperatorio 8. C, NPWT. D, Día 9 tras desbridamiento y NPWT. E, Día 15 después de la NPWT. F y G, Cierre esternal (fase 1) en el día 17 de la NPWT. H, Continuación de la NPWT en los tejidos superficiales. I, Cicatrización con granulación en el día 23 de la NPWT. J, Cierre de tejidos blandos en fase 2.
Todos los pacientes recibieron tratamiento de cuidados intensivos pediátricos que incluye el equilibrio diario de líquidos, el cuidado de las afecciones comórbidas, la anemia, la nutrición y la prevención de lesiones por presión. Además, se les administró oxígeno, analgesia y anestesia general durante los procedimientos quirúrgicos. Se educó y asesoró a las familias en todos los momentos cruciales.
Discusion
El mejor enfoque para tratar la herida esternal en niños tras una intervención quirúrgica cardiaca es la prevención de la infección y el cuidado del paciente en su conjunto, teniendo en cuenta todos los factores clínicos que interfieren en el cuidado y los resultados del paciente.2 Normalmente, se utilizan las directrices de CDC para diagnosticar las infecciones de la herida esternal.9 Esto incluye la duración de la aparición de los signos o síntomas tras la intervención quirúrgica (en un plazo de 30 días) y la presencia de pus o un cultivo microbiano positivo. Además, se tiene en cuenta la presencia de dolor, sensibilidad, fiebre o eritema, si el cirujano tiene que reabrir el lugar de la incisión debido a una supuesta inflamación infectada.9 Los médicos deben ser conscientes de que, en las poblaciones pediátricas, inicialmente puede haber sólo una dehiscencia de la herida, pero a su debido tiempo puede complicarse con otras afecciones. El mal estado de la piel, la edad, la prematuridad, las anomalías cromosómicas, las intervenciones quirúrgicas complejas, las cirugías repetidas y la mala perfusión son algunas de las causas comunes de la dehiscencia de heridas. Por lo tanto, un enfoque sistemático basado en la evidencia para el cuidado de heridas que incluya los principios de la preparación del lecho de la herida, la terapia avanzada de cuidado de heridas y el uso de técnicas quirúrgicas apropiadas adaptadas a los pacientes para una recuperación temprana es ideal para poblaciones vulnerables con una herida esternal dehiscente.4
Falta información en la bibliografía disponible sobre el tratamiento óptimo de la herida esternal (infectada o no) en la población pediátrica, especialmente en los pacientes sometidos a intervenciones quirúrgicas cardiacas complejas.4 Por lo tanto, estas observaciones iniciales y la estrategia de tratamiento propuesta pueden ser útiles para mejorar los resultados y animar a otras unidades quirúrgicas a seguir una práctica similar. Además, en ausencia de criterios CDC de infección del lecho quirúrgico, una evaluación de la herida desde el inicio de la dehiscencia tisular según los criterios NERDS y STONEES validados no sólo ayudará a detectar pruebas locales de colonización crítica o infección profunda de forma precoz para detener el proceso aprovechando los métodos aplicados en la preparación del lecho de la herida.
El factor más importante en el tratamiento de las heridas esternales es prevenir o identificar la infección. La infección se asocia a una elevada mortalidad, estancias hospitalarias prolongadas y un alto coste del tratamiento.1,3,10 Un estudio transversal de validación del uso de NERDS y STONEES para evaluar la carga bacteriana en las heridas de la población general adulta concluyó que tres criterios cualesquiera proporcionaban información sensible y específica sobre la cantidad de bacterias presentes en la herida cuando eran utilizados por clínicos expertos.5,6 El estudio de referencia de Woo ySibbald6 validó que al cotejar tres signos clínicos cualesquiera mostrados en las heridas evaluadas, la sensibilidad para NERDS aumentaba al 73,3% (especificidad 80,5) y al 90% (especificidad 69,4) para STONEES. Por lo tanto, el conocimiento de los criterios NERDS y STONEES es crucial durante la evaluación inicial de cualquier herida esternal y puede ayudar a identificar la colonización crítica o la infección local. Este componente se incorporó a las vías propuestas para el cuidado de heridas como primer paso para prevenirlas o tratarlas lo antes posible.
Los autores detectaron deficiencias en su unidad en relación con los conocimientos sobre el cuidado de heridas. Los antibióticos sistémicos se utilizaron cuando el hemocultivo fue positivo o se dieron tres criterios STONEES. Además, muchos pacientes tenían afecciones comórbidas, malformaciones congénitas, procedimientos invasivos o catéteres durante los cuidados intensivos que requerían antibióticos sistémicos.
El siguiente paso incluía la evaluación general de la herida teniendo en cuenta los principios de preparación del lecho de la herida, incluidas las preocupaciones centradas en el paciente. Se abordó la incorporación de materiales de desbridamiento, limpieza y apósito según el estado de la herida y la corrección de comorbilidades como el tratamiento del dolor. Esto ayudó a estratificar las heridas, evaluar la respuesta al tratamiento y seguir planificando el tratamiento de las heridas en términos de necesidad y calendario de terapias avanzadas adecuadas.
En la última parte de la vía de tratamiento, se consideró y aplicó el papel de las técnicas avanzadas, incluidos los procedimientos quirúrgicos, que ayudaron a acelerar la cicatrización de la herida.
La zona del esternón tiene poca cobertura muscular o de tejidos blandos, por lo que la zona no tiene un aporte sanguíneo generoso.1,2,4,9 Además, la proximidad del hueso a la piel facilita la entrada de la infección superficial a los tejidos más profundos. La zona está sometida a una mayor tensión debido al continuo movimiento respiratorio.9 Todos estos factores no sólo hacen que las heridas esternales sean un sustrato difícil de curar, sino que justifican el uso precoz de terapia avanzada o cirugía.3 Entre estas estrategias, la NPWT ha demostrado su eficacia para su uso en pacientes quirúrgicos cardíacos pediátricos.11
Por lo tanto, la estrategia propuesta recomienda la NPWT en una fase temprana para mantener la zona seca y relativamente estable con el fin de favorecer la cicatrización. La NPWT estimula el flujo sanguíneo, el tejido de granulación y reduce la respuesta inflamatoria. Además, mantiene el equilibrio de hidratación contrarrestando el efecto de la fricción y la inflamación resultante. También ayuda a acelerar el ritmo de cicatrización, reduce la frecuencia del vendaje, la mano de obra y puede afectar al tiempo de hospitalización y al coste.1,4,8,10,11 La aplicación dos veces por semana de la NPWT se basó en los supuestos de mantener la herida seca, evaluar el estado con mayor frecuencia para intervenir precozmente en el desbridamiento o el cierre y reducir el tiempo de recuperación para conseguir beneficios generales relacionados con la hospitalización, el coste y la logística. En algunas situaciones, con infección profunda o heridas húmedas, la necesidad de cambio de apósito puede ser variable y frecuente.
En los niños, los tejidos blandos y friables con potencial de crecimiento futuro son limitaciones para la aplicación de opciones quirúrgicas invasivas.1,2,4 Por lo tanto, se recomienda el cierre directo de los tejidos blandos con un avance limitado del músculo pectoral mayor y el cierre óseo esternal por etapas. El papel de la cirugía en esta toma de decisiones dependía de la naturaleza del lecho de la herida, la presencia de infección, la movilidad del esternón y la profundidad de la herida. En las heridas profundas con esternón inestable, el cierre del esternón se consideró en una sola fase (todas las capas se cerraron una vez conseguido un tejido sano y cicatrizable). Sin embargo, en caso de heridas más resistentes, se intentó un cierre esternal como primer paso para proteger los tejidos mediastínicos y proporcionar estabilidad. Una vez que se comprobó que la capa superficial estaba sana, se procedió al cierre de los tejidos blandos en una segunda fase (cierre en dos fases). Este escalonamiento ayuda a reducir la tensión de la pared y el riesgo de dehiscencia posterior.
En todos los pacientes se utilizaron antibióticos según el cultivo y sensibilidad, o empíricamente cuando se observaron signos de infección local o sistémica. Además, mediante un enfoque interprofesional, se proporcionó atención a las afecciones comórbidas, apoyo nutricional y asesoramiento a los padres.
Mediante las vías propuestas para el cuidado de heridas y la educación, los investigadores no sólo mejoraron los conocimientos, sino que también han introducido la práctica del cuidado de heridas en un centro nacional de excelencia. Los autores incorporaron una estrategia para educar e informar a los padres sobre la prevención, el cuidado y el tratamiento de cuestiones relacionadas con la cirugía cardiaca en niños, como el dolor incisional, la infección, las heridas, la rehabilitación y el apoyo psicológico, que ayuda en el cuidado holístico de estos pacientes.
Los límites
Este proyecto se limitó a la introducción de vías para el cuidado de heridas y a un cambio en la práctica sólo como primer paso. Un pequeño número de casos se registraron como observaciones o estudios de casos. Lo ideal sería analizar estas herramientas a largo plazo con poblaciones de pacientes más amplias. Además, se introdujo la función de la termometría infrarroja, pero no se utilizó de manera uniforme porque era una novedad para la unidad de los autores y es difícil comparar dos partes idénticas en el tórax, a diferencia de la comparación de las temperaturas de las extremidades. Por lo tanto, los autores compararon la temperatura sobre la zona esternal y la pared abdominal como alternativa, pero no se evaluó la fiabilidad de estos resultados.
Conclusiones
El tratamiento de la herida esternal tras cirugía cardiaca en la población pediátrica puede racionalizarse mediante la incorporación de directrices basadas en la evidencia y componentes del paradigma de cuidado de heridas a través de vías de tratamiento estandarizadas basadas en conceptos de atención interprofesional. Esto ayudará a evitar las preferencias individuales y la práctica en las unidades de tratamiento para comparar la eficacia y la mejora de los resultados a largo plazo. Además, la aplicación precoz de la NPWT y el uso adecuado del procedimiento quirúrgico aceleran la cicatrización de las heridas en niños con heridas esternales posquirúrgicas y aportan un beneficio integral al paciente y a la organización. Se requiere un estudio a largo plazo para observar el impacto real de los conceptos y vías de gestión propuestos.
Agradecimientos
Los autores dan las gracias al Dr. Emadullah Raidullah, médico especialista en medicina interna; al Dr. Atiq Ur Rehman, especialista en medicina interna; a la Sra. Beji George, enfermera de plantilla; y a todo el equipo de cuidado de heridas de su organización por su ayuda en el tratamiento de los pacientes y la preparación de los gráficos y el manuscrito. Este estudio se realizó de forma selectiva para el Curso internacional interprofesional de cuidados de heridas (IIWCC) Abu Dhabi 2021. Los autores agradecen a los profesores del IIWCC y a sus colegas sus constructivos consejos, evaluaciones y orientaciones. Hay contenido digital complementario disponible para este artículo. Las citas directas de la URL aparecen en el texto impreso y se proporcionan en las versiones HTML y PDF de este artículo en el sitio web de la revista (www. ASWCjournal.com).
Conflicto de intereses
Los autores declaran no tener conflictos de intereses.
Financiación
Los autores no recibieron financiación por este estudio.
Author(s)
Neerod Kumar
Jha, MD
Pediatric Cardiac Surgeon, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Muhammad Shafique
MD
Specialist, Internal Medicine, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Raisy Thomas
BSc
Clinical Nurse Educator, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Salvacion Pangilinan Cruz
MSc
Charge Nurse, Wound Care, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Gulnaz Tariq
MSc
Nursing Officer, Wound Care Department, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
Laszlo Kiraly
MD
Pediatric Cardiac Surgeon, Sheikh Khalifa Medical City, Abu Dhabi, United Arab Emirates
* Corresponding author
References
- Shi YD, Qi FZ, Zhang Y. Treatment of sternal wound infections after open-heart surgery. Asian J Surg 2014;37:24-9.
- Woodward CS, Son M, Calhoon J, Michalek J, Husain SA. Sternal wound infections in pediatric congenital cardiac surgery: a survey of incidence and preventive practice. Ann Thorac Surg 2011;91:799-804.
- Choukairi F, Ring J, Thekkudan J, Enoch S. Management of sternal wound dehiscence. Wounds UK 2011;7(1):99-105.
- Rupprecht L, Schmid C. Deep sternal wound complications: an overview of old and new therapeutic options. Open J Cardiovasc Surg 2013;6:9-19.
- Woo KY, Sibbald RG. A cross-sectional validation study of using NERDS and STONEES to assess bacterial burden. Ostomy Wound Manage 2009;55(8):40-8.
- Sibbald RG, Goodman L, Reneeka P. Wound bed preparation 2012. J Cutaneous Med Surg 2013;17(4) Suppl:S12-S22.
- Arger J, Dantas DC, Arnoni RT, Farsky PS. A new classification of post-sternotomy dehiscence. Braz J Cardiovas Surg 2015;30(1):114-8.
- Sjogren J, Malmsjo M, Gustafsson R, Ingemansson R. Post sternotomy mediastinitis: a review of conventional surgical treatments, vacuum-assisted closure therapy and presentation of the Lund University Hospital mediastinitis algorithm. Eur J Cardiothoracic Surg 2006;30(6):898-905.
- National Healthcare Safety Network. Surgical Site Infection (SSI) Event. January 2022. www.cdc.gov/nhsn/pdfs/pscmanual/9pscssicurrent.pdf. Last accessed September 21, 2022.
- Lindholm C, Searle R. Wound management for the 21st century: combination of effectiveness and efficiency. Int Wound J 2016;13 (suppl.S2):5-15.
- Gilod S, Orit SM, Gilat L, et al. Vacuum-assisted closure for the treatment of deep sternal wound infection after pediatric cardiac surgery. Ped Crit Care Med 2020;21(2):150-5.
Supplemental Table
Assessment of knowledge and practice on wound care including sternal wounds in the nursing staff (before/after introduction of proposed guidelines and sternal wound care pathways)